病史
患者:男性,80岁。
主诉:胸闷、憋气5天。
现病史:患者于5天前活动后出现胸闷、憋气,1天前憋气加重,端坐样呼吸,咳泡沫痰急诊入院。
既往史:2年前行白内障手术,冠状动脉支架术后、持续性心房颤动。
入院诊断:主动脉瓣狭窄(重度)、二尖瓣关闭不全(中-重度)、冠心病、急性心力衰竭、心功能IV级。
血气分析:代谢性酸中毒。
入院后一小时接到危急值报告,结果提示:高敏肌钙蛋白-I 2.912ng/mL。BNP/Pro-BNP测定:N末端B型尿纳肽前体 3614.00pg/mL。入院10小时患者憋气加重,四肢湿冷,即转入我科ICU行气管插管。
心脏彩超



Heart Team团队讨论
急诊手术 :TAVR or SAVR?
治疗策略:Heart Team团队讨论 此类患者病情凶险,主瓣狭窄不解除,猝死风险极大,血流动力学稳定才是患者存活的关键,患者高龄、心功能差,SAVR为高危病人,决定行急诊TAVR。
风险:无术前CTA。病人曾于半年前于我院进行PCI手术,通过PCI手术DSA影像、胸部平扫CT进行初步评估。入路无法评估、术中并发症无法评估。
DSA--PCI影像

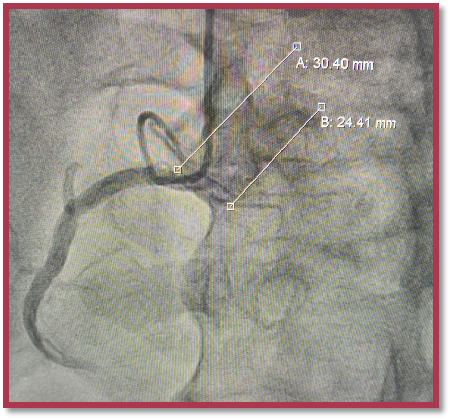
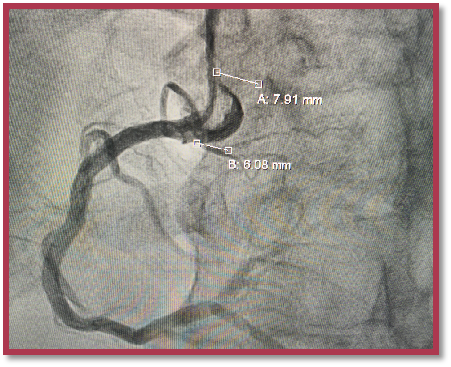
DSA影像评估:动态图像可以清楚看到主瓣钙化(中-重),瓣环24mm、冠脉无风险、瓣叶无冗长。
胸部平扫CT

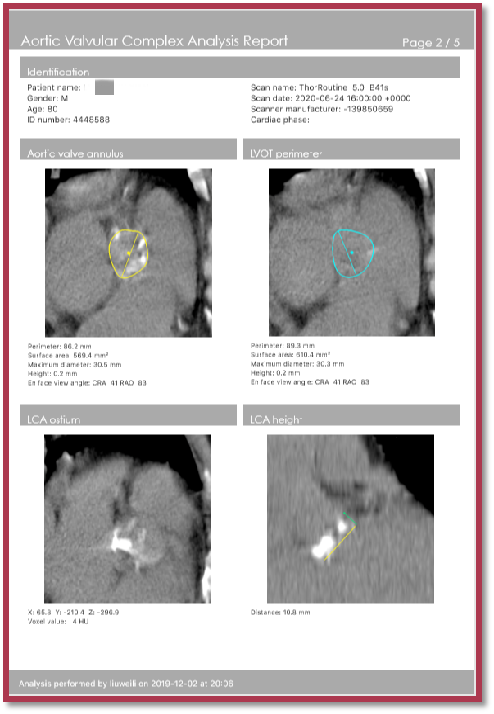
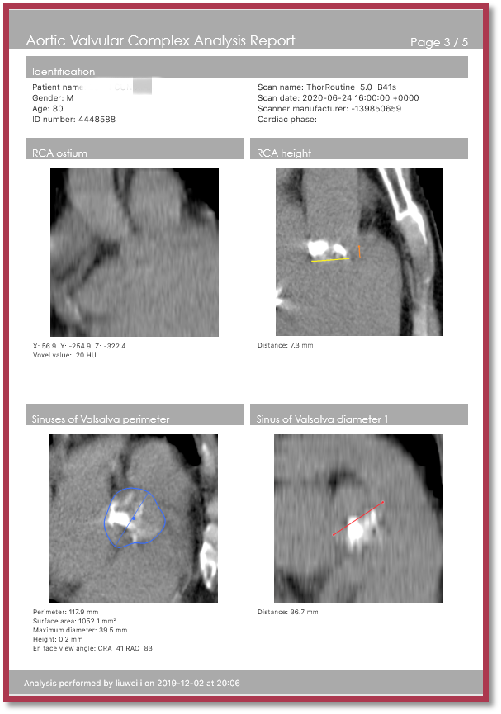
CT影像评估:初步评估瓣环平面意向29号瓣膜,考虑到瓣环上结构,钙化较重,预计downsize的策略来选择球囊和支架瓣 膜,术中准备22球囊扩张进一步确定瓣膜大小。
TAVR—TEE
TEE:长轴、短轴显示重度主瓣狭窄,中度反流,二尖瓣重度反流。测得瓣环径24mm,与术前影像评估一致,团队决定按照预定方案进行TAVR。
TAVR
DSA:确定右主路、左辅路,测量右股直径7.2,左侧7.0,双路穿刺点较高,右主路更甚。
DSA:主动脉根部造影 观察主动脉瓣叶活动、冠状动脉供血及瓣叶钙化情况,判定三个主动脉窦底面在一个水平面的投射角度。
DSA:选择22mm纽曼球囊预扩张,180次/分快速起搏下扩张打开钙化狭窄的瓣叶。同时根部造影,可看到球囊无明显“腰征”,但也无明显漏,瓣叶扩张开以后和冠脉口的距离较远。因此按计划选择26mm的Venus A瓣膜。
DSA: 选择L26 Venus A植入,140次/分快速起搏下,标准位逐渐释放,取代之前狭窄的瓣膜。造影见微量瓣周漏,冠脉血流正常,测压:压差10, 流速1.4m/s。
TAVR—TEE


TEE:手术前后即刻压力和流速对比。
TEE:TAVR术后TEE主动脉瓣短轴与长轴切面(轻微瓣周漏)。
术后转归
术后早期给予持续泵入多巴胺、去甲肾上腺素、新活素强心、利尿等治疗,血流动力学平稳,尿量满意。神志清、四肢活动自如。考虑术前心功能差,延迟两天拔管。血管活性延长使用时间,逐渐减量至第五天停用,化验检查基本正常。术后一周复查心超提示压差13mmHg,轻度瓣周漏,EF46%,二尖瓣中-重度反流。术后第7天出院。
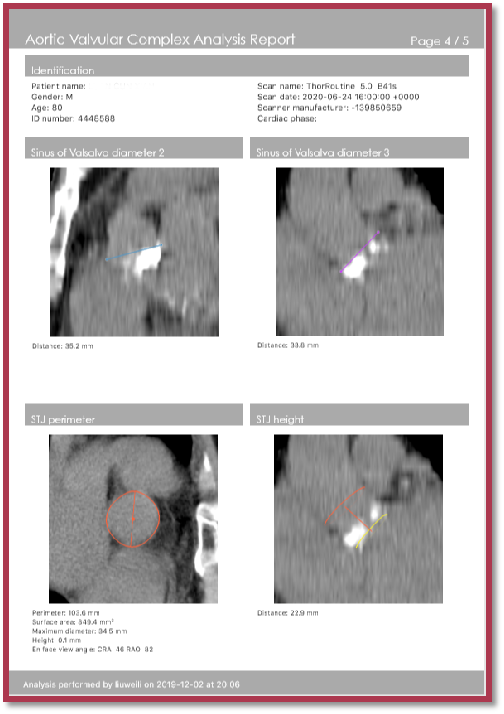
TAVR术后2个月—CTA复查
CTA:三叶瓣,伴钙化,瓣环平面支架膨胀良好,瓣上多平面可见膨胀良好。



CTA:支架与无冠窦钙化团完全贴合,未见明显瓣周漏,支架放置位置正常,双侧冠脉未受影响。
TAVR术后2个月—TTE

术前

体会
急诊TAVR情况复杂,术前评估资料不全,需要综合患者的临床情况,家属意愿等综合考虑。
多模态影像的综合运用。
治疗策略和应急预案。
Heart Team。
