病 史
患者女性,70岁。
主诉:反复胸闷气促1年,加重2月。
诊断:主动脉瓣狭窄(重度)伴关闭不全(中度), 心功能III级。
STS:6.5% ,BMI:20(45kg, 150cm)。
TTE:平均跨瓣压差:45 mmHg,AVA:0.7 cm2,LVEF:60%。
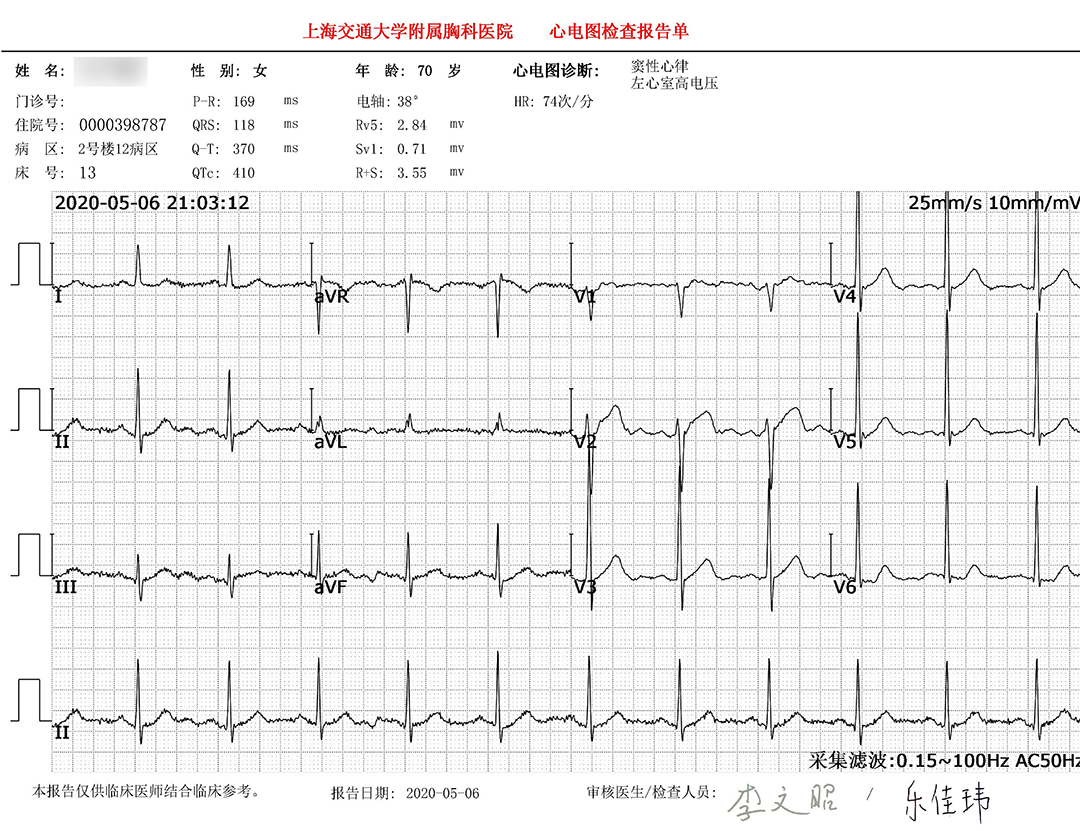
术前心电图
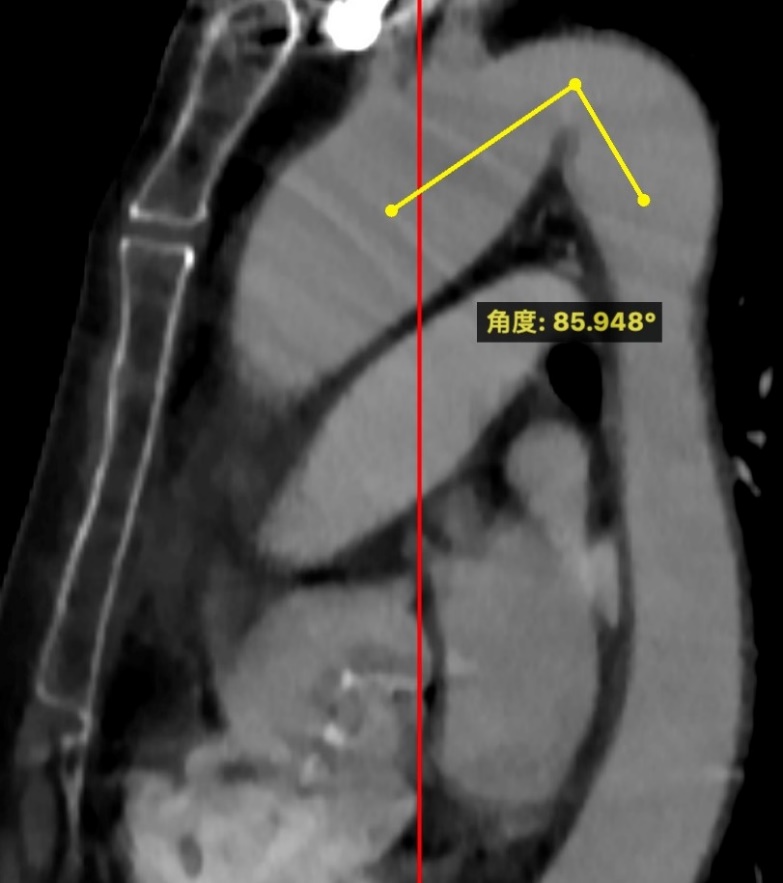
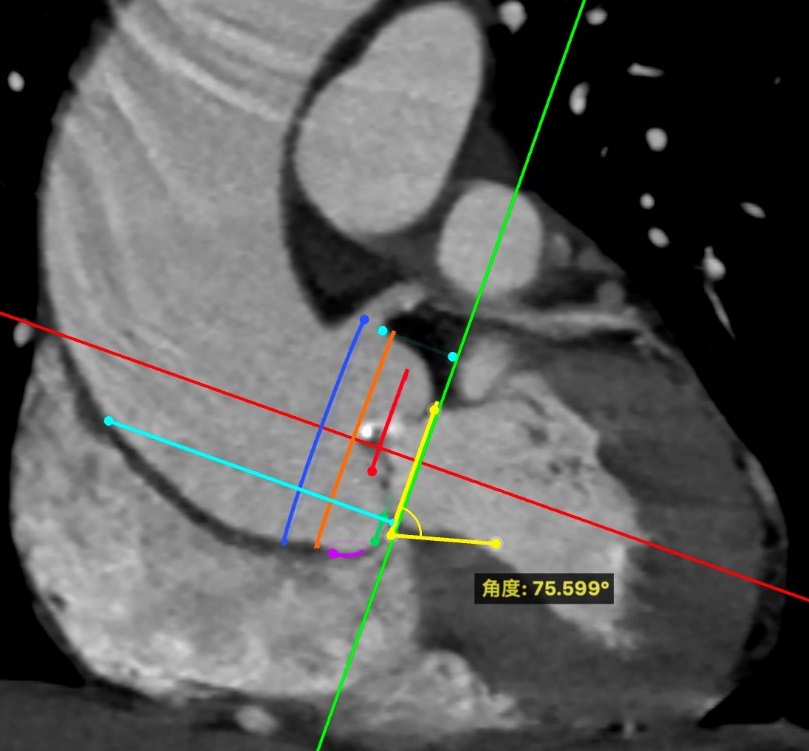
术前CT分析
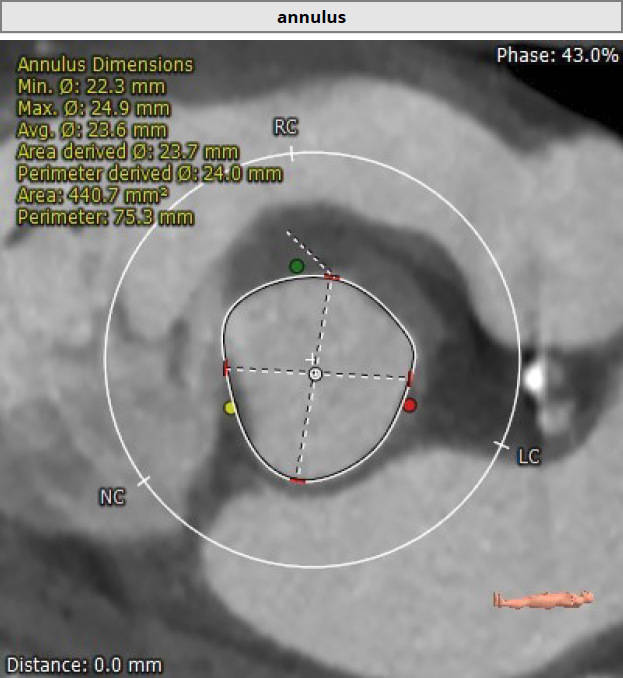
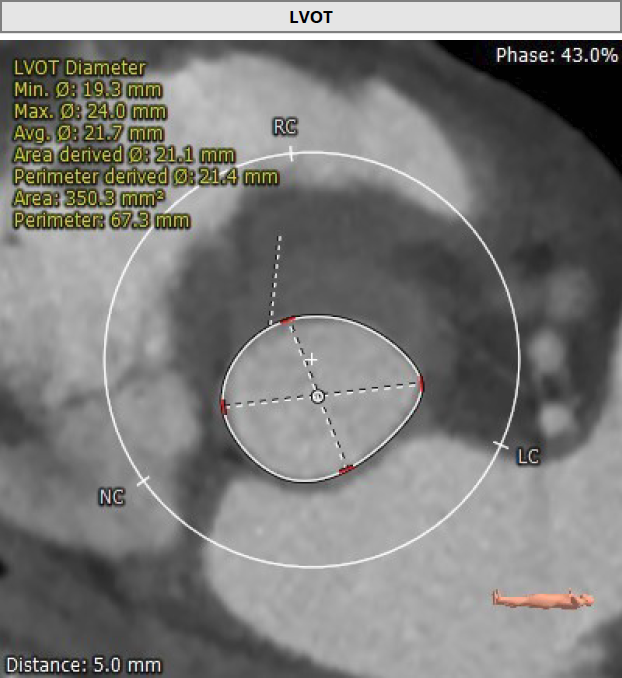
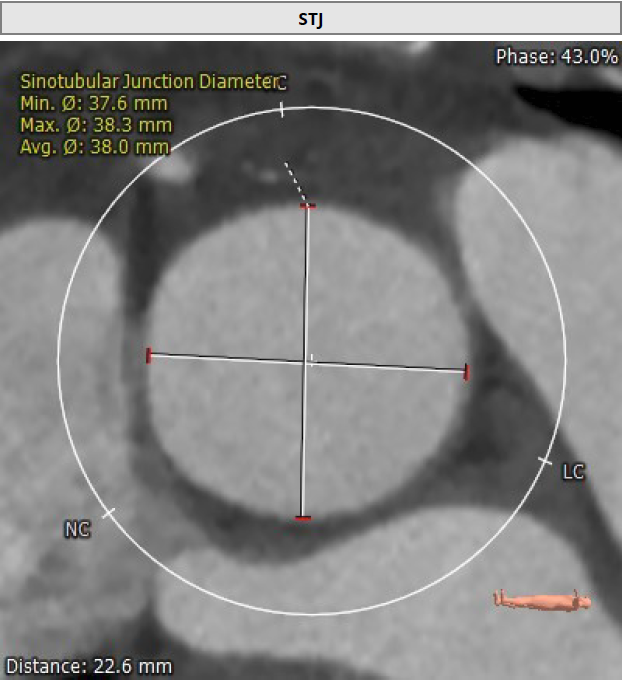
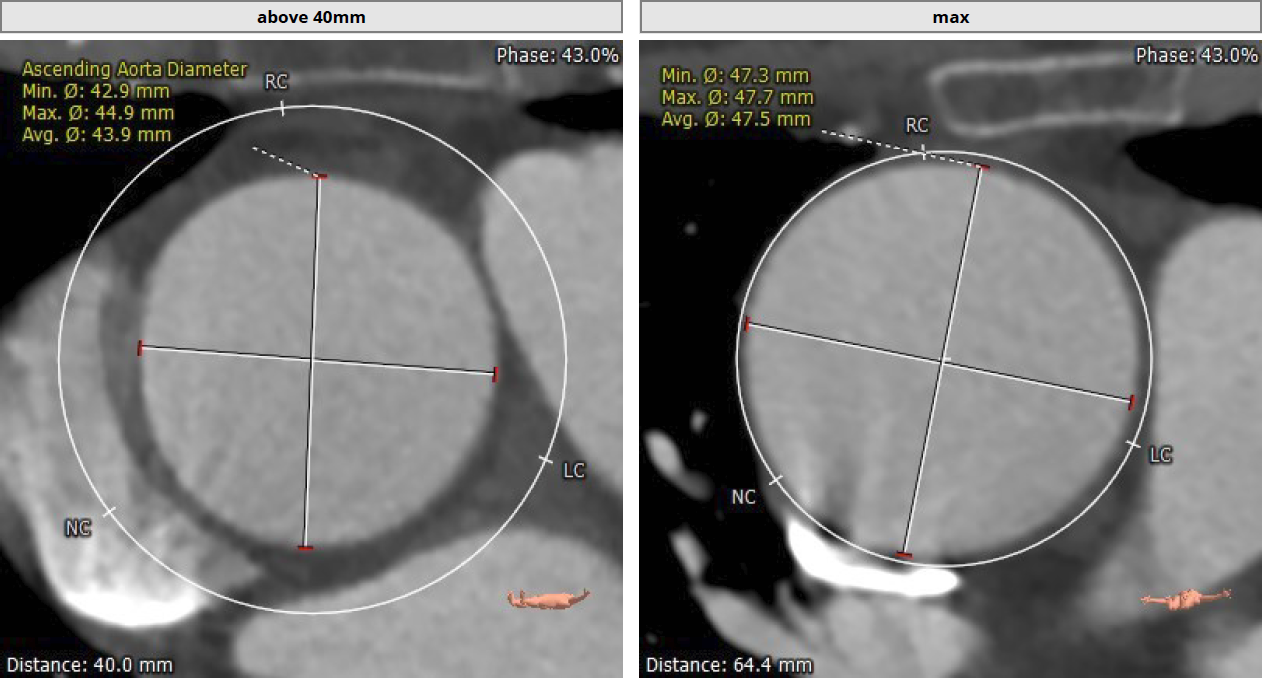
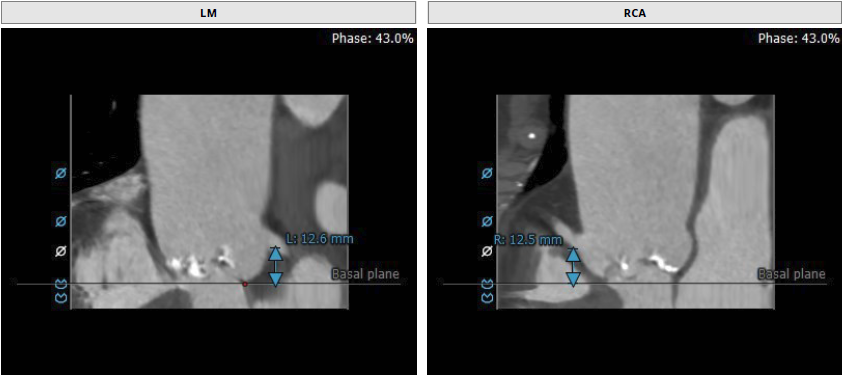
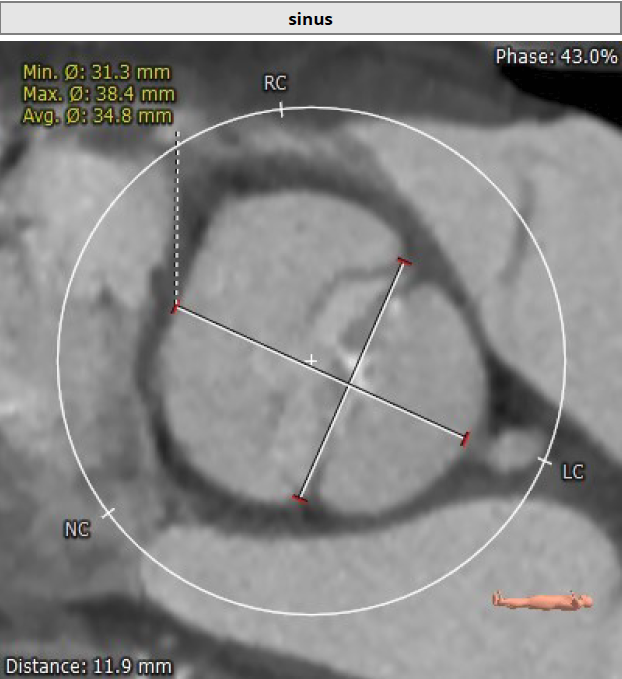
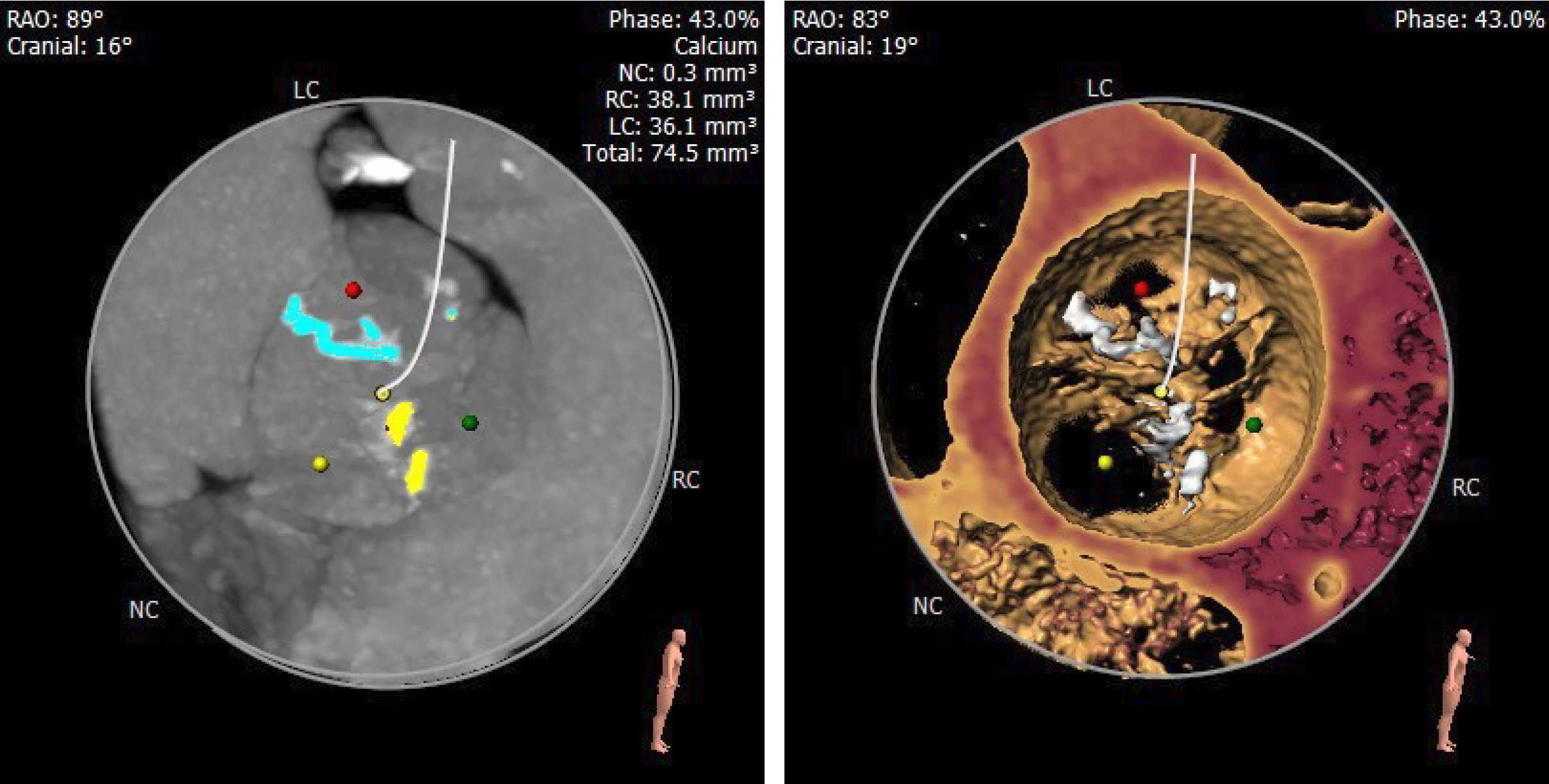

Type 1型二叶瓣 右无融合
手术策略
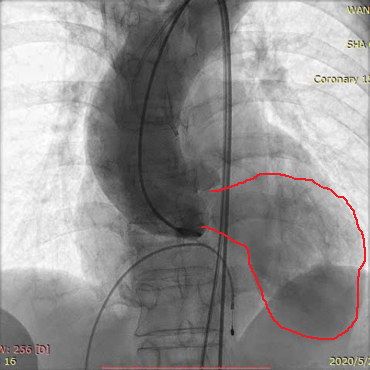
Type1型二叶瓣,右无融合,瓣膜释放过程中可能往左移,传导束阻滞的发生率较小。入路情况可。考虑该病例2个操作难点:折角主动脉弓角度约86°,横位心角度约76°。预测术中风险可能导致主动脉弓部夹层,或植入瓣膜流出端设计可能导致A型夹层。
经过心脏团队讨论后:
决定选择经右股动脉TAVR,22mm球囊预扩,植入VenusA-Valve L26瓣膜。备主动脉覆膜支架 。心外科待命做好准备。
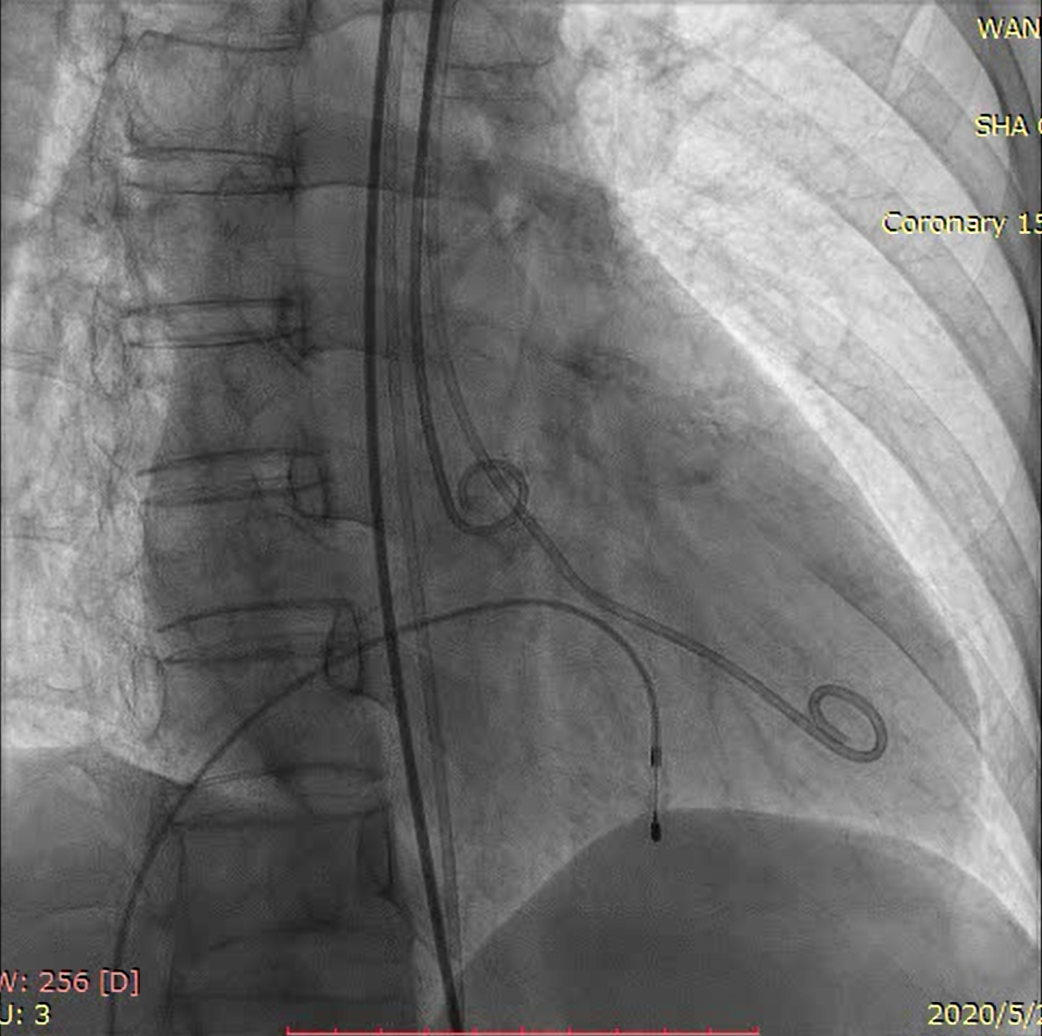
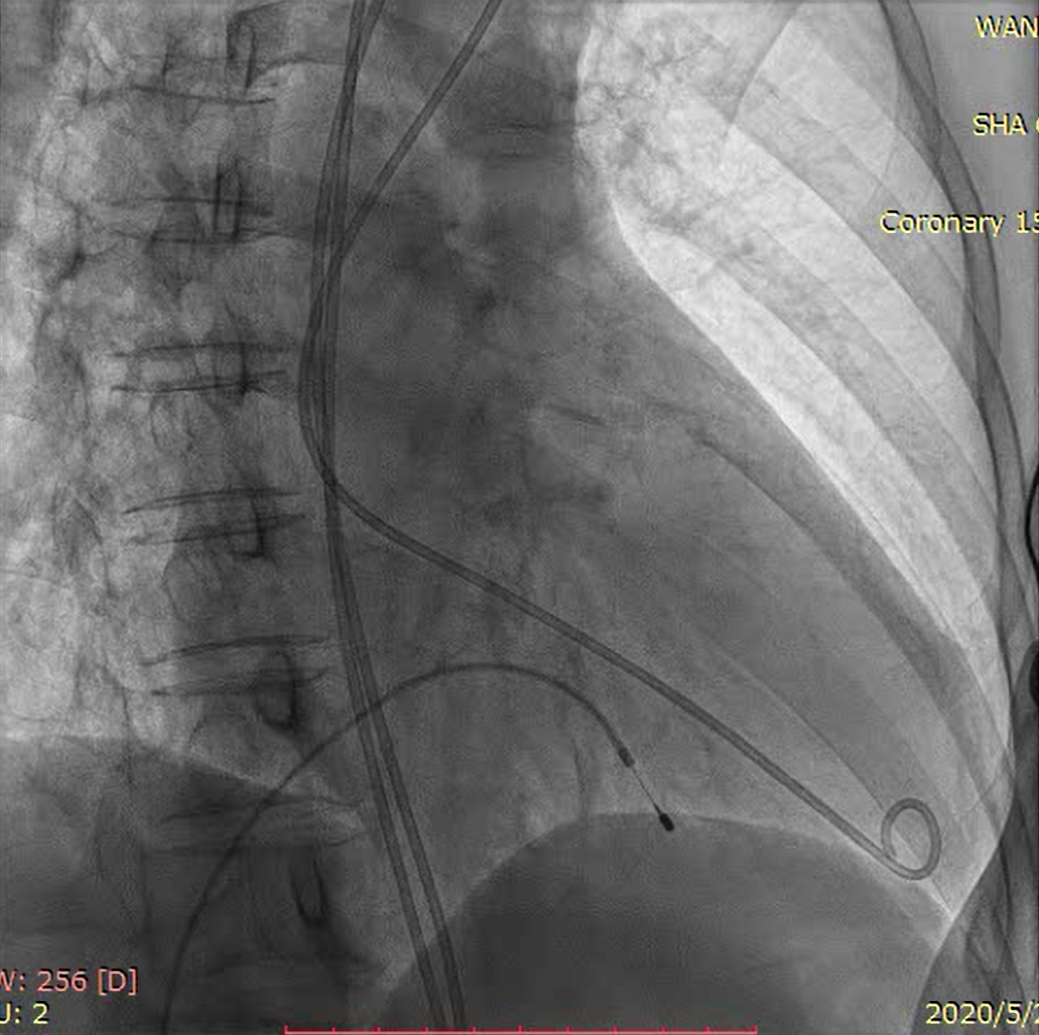
术中DSA
主动脉根部造影
跨瓣成功后后采用成角猪尾进行交换,在推送超硬导丝的过程中猪尾往回走,向前的力较小,推送导丝力主要力卸在主动脉大弯侧,调整为直头猪尾,超硬导丝顺利进入左心室内。
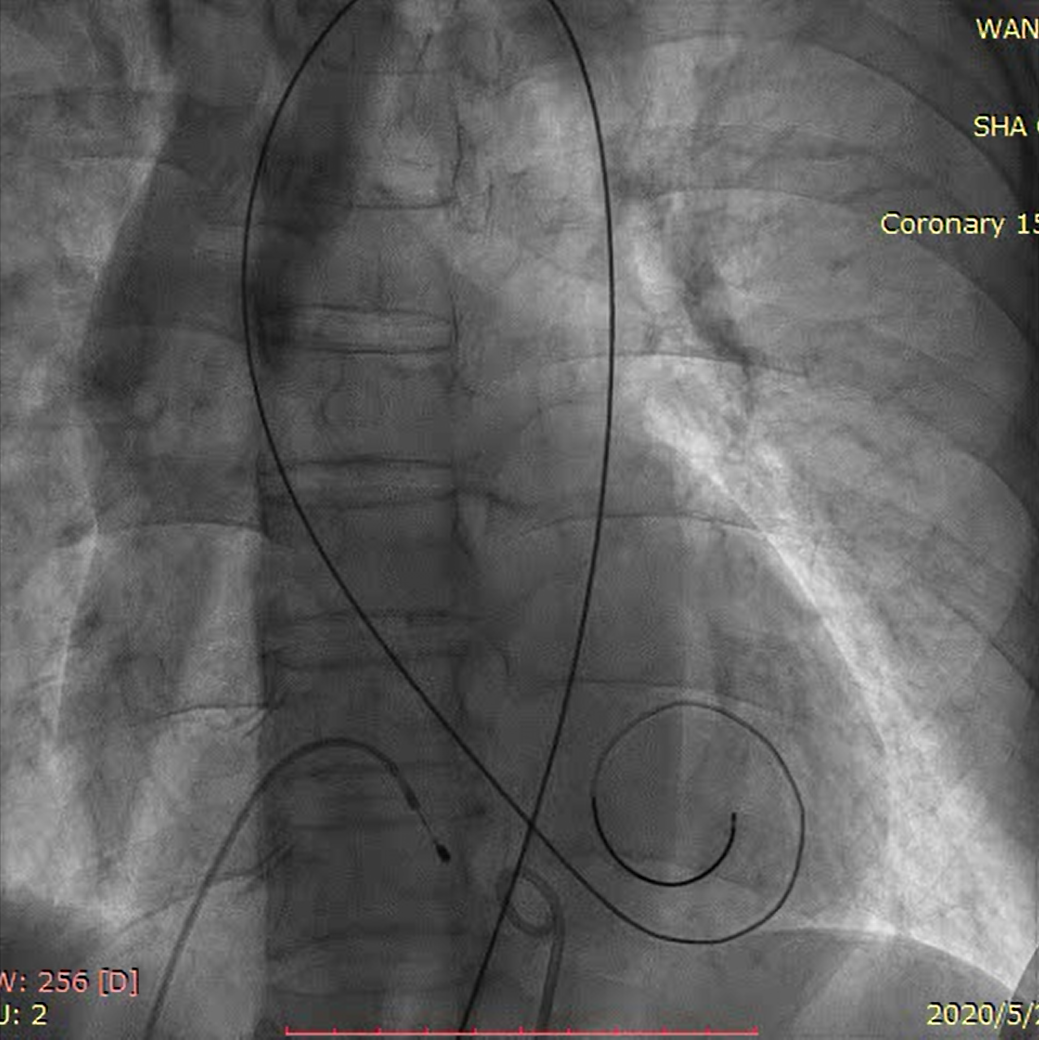
22mm球囊预扩
抓捕器帮助下顺利到达位置
瓣膜逐步释放
手术流程
瓣膜释放后形态,植入VenusA-Valve L26瓣膜,无压差,仅轻微返流。
术中TEE
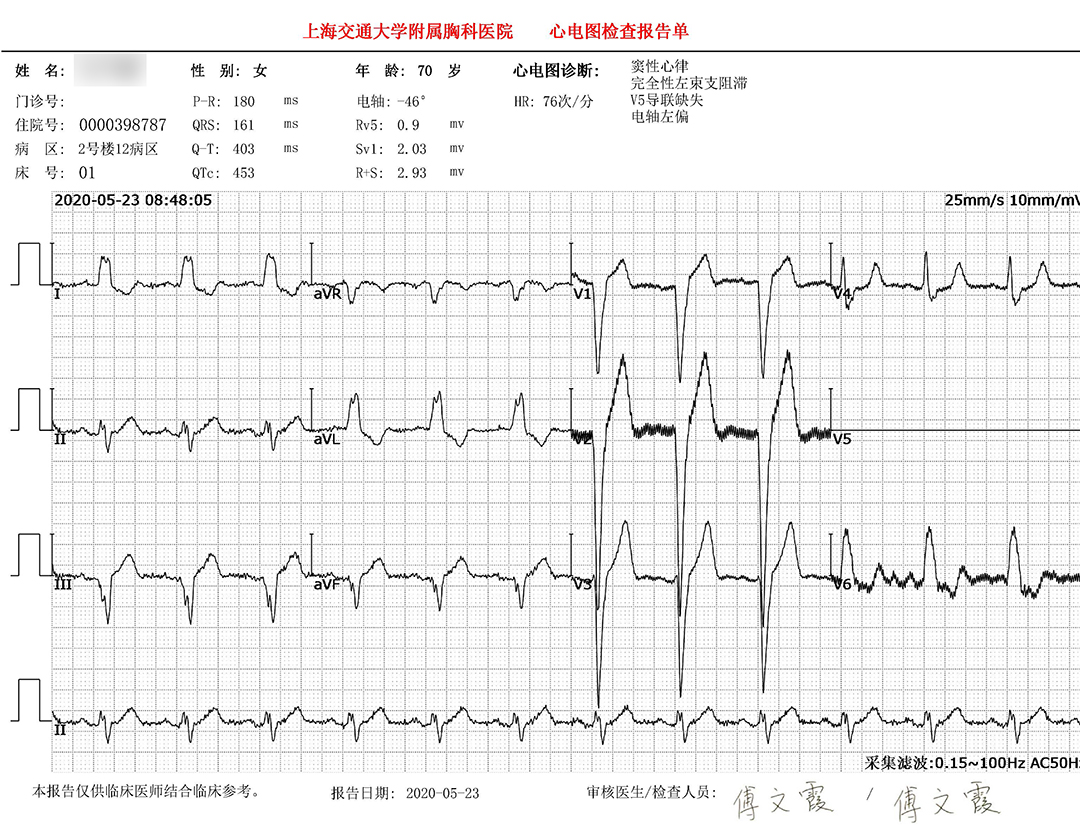
术后心电图
小 结
1.横位心病例具有很大挑战性,球囊及输送系统进入较困难,很难精准定位,可能对升主动脉的损伤等。
2.该患者为Type 1型二叶瓣:角度大、升主动脉宽、心腔小;折角主动脉弓,对于输送器过弓较困难。
3.TAVR术后传导束阻滞影响因素较多,球囊预扩、后扩、植入深度、室间隔膜部等相关,该患者右无融合,瓣膜置入深度尚可,但仍然出现CLBBB。
4.对于折角主动脉弓和角度较大的横位心,术中操作应轻柔,困难时可借助Snare或建立全轨道等方式辅助。
