自主神经异常与心房颤动
2015-12-04 22:53
心房颤动(简称房颤)的发生机制非常复杂,仍在探索之中。一般认为基质或/和触发灶是房颤发生或/和维持的主要机制,不过即使存在基质或/和触发灶也不一定发生房颤,还与其他的相关因素有关。近年来的研究发现,自主神经异常即交感神经与迷走神经张力的改变和调节失衡亦是诱发房颤并使房颤维持的重要因素。因此,自主神经系统在房颤发生机制中的作用日益引起重视和关注,并成为近年房颤病因学研究的热点之一。
阅读数: 3470
心脏自主神经系统的分布和结构
心肌及心脏传导组织受左、右迷走神经(心传出副交感结前神经元)及左、右星状神经节(心传出交感神经元) 的支配。交感神经系统起源于下丘脑的后外侧,发出节前纤维至脊髓的中间外侧柱,终止于椎旁神经节,其节后神经作用于心脏交感神经受体;副交感神经系统起源于延髓内侧,由迷走神经干、迷走神经丛和迷走神经节后神经元组成,经下丘脑调节。双侧心脏自主神经在支配心房前,常会聚在心房表面一定位置,构成神经节丛 (ganglia plexus,GP) ,然后再发出轴突支配心房。心脏表面神经节丛由大量神经节和神经纤维束彼此交织形成,神经节常在左心房后壁肺静脉开口处、上腔静脉和冠状窦附近聚集成束。心脏组织学研究发现,神经节丛主要分布于心脏某些特定区域的心外膜下脂肪组织中,并在心外膜形成小岛样结构,称为脂肪垫(fat pad,FP)。与人类心房活动相关的脂肪垫主要位于右上、下肺静脉,左上、下肺静脉, Marshall韧带等部位。Marshall韧带位于左心耳的上方,左上肺静脉侧面,通过左房斜静脉汇入冠状静脉窦,是左上腔静脉残端。近年的研究显示,自主神经系统异常增加房颤的可诱发性主要是通过增加心房、肺静脉、Marshall韧带等部位的异常电活动实现。Chevalier等对43例成人尸检的心脏组织学的定量研究发现,4条肺静脉口部神经密度高于远端;左上肺静脉神经支配显著多于右下肺静脉;在心内膜只有细小的神经支配;另外发现心房的神经支配显示出分布梯度,左房多于右房,后壁多于前壁,心房内神经支配的不均一性亦可能是自主神经诱发房颤的重要原因。Tan等对8例尸检者的心房-肺静脉交界部位做了192个切片发现,纵向分布上,肾上腺素能与胆碱能神经密度在左房与肺静脉交界处偏心房侧5mm以内最高,远离此部位的肺静脉及左房分布均较少;横向分布上,两种神经均在左上肺静脉的上部、右上肺静脉的前上部以及两个下肺静脉的下部分布较多,在心外膜侧分布较心内膜侧分布多。该分布特点有助于解释肺静脉的兴奋灶为什么远多于其他部位。一个很有意义的现象是,该研究没有发现交感或副交感神经的优势分布区域。细胞水平的标记结果显示,约25%的神经纤维束和90%以上的神经节均同时包含肾上腺素能神经和胆碱能神经,表明无论在组织水平还是在细胞水平交感神经和副交感神经都是高度共存。这种神经分布的特点提示,在房颤导管消融过程中试图选择性地消融交感神经或迷走神经实际上是不可能的。
自主神经系统在诱发房颤中的作用和可能机制
1978年,Coumel等发现在心脏传导结构正常的患者中,刺激心脏自主神经可以诱发房颤。其后,Schauerte等的研究显示,在心房不应期高频刺激心脏神经节可诱发肺静脉和上腔静脉的快速异位搏动形成,并进一步诱发房颤。后来,Pappone等发现,与未去自主神经支配的患者相比,去自主神经支配的阵发性房颤患者导管消融术后的复发率显著降低。以上研究表明,心脏自主神经能够影响和调节房颤的发作、维持和终止。由于副交感神经和交感神经诱发房颤的电生理机制不完全相同且有不同的临床特点,于是Coumel等提出了迷走性房颤和交感性房颤的概念。
一 迷走性房颤
1.可能的机制:许多研究表明,迷走神经刺激可缩短动作电位时程和心房有效不应期,增加心房有效不应期的离散度,从而增加房颤的可诱发性。Fareh等认为心房有效不应期的离散度改变可能是房颤发生和维持的重要原因。另外,迷走神经刺激还可以改变肺静脉的电生理特征,显著缩短肺静脉各个部位的有效不应期,降低房颤的诱发阈值,此表现可能是肺静脉起源房颤的电生理机制。除了对不应期的影响外,迷走神经张力增加后会引起碎裂电位持续时间增加,也导致房颤的持续。
2.临床特点:迷走性房颤大多发生在年轻和中年健康患者。发作常在夜间、休息时、餐后,尤其晚餐后迷走神经张力逐渐增强时发作。典型的迷走性房颤发作前常有进行性窦性心率减慢,多数患者发作的临界心率在60次/分以下。
二 交感性房颤
1.可能的机制:交感神经激活引起儿茶酚胺水平增高,儿茶酚胺过剩能缩短心房有效不应期,可能会引发房颤。近年的研究发现,交感性房颤主要是通过增加心房、肺静脉、Marshall韧带等部位的异位电活动而诱发。心房脂肪垫内的交感神经元兴奋后释放去甲肾上腺素,可使心房脂肪垫附近的肺静脉及心房内的心肌细胞钙内流增加,诱发这些细胞早期后除极,形成肺静脉及心房内的快速放电区,成为诱发房颤的驱动灶。此外,肾上腺素的释放能启动心房异位活动,从而诱发局部折返导致房颤的发生。
2.临床特点:交感性房颤多发生于器质性心脏病患者,白天尤其早晨发病为其特点,常在情绪激动或运动中发作,发作前常有心率的加速,β受体阻滞剂可以作为其治疗的首选药物。
三 交感神经和迷走神经的相互作用与房颤
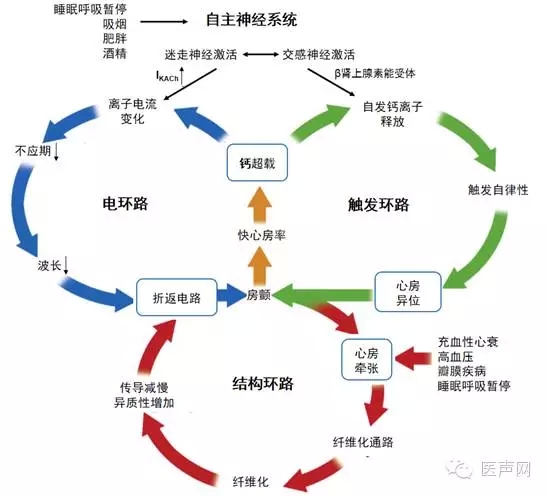
迷走神经和交感神经在房颤的发生和发展过程中具有不同的作用。有结构性心脏病患者的房颤通常存在交感依赖,而无结构性心脏病患者的房颤更多是受迷走神经的调节和影响。因心脏作为靶器官同时接受交感神经和迷走神经的支配,当整个神经系统发生结构或功能变化时,最终主要表现为交感神经与迷走神经张力的失衡,并且会影响到心脏的不应性、传导性及诱发触发活动,这些都会对房颤的发生和维持产生影响。Coumel等认为,某些房颤特征性的表现为迷走神经所介导或交感神经所介导,有可能是两类神经对房颤影响的极端形式。另外,房颤时出现的电重构及结构重构也会影响到自主神经,导致“自主神经重构”,使得交感神经与迷走神经的张力平衡被破坏。自主神经功能失衡可引起房颤,房颤又会导致自主神经重构,从而造成房颤易于维持或成为其反复发作的基础。最近,Linz等将自主神经激活参与房颤的机制总结成三个环路:电环路、触发环路和结构环路(见图1)。交感神经激活引起交感神经元末梢释放去甲肾上腺素,作用于β肾上腺素能受体,激活心肌膜上的钙通通,使钙离子内流增加,细胞内肌浆网释放的钙离子也增加,导致心房异位(触发环路)。迷走神经激活诱发心肌膜上离子电流的变化,缩短心房有效不应期和动作电位时程,促进折返电路形成(电环路)。充血性心衰,高血压或睡眠呼吸暂停等引起心房牵张,激活众多纤维化通路,导致心房结构改变和传导异常,同样促进折返电路形成(结构环路)。三个环路互相促进,形成正反馈加强这些病理生理变化,最终促进房颤的发生和维持。

图1 自主神经激活参与心房颤动的机制
(引自Linz et al. J Am Coll Cardiol, 2014, 63:215-224)
关于自主神经在房颤中的作用及机制,国内外学者已进行了大量的基础和临床研究,提示自主神经在房颤的诱发和维持过程中有不容忽视的作用。因此,人们正试图把自主神经作为临床上治疗房颤的重要靶点。已有学者通过射频消融神经节丛或肾交感神经作为房颤治疗和预防复发的重要方式。总之,深入研究自主神经与房颤的关系对加深房颤机制的认识及指导房颤的治疗十分重要。