缓慢性心律失常的患者通常在到达急诊室之前已存在血流动力学不稳定情况,或者在诊断及治疗过程中出现这种情况。一旦入院,在急救设备或药物齐全、急诊科医生经验丰富的情况下,上述情况一般不会发生。熟练掌握复苏药物、复苏仪器及临时起搏的使用在急诊处理缓慢性心律失常过程中非常关键。
1 节律分析
缓慢性心律失常体现了电传导异常的多样性,其病因各异。包括心肌缺血及梗死、透析、低体温、中毒、电解质紊乱、年龄相关退行性改变、环境变化、反射性心律失常(如心理创伤诱发)等因素。这些疾病导致缓慢型心律失常的原理是心脏传导系统不能产生或传导正常的心电信号,从而导致心输出量不足。当患者需氧量增加时,就会表现出乏力、情绪变化或晕厥等症状。通过分析心电图节律,缓慢性心律失常可分为两种类型:窦房结功能障碍和房室传导阻滞。(表1)

1.1 窦房结功能障碍
窦房结功能障碍又称为病态窦房结综合征(Sick sinus syndrome,SSS),即窦房结不能发出正常的心电信号,从而不能产生正常的具有特征性的动作电位,包括窦性心动过缓和窦性停搏。窦性心动过缓定义为心室率<60次/分,正常可见的P-QRS波群以及正常的PR间期。窦性停搏定义为在正常的心动周期中心房未除极。窦房结功能障碍主要发生在70-80岁老年人中,说明年龄相关的退行性改变成为发病的主要原因。
窦房结功能障碍的另一种表现形式为快-慢综合征(Tachy-brady syndrome),即在窦性心动过缓或窦性停搏间期发生了一段室上性心动过速。室上性心动过速发生时,房颤通常成为主导节律(图1)。这一现象说明房颤与窦房结功能障碍存在强相关性,因为在窦房结功能障碍的患者中每年房颤的发生率高达6%。快慢交替的心律成为这类疾病特征性的节律。
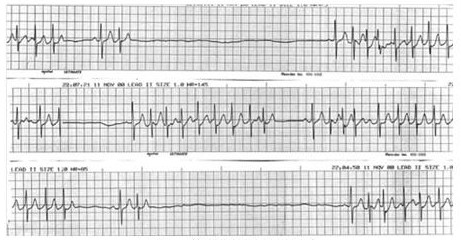
图1 快慢综合征心电图表现
窦房结功能障碍还包括变时性功能不全(Chronotropic incompetence)。这种心律失常表现为窦房结不能随着代谢需要的增加调节心率。在病人休息时不会引起不适症状,但活动量增大时则表现出症状。某些特定药物(如β-受体阻滞剂)的负性心率作用会导致变时功能不全。
1.2 房室传导阻滞
这一疾病发生在心房到房室结的传导或到希氏束的传导中断。从解剖上来讲,阻滞的部位可以发生在希氏束以上、希氏束以及希氏束以下的任何位置,特征性的心电图表现能进一步明确阻滞部位。通常分为以下几种类型:
(1)I度房室传导阻滞定义为PR间期延长,大于正常PR间期的上限值(0.2s)。I度房室传导阻滞阻滞的发病率在0.65%-1.1%。早期研究通常认为I度房室传导阻滞并不严重,很少有患者去寻求治疗。但最近的研究证实,I度房室传导阻滞病人房颤的发生率增加2倍,而且增加全因死亡率。
(2)II度房室传导阻滞定义为心房冲动间断不能下传至心室。II度I型房室传导阻滞表现为PR间期逐渐延长,直至P波后无相关的QRS波群(图2);II度II型房室传导阻滞表现为PR间期正常或延长,PR间期固定不变,在正常传导的P波后无相关的QRS波群(图3)。II度II型房室传导阻滞更具有预测价值,因为这种性质的心律失常更可能进展为III度房室传导阻滞或完全性心脏阻滞。
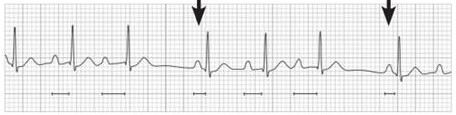
图2 II度I型房室传导阻滞
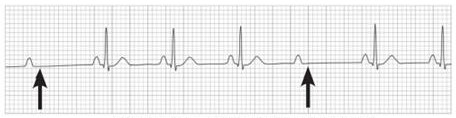
图3 II度II型房室传导阻滞(箭头处P波未下传)
(3)III度房室传导阻滞是最严重的类型,表现为P波与QRS波群无相关性,即房室分离(图4)。
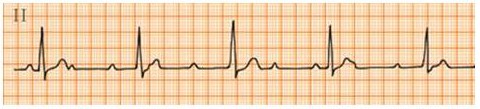
图4 III度房室传导阻滞
2 病因与鉴别诊断
急诊室医生要熟练掌握缓慢性心律失常患者的诊断及鉴别诊断,因为很多疾病可导致心脏传导障碍,这些疾病如下表(表2)。

2.1 缺血/梗死相关性病因
急诊室医生接诊急性冠脉综合征(Acute coronary syndrome,ACS)患者时应多加关注心律,因为缓慢性心律失常(如窦性心动过缓或房室传导阻滞)是急性心肌梗死很常见的并发症,尤其是下壁心梗的患者。这类心律失常主要就是由于右冠状动脉闭塞或病变造成的。一项回顾性研究入选了216名因右冠脉闭塞导致急性下壁ST段抬高型心肌梗死患者,缓慢性心律失常及低血压患者分别占了31%和33%。因此,一旦接诊急性下壁心肌梗死患者,急诊室医生应该密切关注可能出现的缓慢性心律失常。
2.2 神经源性/反射性因素
神经介导性缓慢性心律失常也是需要考虑的病因之一。血管迷走神经反射(Vasovagal reflex)或神经源性晕厥(Neuro-cardiogenic syncope)所致的心率急剧降低是很常见的临床现象。约10%-40%的晕厥或血管迷走神经反射是对某些紧急或特殊情况做出的反应,如疼痛、焦虑、情绪波动及排便等。通常认为在上述情况下,自主神经系统调节受损而导致副交感神经活性突然增强,或者是交感神经活性减弱,就会表现出缓慢性心律失常、低血压甚至晕厥。
高敏颈动脉窦综合征(Hypersensitive carotid sinus syndrome)是指当颈动脉窦受到刺激后,出现过度反应导致的缓慢性心律失常,如窦性停搏或房室传导阻滞等。颈动脉窦综合征通常是由于副交感活性增强所致,从而导致心脏抑制、血管舒张或二者同时存在。未经治疗的患者有高达25%的概率会反复出现晕厥。高敏颈动脉窦综合征不同于血管迷走神经反射,迷走神经反射可以通过直接按压或按摩颈动脉窦而出现缓慢心律失常,按压停止后心律快速恢复正常。高敏颈动脉窦综合征患者心律失常会持续相当长一段时间,这是二者鉴别的关键点。但需要注意的是,对于颈动脉粥样硬化的患者应慎用颈动脉按摩,因为斑块一旦破裂就会造成颈动脉急性闭塞。
精神受挫/心灵受创的患者中也会出现缓慢性心律失常,其造成反射性心动过缓的潜在机制有待进一步研究。早期研究证实,在心灵受创的患者中有1%-2%会发生心动过缓,29%-44%会发生低血压,与发生心动过速的患者相比,心动过缓会轻度增加死亡率。亚组分析证明,心灵受创后心率在60-90次/分的患者生存率无影响,而心率<60次/分的患者死亡率明显增加,其机制尚无理想解释。
腹腔出血合并严重低血压的患者同样会出现缓慢性心律失常,原因在于腹腔内积血刺激迷走神经,同时腹腔内脏器的损伤刺激副交感神经活性增强,从而产生心脏抑制作用,表现为心动过缓。
颅内压增高也会造成缓慢性心律失常。库欣反射(Cushingreflex)会增加颅内压、升高平均动脉压水平,导致颅内大出血、脑中风、颅内动脉瘤或其他原因造成颅内压升高的患者出现心动过缓。一项前瞻性研究入选了31名非外伤性颅内出血的患者,16%的患者出现了窦性心动过缓。其可能机制为:颅内压增高后,最初引起交感神经兴奋,表现为心肌收缩及血管张力增强,随后颈动脉窦的压力感受器做出反应而出现心动过缓。急诊科医生应掌握造成心动过缓的这一病因。
2.3 代谢/内分泌/环境因素
代谢性疾病或内环境紊乱也是缓慢性心律失常的一个原因,如甲状腺机能减退、电解质紊乱及低温。甲状腺机能减退是造成缓慢性心律失常的一个不太常见的病因。但如果甲状腺机能减退造成心动过缓,通常表现为窦性心动过缓或I度房室传导阻滞,高度房室传导阻滞并不常见,甲减患者通常需要服用甲状腺素片治疗。
高钾血症也会导致缓慢性心律失常。终末期肾病或急性肾功能不全通常会造成高血钾,心电图表示T波高尖,QRS波群宽大畸形(图5)。而在肾功能不全的患者中,当血钾水平显著升高(>8.0mmol/L),心电图表现为窦性心动过缓、窦性停搏或房室传导阻滞。高钾血症造成的缓慢性心律失常应用抗心律失常药物无效,需要紧急行血液滤过治疗。
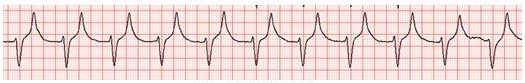
图5 高钾血症心电图
低体温(体温<35℃)是缓慢性心律失常的另一个病因。低体温大多数表现为窦性心动过缓,但也会发生房颤或室颤。心电图的特征性表现可能会出现J点上移(图6)。低体温造成的心律失常在体温恢复正常时大多数都会得到改善。
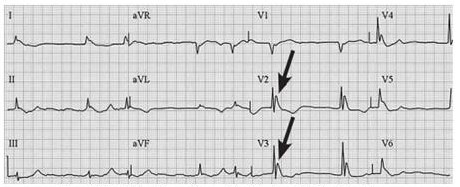
图6 体温过低出现多导联QRS波群终末J点上移(箭头处)
2.4 感染/感染后因素
细菌、病毒或寄生虫等病原感染性疾病也会导致缓慢性心律失常。
锥虫(Trypanosoma cruzi)感染是最常见的病因之一,全球受感染人数超过1000万,感染后导致Chagas病。寄生虫通过皮肤侵入患者体内,进而繁殖,主要侵犯心脏和消化系统。高达30%的感染患者会出现因病原菌直接侵入心脏造成心功能不全、心肌细胞的损害以及炎性损伤。扩张性心肌病、终末期心衰以及房室传导阻滞、窦性停搏也很常见。
包虫(Borrelia)感染导致的Lyme病也会出现缓慢性心律失常。报道显示美国包虫病的发病率为0.013%,我国相关资料不详。回顾性研究证实,高达8%的患者会累及心脏。90%的心脏受累者表现为房室传导阻滞(包括完全性房室传导阻滞)。
所有的心肌炎患者中,50%为病毒感染导致。科萨奇病毒B和细小病毒19是两大主要病因。心肌炎损害表现为心肌细胞损伤所致的心衰以及传导系统受损所致的房室传导阻滞。
近几年梅毒感染病例在全球均呈复苏趋势,我国亦不例外。梅毒螺旋体(Treponema pallidum)感染人体后,会造成心血管系统损害,常见也有大动脉炎、主动脉瘤及瓣膜病等,心脏传导系统受累后将出现缓慢型心律失常。
2.5 中毒因素
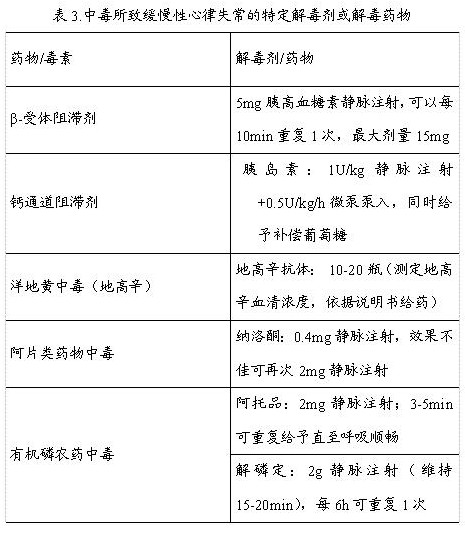
许多药物的治疗剂量或过量通常会成为缓慢性心律失常的罪魁祸首,急诊科医生应该及时明确并治疗这类疾病。β-受体阻滞剂和钙离子拮抗剂很可能会导致缓慢性心律失常。患者服用的药物往往因为各种原因在无意间就会过量吸收,明确就诊患者的服药清单往往能够发现致病药物。例如地高辛就是一种常见的导致缓慢性心律失常的药物,高达35%的服药患者会表现出不同程度的房室传导阻滞。此类中毒患者的治疗原则就是停药、加快排泄以及支持治疗。有些特定的解毒剂或解毒药物能够改善或逆转心动过缓(表3)。
3 急诊评估
急诊评估的关键在于能够迅速发现患者血流动力学是否稳定,如果不稳定立即开展急救治疗。急诊科医师通过快速评估患者呼吸循环状态有助于确定患者病情是否稳定。通过测量脉率是否规则能初步诊断心律失常的性质。就诊时的生命体征有助于判断血流动力学是否稳定,随后医生需要反复评估、测量患者生命体征以助于判断治疗效果。
3.1 关注病史
全面详细的病史为明确缓慢性心律失常的诊断提供线索。(表4)

患者就诊时一般会提供病史相关信息,随行人员也会补充一些患者发病时没有意识到的细微病情变化。在有条件的医院,全面查阅患者既往就诊时健康状况的电子信息更有助于明确诊断。
3.2 体格检查
仔细的体格检查可以明确患者血流动力学是否稳定,动态监测缓慢性心律失常患的灌注情况非常关键。外周血管搏动较强、毛细血管充盈恢复较快以及肢体末端温暖都能证实灌注良好。仔细的体格检查可以帮助明确潜在心律失常的病因,因为很多疾病都会合并心力衰竭及缓慢性心律失常。心衰表现为肢体低垂部位水肿、颈静脉怒张以及双下肺湿罗音。高钾血症的终末期肾病患者需要进行血液透析。腹痛常提示腹腔内疾病导致反射性心动过缓。
3.3 初步诊断
接诊患者后,急诊医生必须做一份12导联心电图。通过对心电图节律进行分析,可以解释患者发病时的症状,尤其是捕捉到发病时的异常心电图。有的情况下,需要反复行心电图检查,因为部分缓慢性心律失常是间断发作或进展的,所以动态观察心电图变化在急诊诊断中非常关键。有条件时,采取持续心电监护来进一步观察病情更加有助于明确诊断。
3.4 实验室检查
血清学检测有助于明确诊断及指导治疗。电解质紊乱-尤其是血清钾异常-通常会导致患者发病或使病情恶化。对于所有服用地高辛的患者需要监测血药浓度,因地高辛治疗窗较窄。如果怀疑患者为甲状腺功能减退,则需要监测血T3和T4浓度。
怀疑因感染所致或者是排除其他病因所致,则需要检测感染性指标,虽然有助于明确诊断,但对急诊处理无明显帮助。心肌标志物如TNI、CK、CK-MB、MYO、FABP以及BNP检测有助于心梗或心衰的诊断。
3.5 影像学检查
影像学检查在急诊科诊断缓慢性心律失常的应用具有局限性。如果怀疑是颅内出血或颅内动脉瘤所致颅内压增高的情况,则需要进行头颅CT检查。以腹部症状就诊的心动过缓患者,急诊科医生也可以考虑行腹部CT检查以明确腹腔内情况。胸片检查提示心影增大或肺部有变化也支持心衰的诊断。心脏超声能进一步明确心衰诊断,但对于急诊治疗帮助有限。
4 治疗
4.1 原则
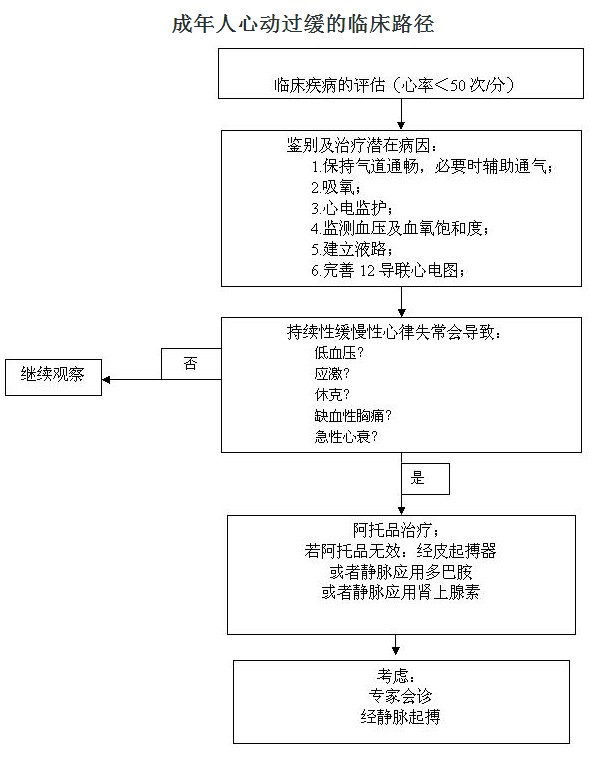
缓慢性心律失常的治疗是从识别患者病情是否稳定开始的。血流动力学不稳定的患者表现为低血压、烦躁、急性心衰或末梢循环差,此类患者需要紧急干预以增加心输出量来预防次要器官的损伤。患者病情稳定后,再侧重明确缓慢性心律失常的病因。虽然并不是所有的病因在急诊室都能得到有效控制或治疗,但明确诊断以及逆转潜在的病因是病人后续治疗的主要目的。
4.2 不稳定患者的治疗
治疗从开放气道、吸氧及辅助通气开始。阿托品仍然是治疗缓慢性心律失常的一线药物,它能显著提升心率及改善传导阻滞(IIa,B)。推荐剂量为0.5mg静脉注射,每3-5min可以重复一次,总量不超过3mg。对于心脏移植的患者,阿托品可能无效,因为移植的心脏不存在患者自身的迷走神经支配。需要强调的是,阿托品对二度II型房室传导阻滞或三度房室传导阻滞可能无效。
如果阿托品无效,可以考虑应用β-肾上腺受体激动剂(如多巴胺、肾上腺素或去甲肾上腺素)。静脉应用多巴胺的剂量为2-10mg/kg/min(IIb,B)。一项随机对照研究入选了82名入院前存在缓慢性心律失常且血流动力学不稳定的患者,在静脉输液及阿托品无效时,随机分为经皮起搏治疗和多巴胺治疗,二者的生存及预后无差异,且多巴胺组无不良事件的发生(如因植入起搏器所致的并发症)。而有关肾上腺素或去甲肾上腺素治疗不稳定的缓慢性心律失常的研究相对较少,但当患者对阿托品无效时,仍然可以考虑应用肾上腺素或去甲肾上腺素(IIb,B)。
体外或经静脉起搏治疗不稳定的心动过缓也非常重要(IIa,B)。研究证实,起搏器治疗与β-肾上腺受体激动剂治疗在提升心率方面无差异。起搏治疗的相对局限性在于起搏器造成患者有不适症状以及必须采取中心静脉入路。但是,当给予药物治疗后患者仍处于不稳定状态就需要采取起搏治疗(IIa,B)。
体外起搏治疗技术:体外起搏治疗有两种方案被推荐。一种是将电极分别贴置于心尖部和右胸上部。另一种方法是电极贴于V3导联的位置和左侧肩胛骨和脊柱之间的位置。患者清醒时,体外起搏会让患者感觉到不舒服,因为电流会贯穿皮肤和胸壁间的肌肉。适当应用镇静药物可以减少患者不适症状。有些镇静药物会降低血压从而会加重患者症状,所以血压较低时应慎用镇静药物。
症状较轻的患者应用镇静药物后处于稳定状态,,可以考虑体外起搏器治疗。起搏器的频率设置由医生做决定,至少应保证基本的心输出量。起搏能量逐渐增加,每次5mA到10mA,直至每个起搏信号后跟随明显的QRS-T波群,同时检测脉搏以确定起搏器夺获心脏,这被定义为起搏器的阈值,大多数患者的阈值在40mA到80mA。起搏器电流输出要高于阈值5-10mA以保证持续有效夺获心脏。
经静脉起搏治疗技术:经静脉起搏治疗通常采取几个固定的解剖位点从中心静脉穿刺进入,在急诊部右侧颈内静脉最常用,起搏导管远端带有球囊,在植入起搏器之前,必须检查球囊的完整性。
起搏导管进入静脉后,随着球囊充盈,导管随血流方向进入右心,起搏导管进入右心后心电图上可看到夺获信号。起搏器的钉状信号之后紧随一个类似于左束支传导阻滞的宽QRS波群,说明电极与右室壁接触良好,此时将起搏器电极导线固定。测试起搏器的阈值,最后电流强度应设置为约两倍阈值以保证持续有效夺获心室。心脏彩超及胸片能够确定起搏器电极导线位置及夺获情况。
病情不稳定患者的治疗目的:病情不稳定患者治疗的直接目的是使患者尽快恢复正常的心输出量以确保次要器官的血液灌注。实际上并不一定急于干预治疗,找到病因才是关键。这类患者的诊疗在急诊室就已展开,通常会持续至患者住院或接受专家会诊。
4.3 病情稳定的患者
大多数急诊就诊的缓慢性心律失常患者病情稳定。其稳定性表现为次要器官的血液灌注良好且精神状态正常。与以往不同的是,这些患者不需要急诊干预治疗。对于病情稳定的患者,不需急于将患者收住监护病房,而是尽快明确诊断查找病因。
此类患者应尽力明确缓慢性心律失常的潜在病因。有些病因是易于发现和治疗的,尤其是中毒或电解质紊乱的患者。对于上述患者,急诊就诊时即开始进行治疗或干预;但有些不易明确诊断的疾病(比如感染性心肌病或免疫系统疾病)在急诊室是很难展开治疗,这些患者需要收住院接,受进一步检查及治疗。
急诊科医生要牢记不是所有缓慢性心律失常的病因都是心源性的,例如上文所述腹部或颅内疾病也会导致不同程度的心动过缓。如果这些非心源性病因尽早被发现并及时接受专科治疗或手术,就能够消除原发病因,心脏症状也会得到改善。
5 总结
缓慢性心律失常的病因多种多样,急症处理缓慢性心律失常的文献不多,分析心电图寻找病因是关键,近年来提出的降低次要器官血液灌注的观点是处理此类疾病总的指导原则。