15年前,在很多术者面对分叉病变还是一筹莫展的时候,南京市第一医院陈绍良教授团队就已经率先致力于分叉病变的相关研究。在历经了DK-CRUSH I到DK-CRUSH VII的系列研究后,陈绍良教授在2014年提出了Definition定义,让我们对分叉病变有了更深入的了解。
腔内影像学的发展让我们能够更为准确地对病变进行定性和定量评价,使得冠脉介入治疗走向精准化时代。
就在今年的第十一届左主干暨冠状动脉分叉病变峰会(CBS2019)上,有这样一场特殊的手术演示,汇聚了:
DK-CRUSH技术发明者陈绍良教授
美国IVUS之父Gary S. Mintz教授
QFR与OFR(基于OCT测定的FFR)发明者涂圣贤教授
他们共同完成了一例OFR指导下复杂LM分叉病变介入治疗的手术演示。
三位大咖同台,给我们带来了怎样不一样的体验?

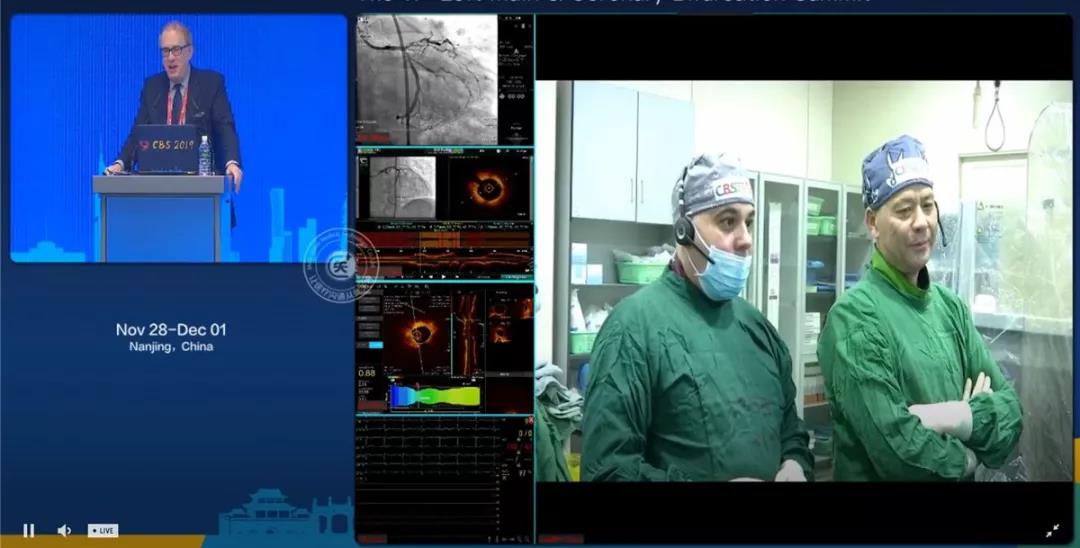
陈绍良教授手术演示中
病例简介
患者信息:男性,46岁,以不稳定型心绞痛入院
冠心病危险因素:高脂血症、糖尿病、吸烟
辅助检查:
左室射血分数 66%
LDL-C 3.14mmol/L
危险分层:
NERS 2 评分:22.6
SYNTAX评分:27
SYNTAX II评分:17.5(PCI)vs 14.2(CABG);4年死亡率 2.4%(PCI)vs 1.8%(CABG)
手术过程
冠脉造影提示左主干真性分叉病变

目前指南推荐治疗策略
DK-CRUSH(2018 ESC血运重建指南,IIb类)
可考虑使用IVUS或OCT在某些患者支架植入过程中优化手术过程(2018 ESC血运重建指南,IIa类)
于LAD-LM行OCT回撤成像可见LAD血栓负荷较重,LM末端可见斑块破裂。
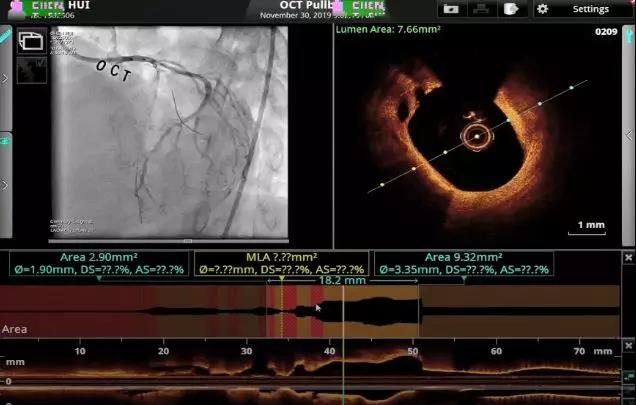
于LCX-LM行OCT回撤成像,LCX可见散在钙化斑块,最小管腔面积(MLA)=2.13mm²,无血栓和斑块破裂。
基于OCT的影像学评价,LCX为临界病变。
那么到底是否需要干预LCX的病变呢?
涂圣贤与Gary S. Mintz教授共同上阵,应用目前最新的基于OCT的血流储备分数(OFR)技术,计算出LCX-OFR为0.88,并无显著血流动力学障碍。
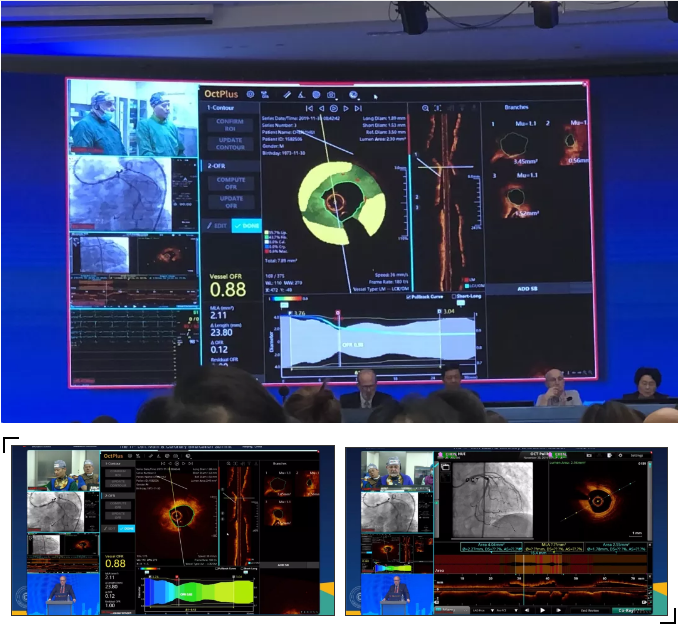
涂圣贤、Gary S. Mintz教授解读影像结果
反转!改变策略
改变原定的DK-CRUSH技术,选择Provisional-T支架技术
于LAD和LCX分别置入导丝,进行边支保护
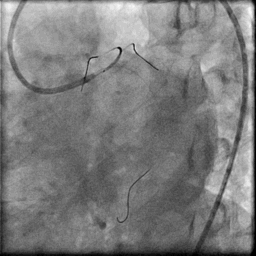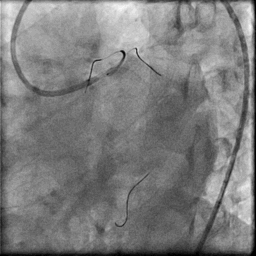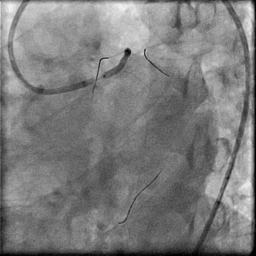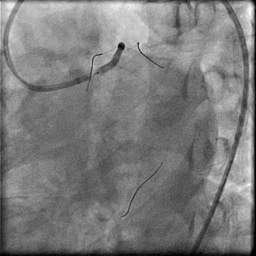
随后,球囊扩张LAD-LM病变,并在OCT指导下于LAD-LM植入支架,OCT下可见支架扩张及贴壁良好
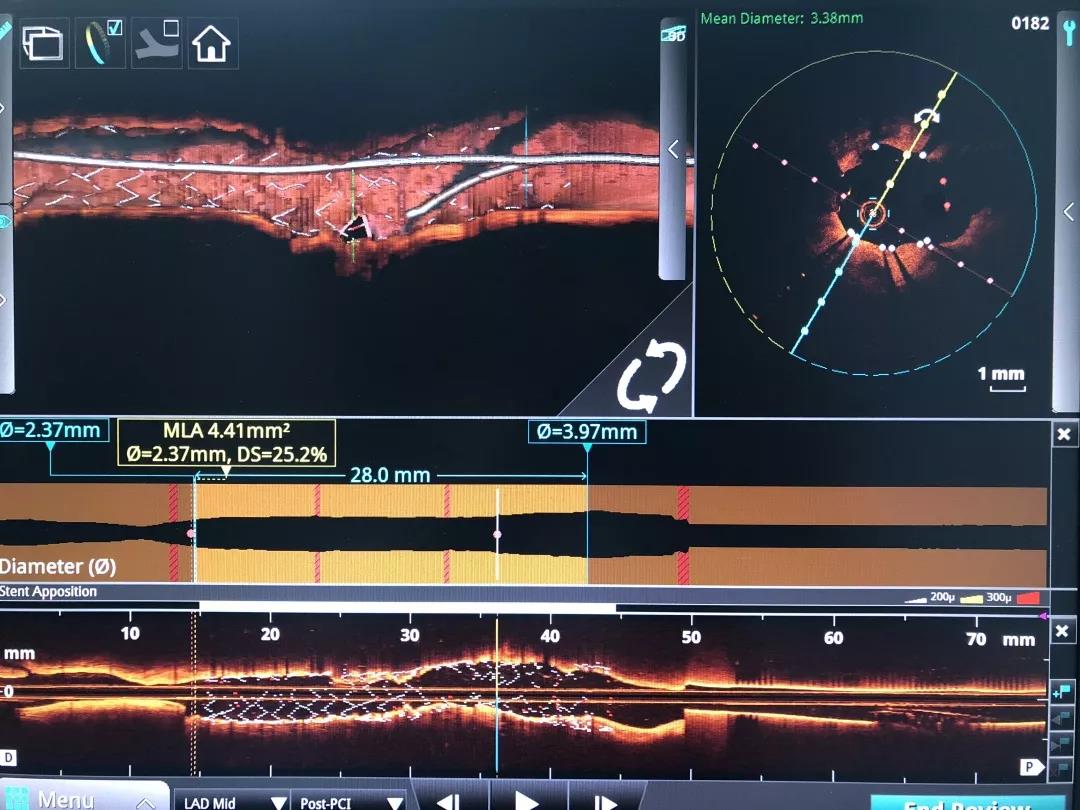
支架未堵塞边支开口
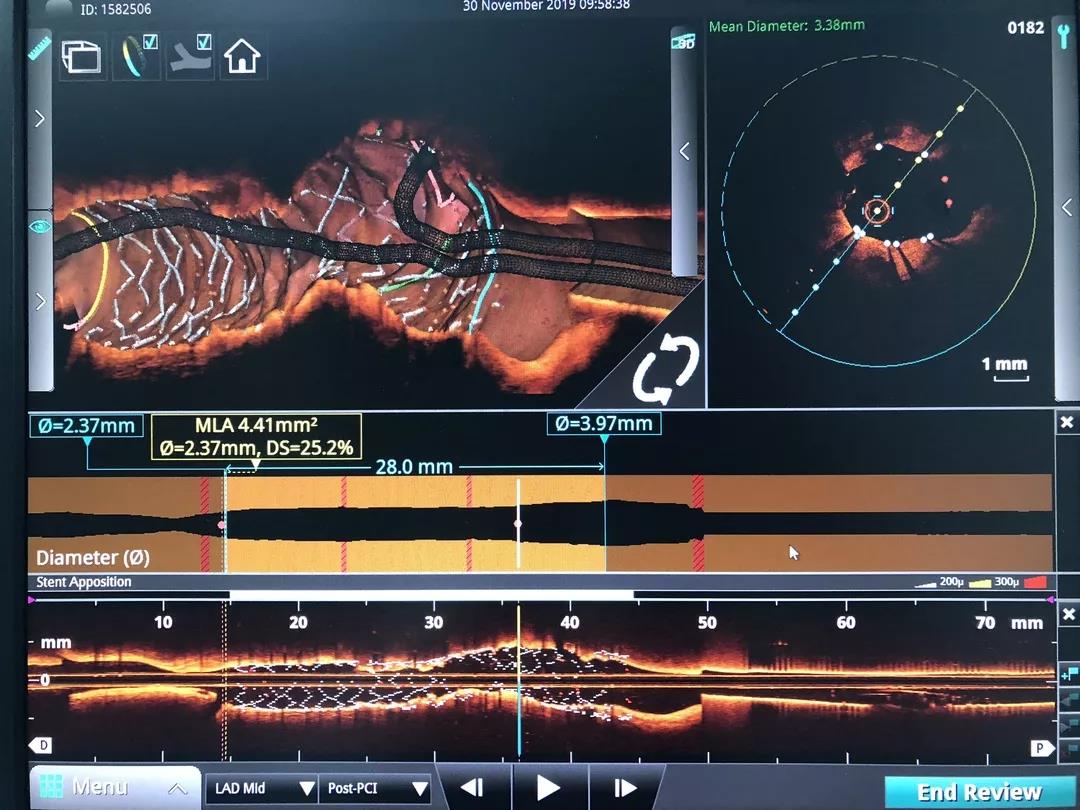
最终结果
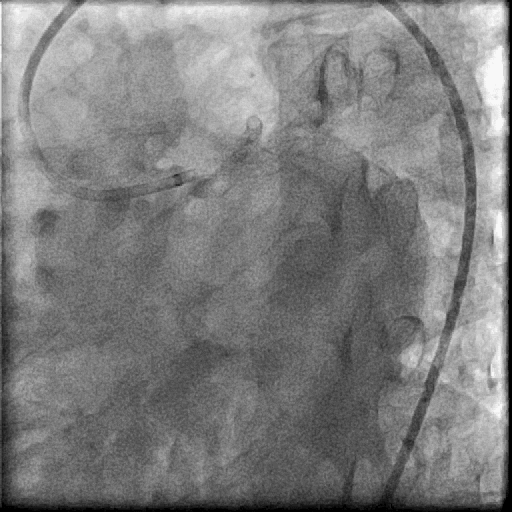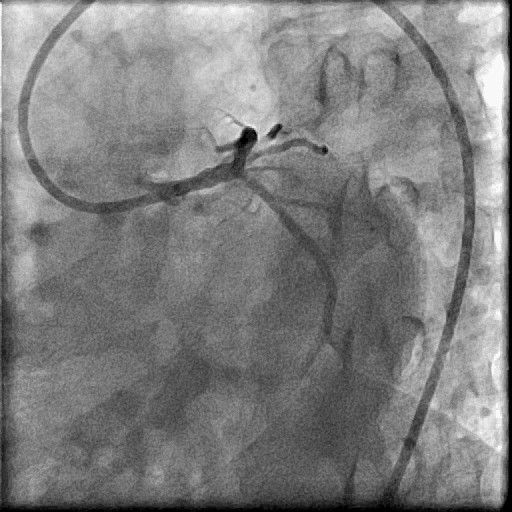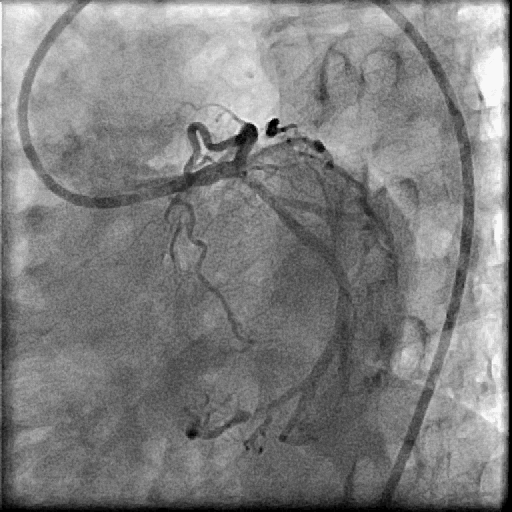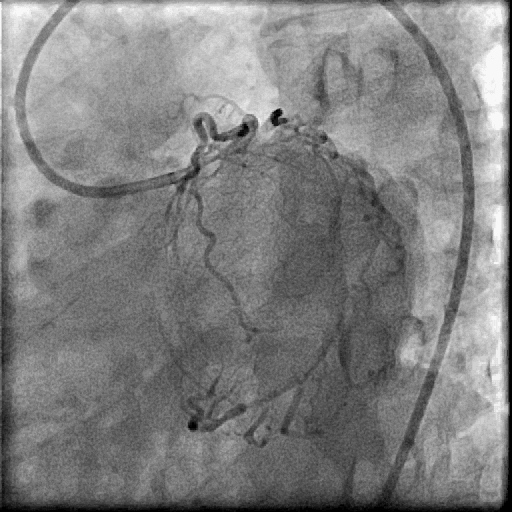


现场主持及与会专家观看手术演示
深入解读
这个病例在进行功能学评价之前,被认为是Medina分型(1,1,1)的真性左主干分叉病变,对于此类病变,根据目前指南毫无疑问要采取双支架策略。
但在功能学证实LCX并无显著血流动力学障碍后,手术策略转变为Provisional T支架技术。这一转变,充分显示了影像学联合功能学评价对于手术策略制定的重要价值。
陈绍良教授团队张俊杰教授接受采访时表示:“腔内影像+功能双管齐下,避免了不必要的支架植入,确定了最合适的手术策略。随后,根据OCT的影像学评价,我们确定了支架尺寸及着陆点,实现精准化的支架植入,达到了最优的手术效果。”
过去,提到功能学评价我们首先想到的是FFR和QFR。
想要在一次手术中实现功能及影像双评价,那么既需要成像导管又需要压力导丝,一定程度上增加了手术花费,对术者来说也提高了手术难度。
OFR的出现,可以在一次回撤成像中完成影像及功能学的双方面评价,既降低了花费,又减小了手术难度。同时相比QFR,OFR在OCT图像基础上进行计算化分析,而QFR则是基于造影图像进行分析,因此OFR准确率更高。
涂圣贤教授表示,“就在今年的TCT年会和CIT大会上,我们公布了OFR相关研究的结果并进行了手术演示转播,OFR与FFR之间存在良好的相关性。”
毫无疑问,OFR技术是目前介入治疗领域的热点之一。此外,本次手术在既往使用过的OFR技术基础上,首次展示了人工智能全自动斑块识别模式。未来随着冠脉介入精准化治疗时代的不断推进,OFR技术相信将得到普及。