肥厚型梗阻性心肌病的特征在于非对称性心室肌肥厚,引起左心室流出道梗阻,引导胸闷、气促等症状,梗阻越重,临床症状越重,预后也越差。部分患者通过药物可改善心绞痛、呼吸困难等症状,但药物作用有限,且受到诸多限制。外科室间隔减容手术被认作是非药物治疗的"金标准",通过切除部分心肌达到减少及解除流出道梗阻,但该手术需要开胸,创伤及风险相对较高。室间隔酒精化学消融手术,是微创方法将乙醇选择性注入间隔支动脉诱发室间隔坏死,能改善症状,长期预后良好,成为一种替代外科室间隔减容手术的非药物治疗方法。但酒精化学消融手术冠脉间隔支解剖依赖程度较大,而间隔支动脉存在一定的解剖变异,不是总与梗阻部位相匹配,研究表明高达15%的患者不能或不适合行精化学消融术。另一方面,精化学消融术中存在乙醇向非间隔支动脉渗漏造成灾难性后果的风险,也在一定程度上限制其使用。
从首次报道用于治疗肥厚型梗阻性心肌病以来,经皮腔内射频消融治疗不受冠脉解剖限制,具有创伤小、恢复快、不需全麻、风险相对较低等特点,近年来研究表明,射频消融治疗可明显降低左室流出道压力阶差,缓解梗阻症状。该技术的常规开展将为广大肥厚型梗阻性心肌病患者带来福音,近日南方医科大学南方医院彭健教授、谢晋国教授团队在科室刘伊丽、许顶立、宾建平等主仼领导下,运用腔内超声指导完成肥厚型梗阻性心肌病射频消融2例,治疗效果较为满意。
Case 1病例简介(杨某,女性,52岁)
• 主诉:因“活动后气促2年”入院。
• 现病史:患者于2年前无明显诱因出现心悸,伴活动后气促,无胸闷、胸痛等不适,爬1-2层楼梯后即可出现,休息后可缓解,未予重视。2月前患者因“脑梗死”于当地医院住院。
• 入院后辅助检查:
前-脑利尿肽 640.50pg/mL;
尿常规、血常规、大便常规、离子六项、肝功、肾功能、凝血功能、D-二聚体等化验指标未见明显异常。
头颅平扫MRI+MRA: 1.左侧基底节区信号异常,性质考虑为脑梗塞(恢复期);2.右侧半卵圆中心少许脑白质变性灶;3.脑部MRA示右侧双半球型大脑前动脉;左侧大脑后动脉远端局部较对侧充盈浅淡。
心电图:1、窦性心律;2、V4-V6导联异常Q波;3、ST段改变。
胸片:1、主动脉硬化;2、心影增大;3、脊柱侧弯畸形。
经胸心脏彩色多普勒超声:肥厚性梗阻型心肌病:1.左房增大;2.二尖瓣及三尖瓣返流(轻度);3.左室舒张顺应性减退。动态血压:全程动态血压监测,血压改变符合高血压诊断。
动态心电图:1.窦性心律,2.偶发房性早搏,偶发室性早搏;4.V3-V6导联异常Q波;5.监测全程ST段呈异常改变。
• 入院诊断:1.肥厚型梗阻性心肌病;2.高血压2级(极高危组);3.高脂血症;4.脑梗死(恢复期);5.混合型颈椎病;6.脊柱侧弯。
• 诊疗策略:入院后予降压、降脂、抗血小板等治疗,血压控制良好。考虑患者心室非对称性肥厚,流出道梗阻、压力阶差明显,于2018-12-21在局麻下行经皮室间隔射频消融术。
• 手术过程:
术中冠状动脉造影见左主干(LM)干无明显狭窄;左前降支(LAD)未见明显病变,血流TIMI 3级;左回旋支(LCX)未见明显狭窄病变,血流TIMI 3级 ;右冠状动脉(RCA)未见明显病变,血流TIMI 3级。行主动脉及左室测压,左室压力为177/70mmHg,Valsalva试验时为211/95mmHg,主动脉根部压力为120/83mmHg,Valsalva试验时为95/72mmHg(图-1)。
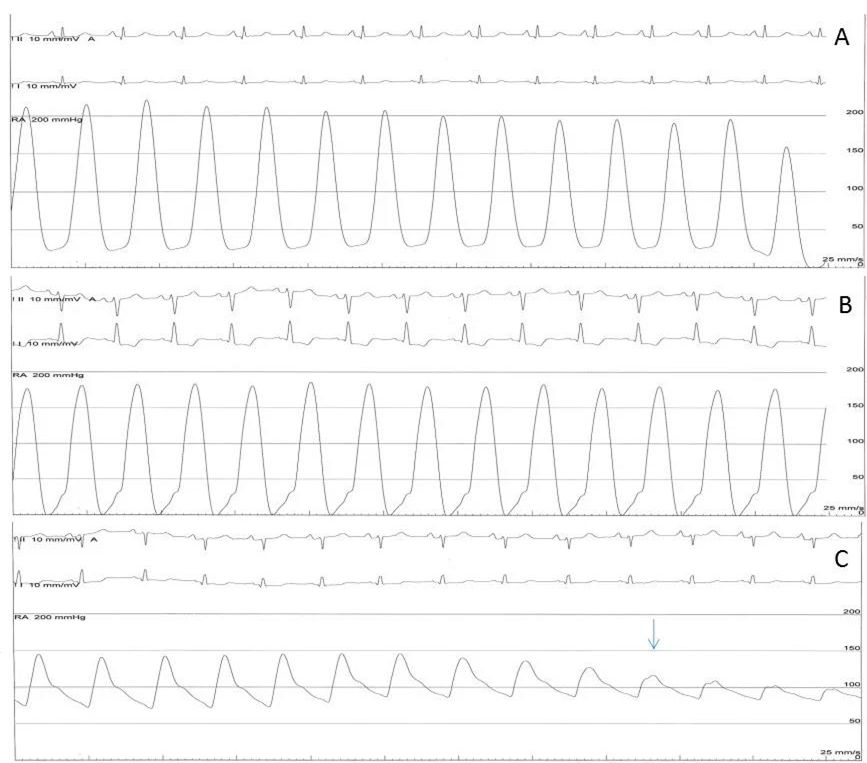
图-1 主动脉及左室压力,A为左室Valsalva试验时压力,为211/95mmHg;B为左室平静状态下压力;C为主动脉压力,前段为平静状态压力,箭头后部为试验时Valsalva试验时压力。
腔内超声导管(ICE)下可见二尖瓣叶前向运动并与室间隔接触,行右房、右室、左室及主动脉根部建模,根据ICE图形构建室间隔与二尖瓣叶前向运动接触区域,为拟消融靶点。经右股动脉血管鞘送入56孔冷盐水灌注压力大头至左室,于左室流出道标记HIS及左束支、左前分支、左后分支走形。拟消融靶点处、避开HIS及左束支、左前分支及左后分支电位下进行消融(30W,温度不高于40℃,每处消融40-60s)。消融后ICE下可见二尖瓣叶前向运动最高点与室间隔之前连接处分开。过程中患者未诉不适,术毕拔除电极和血管鞘,加压包扎后平车送回。术后1月复查心脏彩超见左室流出道压力阶差明显下降。
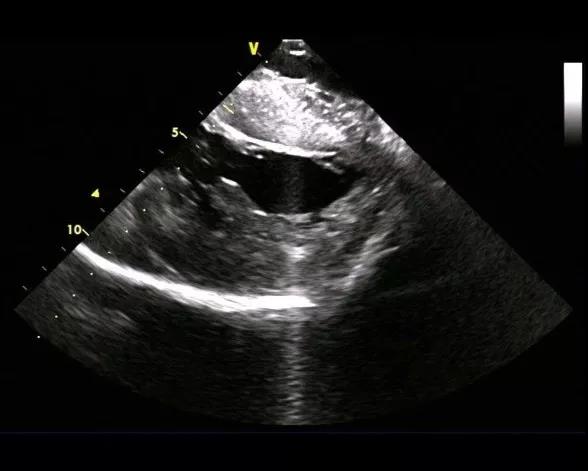
图-2-1腔内超声下见左室流出道狭窄,二尖瓣叶前向运动并与室间隔接触
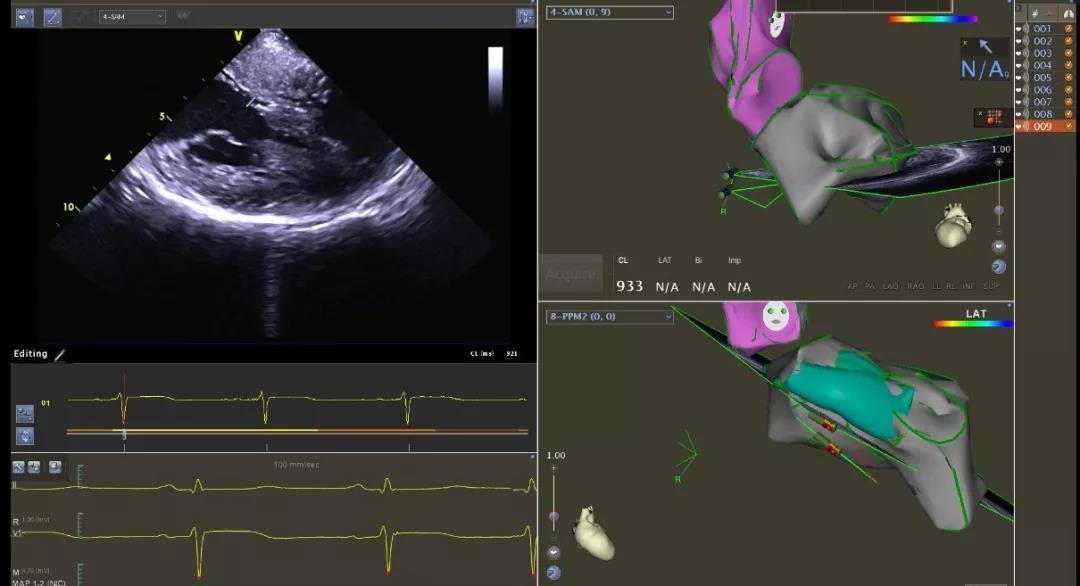
图-2-2在ICE指导下行心脏建模,标记SAM区域及拟消融区域。
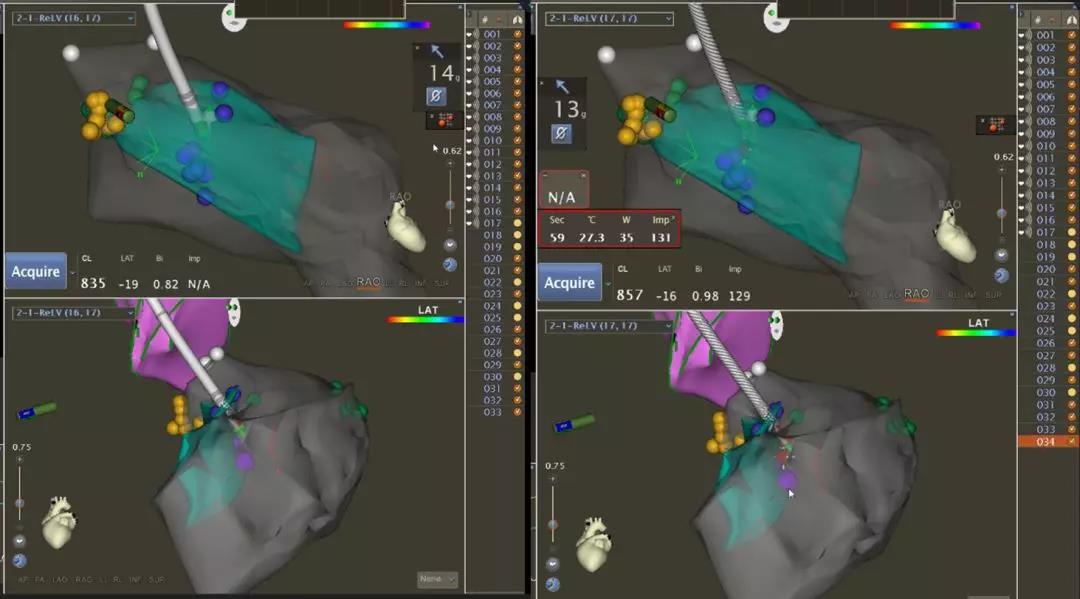
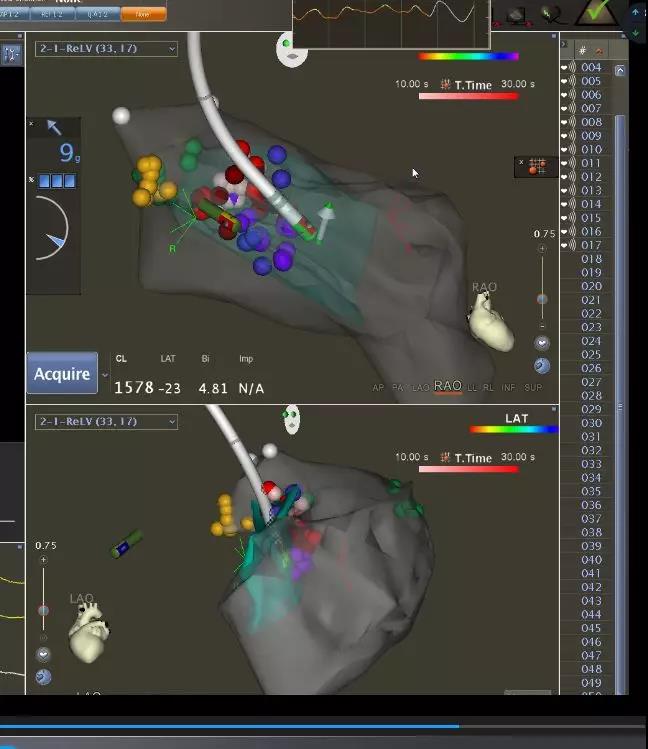
图-3 先标记HIS(黄色点)及分支走行,拟消融靶点处(蓝色点)、避开HIS及左束支、左前分支及左后分支电位下进行消融(红色及紫色点为消融点)。
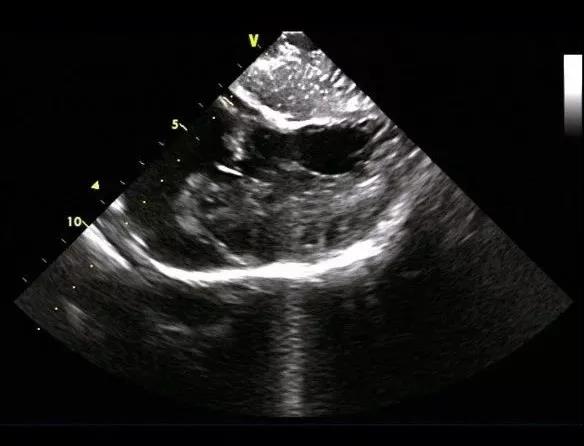
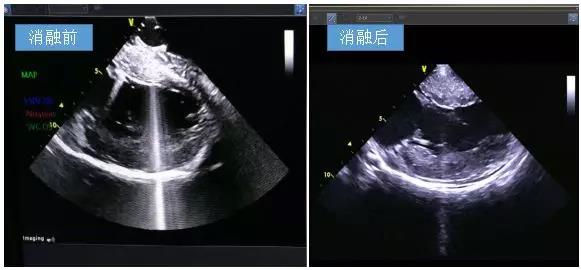
图-4 消融后可见二尖瓣叶前向运动较术前改善,二尖瓣叶与室间隔间存在空隙。
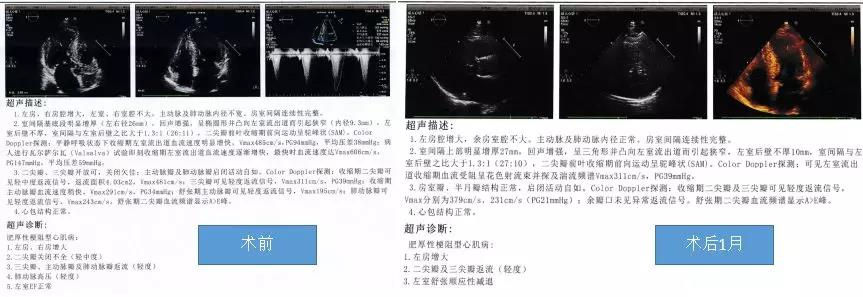
图-5 术后1月复查心脏彩超左室流出道压力阶差明显下降,二尖瓣反流情况改善。
Case 2病例简介(温某,男,53岁)
• 主诉:因“反复胸闷、气促3年余,加重2月”入院。
• 现病史:患者于3年前快速行走200米左右或爬3层楼梯时即出现胸闷、气促,无胸痛,无反酸、烧心等不适,自行服用“辅酶Q10、心达康”后症状无明显改善,未予重视。2个月前患者稍事活动即明显感胸闷、气促,于2018-12-17就诊外院,行心脏彩超示:1.室间隔基底部增厚;左室流出道狭窄(压差29mmHg);2.升主动脉增宽并主动脉硬化,主动脉瓣反流(轻度),主动脉瓣前向血流速度增快(压差27mmHg);3.左房增大;4.二尖瓣反流(轻度);5.左室舒张功能减退,收缩功能正常范围。心脏MRI示:1.室间隔增厚(21mm),左室流出道狭窄 2.左心室及左心房稍增大 3.左心室壁运动幅度稍减弱。行冠脉造影未见异常;拟行左心室测压+肥厚型心肌病化学消融术,试堵无效。为进一步治疗来我院就诊,门诊以"肥厚型梗阻性心肌病"收入院。
• 入院后辅助检查:
前-脑利尿肽 Pro-BNP 321.10pg/mL;
电解质、肌钙蛋白I、未见明显异常。
心电图:1、窦性心律;2、一度房室传导阻滞;3、V2-V3导联r波递增不良;4、左心室肥大伴劳损。
胸片:主动脉硬化。
动态心电图:1.窦性心律(部分呈窦性心动过缓)2.偶发房性早搏 3.检测全程ST段及T波呈间歇性异常改变。
动态血压:全程动态血压监测,血压改变符合高血压诊断。
心脏彩超:肥厚性梗阻性心肌病:LA48mm,LV46mm,RA47mm,RV32mm,LVSd18mm,LVPWd 13mm,LVEF 57.4%;1.左房、右房增大;2.二尖瓣返流(中度);3.主动脉瓣返流(轻中度);4.三尖瓣返流(轻度);5.肺动脉增宽 ;6.左室舒张顺应性减退(如图-8)。
• 入院诊断:肥厚型梗阻性心肌病
• 诊疗策略:予阿司匹林抗血小板、奥美沙坦酯控制血压、倍他乐克控制心率、苯溴马隆降尿酸、护胃等治疗。于2018-12-28在局麻下行经皮室间隔射频消融术。
• 手术过程:
术中猪尾造影管行主动脉及左室测压,左室梗阻远端压力为128/4mmHg,Valsalva试验时为201/12mmHg,主动脉根部压力为103/63mmHg,Valsalva试验时为100/70mmHg。经左股静脉鞘放置腔内超声导管(ICE),行右房、右室、左室及主动脉根部建模,可见收缩期二尖瓣叶与室间隔接触。根据ICE图形构建二尖瓣叶前向运动最高点及室间隔与其接触区域,为拟消融靶点。经右股动脉血管鞘送入STSF大头至左室,先标记HIS及左束支、左前分支、左后分支走形,后在ICE拟消融区域并避开HIS及左束支、左前分支及左后分支电位处消融(30W,温度不高于40℃,每处消融40-60s)。消融后ICE下可见二尖瓣前叶前向运动最高点与室间隔之前连接处分开,相应室间隔搏动减弱,并可见消融部位低回声带。术后阿司匹林抗血小板、奥美沙坦酯控制血压、倍他乐克控制心率、苯溴马隆降尿酸、护胃等治疗。患者术后胸闷、气促症状缓解,术后1月复查心脏彩超(如图-8)示探及左室流出道湍流频谱Vmax 364cm/s,PG 53mmHg(术前分别为 571cm/s,130mmHg)。
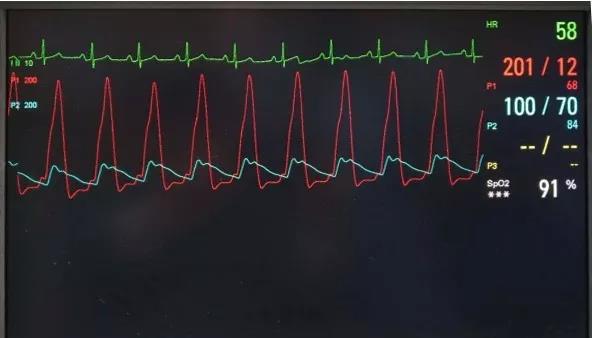
图-6主动脉及左室压力,压力阶差达101mmHg。
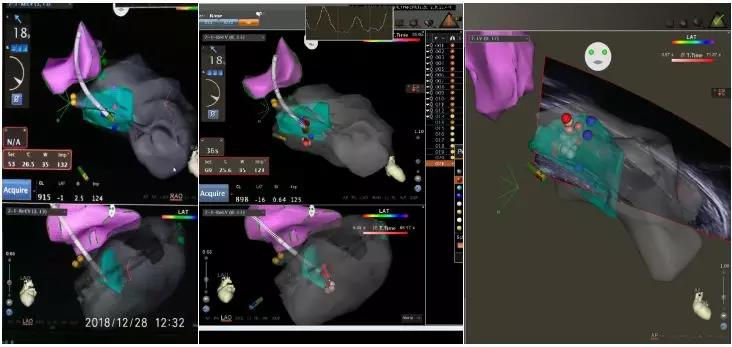
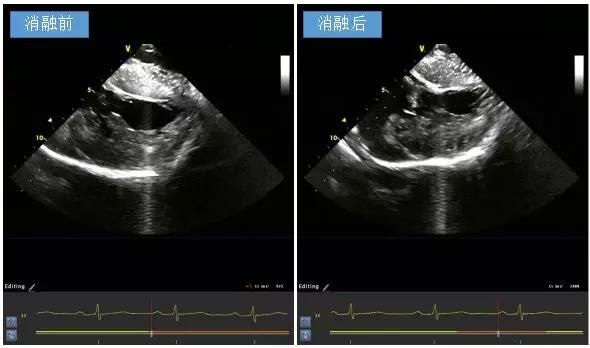
图-7先行建模,标记HIS(黄色点)、分支走行及拟消融靶点处(蓝色点),在避开HIS及左束支、左前分支及左后分支电位下进行消融(红色及白色点为消融点)。消融后可见二尖瓣叶前向运动较术前改善,二尖瓣叶与室间隔间存在空隙。
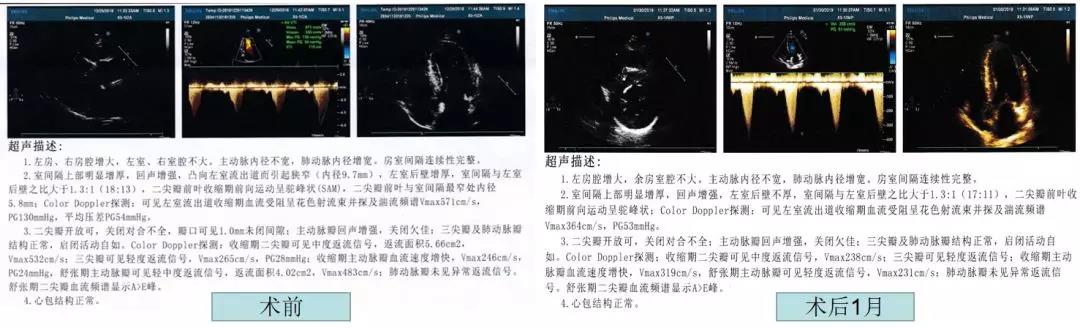
图-8 患者术前(左图)及术后1月(右图)心脏彩超结果,可见术后患者左室流出道湍流频谱及压力阶差明显下降。