心肌梗死心电图定位的进展
2015-06-09 13:45
心电图通过将探查电极放置在胸壁上捕捉心电信号,来间接判断心肌梗死的部位。由于心脏与探查电极的相对位置存在个体化差异,探查电极与心脏有一定的距离等原因,心电图定位心肌梗死的敏感性相对不足。但由于心电图检查快速、简便、易行,自20世纪40年代至今,其在急性和陈旧性心肌梗死的诊断及定位中仍起着不可替代的作用。急性心肌梗死的定位主要依据相关导联上ST段抬高,而陈旧性心肌梗死主要依据在相关导联上出现病理性Q波。近年来,西班牙学者Antoni Bayes等[1~4]通过磁共振延迟增强扫描来确定心肌梗死的部位,总结相应的心电图表现,并以影像学左室分区[5]为基础,重新命名心肌梗死部位,并与梗死相关冠脉紧密联系起来,其具有重要的临床意义。
1 心电图心肌梗死的定位
心电图记录电极—梗死部位—梗死相关冠脉三者具有对应关系。心肌梗死是由于相关的冠状动脉供血中断所致,临床冠脉介入手术关注的也是梗死的相关冠脉,因而心电图的重要意义在于定位心肌梗死的部位,并初步推断梗死相关冠脉。
1.1 以病理学为基础的心电图定位
1948年,Meyer等最初以临床病理研究为基础,按左室解剖学部位,对心肌梗死进行分类和命名[6~8]。主要传统分类包括:间隔、前壁(心尖部)、前间壁、广泛前壁、前侧壁、高侧壁、下壁及后壁梗死。记录电极与心肌梗死区具有一定的对应关系。间隔对应于V1~V2导联,前壁对应于V3~V4导联,前间壁对应于V1~V4导联,侧壁对应于V5~V6导联,下壁对应于Ⅱ、Ⅲ、aVF导联。可见,传统分类法缺乏对应于回旋支供血区心肌梗死的导联,V7~V9导联远离胸壁记录电极,其检出心肌梗死的敏感性降低。
1.2 以影像学为基础的心电图定位
目前临床应用的影像学(心脏磁共振、CT、心肌核素扫描及超声等)技术,可以采集在体心脏的真实影像,其按照图像采集的横轴与纵轴将左室划分为不同的区域,即分为左室17区,其优势在于能真实反映活体心脏的位置,其显示的心电图记录电极与左室各分区的对应关系更加真实可靠,从而提高心电图判断梗死部位的准确性,另外,影像学左室分区能与供血的冠脉紧密联系,当确定某一区域心肌梗死后,能即刻初步判断出梗死相关冠脉,这为临床冠脉介入治疗能提供有益的帮助[5]。
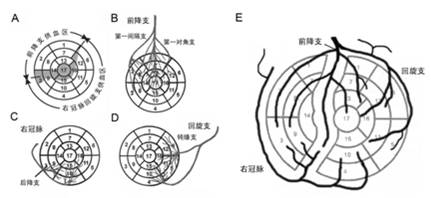
图1 左室分区与冠脉分布示意图
A. 灰色区域可以由前降支、右冠脉或回旋支混合供血;B. 前降支供血区;C. 右冠脉供血区;D. 回旋支供血区;E. 沿室间隔将左室分为室间隔和其余左室壁两部分,并显示冠脉在左室分布的示意图(引自参考文献[1~5])
2 Q波心肌梗死的新分类
Bayes等[1~4]将心脏磁共振影像显示的心肌梗死部位与冠脉闭塞部位、梗死对应导联(出现Q波)紧密联系起来,将左室心肌梗死分为7种类型,图2~图8为每种类型梗死的部位及相关冠脉。
2.1 间隔壁梗死(Septal MI)
Q波出现在V1~V2导联;梗死部位为间隔壁以及前壁的小部分;梗死相关冠脉为前降支的间隔支,或发出对角支后的前降支(图2)。
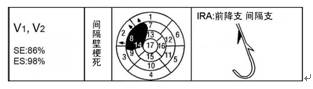
图2 间隔壁梗死及梗死相关冠脉
2.2 前壁心尖部梗死(Apical anterior MI)
Q波出现在V1~V4导联,甚至累及V5~V6导联;梗死部位主要为间隔及前壁心尖部,如果前降支较长,也可累及下壁心尖部,但一般不累及Ⅰ、aVL导联;梗死相关冠脉为前降支中段(图3)。
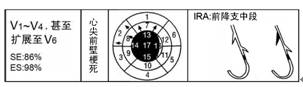
图3 前壁心尖梗死部及梗死相关冠脉
2.3 前壁中部梗死(Mid-anterior MI)
Q波(qs或qr型)出现在aVL、Ⅰ导联,有时还出现在V2~V3导联。一般认为,aVL导联ST段抬高幅度大于Ⅰ导联,QaVL>QⅠ,梗死部位累及前壁的中部及基底部(7、13区),也称局限性前壁梗死(Limited anterior MI);梗死相关冠脉为前降支第一对角支(图4)。
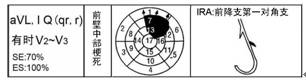
图4 前壁中部梗死及梗死相关冠脉
2.4 广泛前壁梗死(Extensive anterior MI)
Q波出现在V1~V6导联及aVL导联,有时出现在I导联;梗死部位累及心尖部、间隔壁和侧壁;梗死相关冠脉为前降支近段(图5)。
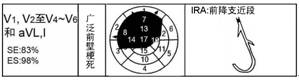
图5 广泛前壁梗死及梗死相关冠脉
2.5 侧壁梗死(Lateral MI)
Q波(qr或r)出现在Ⅰ及aVL导联和/或V5,V6导联出现;V1~V2导联QRS波群呈RS形,梗死部位为侧壁;梗死相关冠脉为非优势的回旋支或钝缘支(图6)。
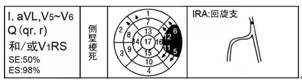
图6 侧壁梗死及梗死相关冠脉
2.6 下壁梗死(Inferior MI)
Q波出现在Ⅱ、Ⅲ、aVF导联,梗死部位为下壁,常累及下壁基底部,以及间隔壁接近下壁的部位;梗死相关冠脉为后降支,90%患者由右冠脉供血,或10%患者由回旋支供血(图7)。
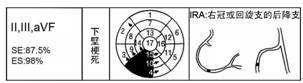
图7 下壁梗死及梗死相关冠脉
2.7 侧壁及下壁梗死(Inferolateral MI)
Q波出现在Ⅱ、Ⅲ、aVF,Ⅰ、aVL导联及V5~V6导联,伴或不伴V1导联QRS波呈RS形;梗死部位为侧壁和下壁;梗死相关冠脉为右冠脉或回旋支近段(图8)。
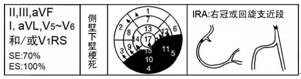
图8 侧壁及下壁梗死及梗死相关冠脉
3 心电图左室心肌梗死定位的新认识
3.1 取消高侧壁心肌梗死的名称
以往观点认为,aVL(Ⅰ)导联呈QS波是高侧壁梗死的表现,梗死相关冠脉为回旋支。然而,影像学左室分区显示,此部位更靠近左室前壁,即前壁中部(7、13区),由前降支第一对角支供血,此观点早已经有学者根据冠脉造影和心电图表现的对比分析中发现[9~11],Bayes等[1~4]等通过磁共振延迟增强扫描技术证实了上述判断。从图4中可以看出,前壁中部接近侧壁,主要对应于aVL及V2~V3导联。该区梗死的特点是aVL(Ⅰ)导联呈QS型或等位性Q波(qs或r),aVL导联的Q波比Ⅰ导联明显。因而,当临床发现有单纯aVL(Ⅰ)导联ST段抬高或新出现病理性Q波的心电图表现时,其可能的梗死相关冠脉为前降支第一对角支,进而为冠脉介入治疗提供一定的依据。需要注意的是,此种心电图表现有时比较微小,一旦发现应给予严密的动态观察,避免漏诊。
3.2 重新认识侧壁及侧壁下壁梗死
人们对于前降支供血的前壁梗死,间隔梗死,广泛前壁梗死等的心电图表现比较熟悉,较容易通过心电图表现判断梗死部位及前降支为梗死相关冠脉,甚至更进一步判断前降支间隔支或对角支梗死。然而,回旋支闭塞造成其供血区梗死的心电图表现变异性较大,有时甚至被漏诊,其主要原因在于该部位面向人体冠状面的后壁,与心电图记录电极的位置较远,记录的敏感性降低。在左室的影像学分区中,该部位称为左室侧壁及下壁。
(1)左室侧壁及下侧壁的位置:以解剖学为基础的心肌梗死的定位诊断中,侧壁梗死定义为对应于V5~V6导联,而将V7~V9导联对应的部位称为后壁,这是以人体的冠状面为参考的。而在影像学分区中,左室分区的参考线是左室的纵向长轴,并结合梗死相关冠脉,将左室分为前壁间隔壁(前降支供血)和侧壁下壁(回旋支和/或右冠脉供血),而没有前后之分。ST段抬高型心肌梗死患者累及V7~V9导联时,如果按以往的分类,习惯上称为后壁梗死,由后降支供血(来源于回旋支和/或右冠脉),而按照影像学左室分区,应称为侧壁和/或下壁梗死,梗死相关冠脉为回旋支或右冠脉近段。
(2)左室侧壁及下侧壁梗死的心电图表现:右冠脉近段闭塞致侧下壁梗死者,梗死累及下壁并延伸至侧壁,心电图ST-T改变可出现在Ⅱ、Ⅲ、aVF,Ⅰ、aVL,V1~V2,V5~V9,同时有右室受累的表现。回旋支闭塞致侧下壁梗死者,梗死由侧壁向下壁延伸,心电图ST-T改变可出现在上述导联,但以V1~V2,V5~V9导联改变更明显。关于下壁梗死罪犯冠脉的鉴别有很多方法,在此不进一步加以阐述。
3.3 取消正后壁心肌梗死的名称
以往Grant[12],Massie[13]将紧邻膈肌上方的左室壁称为下壁,而将游离的、凹面向上的部分单独称为“正后壁”。1964年,Perloff等[14]提出“正后壁梗死”向量应指向V1~V2导联,心电图特征性表现为:①V1导联出现R波时限>40ms;②V1,V2导联R/S≥1。目前认为,很难从解剖学上单独分出正后壁,其对应于影像学左室分区的下壁基底部(4区)。因而建议不再沿用“正后壁梗死”的名称,改称为“左室下壁基底部梗死”。而V1和/或V2导联出现的RS波是与V7~V9导联的Q波的对应性改变,应为侧壁下壁梗死的心电图表现(图9)。
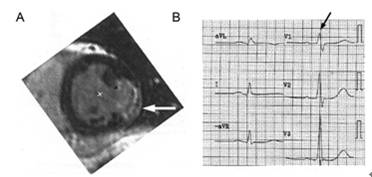
图9 左室侧壁梗死的核磁影像及对应导联心电图
A.白色箭头指示为侧壁梗死;B.侧壁对应于V1导联,QRS波呈RS型,V2、V3导联出现大R波[5]
近年来,影像学左室分区的临床应用逐渐普及,临床医生应掌握影像学左室分区基础上的Q波心肌梗死的新分类,并熟悉为每个区域供血的冠脉,进而从心电图改变推断心肌梗死的部位、范围及梗死相关冠脉。然而,以往采用人体冠状面为参照的左室分区在临床仍具有广泛的影响,估计在很长的时间内仍会继续应用,由于其具有一定的局限性,建议积极借鉴新分类法的优势之处加以补偿。心肌梗死的新分类不仅仅是名称上的改变,其建立在影像学立体观察活体心脏的新视角的基础上,是一种观念的更新与进步。
4 参考文献
1 Bayés de Luna A, Wagner G, Birnbaum Y, et al. A new terminology for left ventricular walls and location of myocardial infarcts that present Q wave based on the standard of cardiac magnetic resonance imaging: a statement for healthcare professionals from a committee appointed by the International Society for Holter and Noninvasive Electrocardiography. Circulation. 2006;114(16):1755-1760.
2 Bayés de Luna A. New heart wall terminology and new electrocardiographic classification of Q-wave myocardial infarction based on correlations with magnetic resonance imaging. Rev Esp Cardiol.2007;60(7):683-689.
3 Bayés de Luna A, Zareba W. New terminology of the cardiac walls and new classification of Q-wave M infarction based on cardiac magnetic resonance correlations. Ann Noninvasive Electrocardiol. 2007;12(1):1-4.
4 Bayés de Luna A. Location of Q-wave myocardial infarction in the era of cardiac magnetic resonance imaging techniques: an update. J Electrocardiol. 2007;40(1):69-71.
5 Cerqueira MD, Weissman NJ, Dilsizian V, et al. Standardized myocardial segmentation and nomenclature for tomographic imaging of the heart: a statement for healthcare professionals from the Cardiac Imaging Committee of the Council on Clinical Cardiology of the American Heart Association. Circulation. 2002;105(4):539-542.
6 Myers GB, Howard A, Stofer BE. Correlation of electrocardiographic and pathologic findings in posterior infarction. Am Heart J.1948;38:547.
7 Myers GB, Howard A, Klein M, et al. Correlation of electrocardiographic and pathologic findings in anteroseptal infarction. Am Heart J.1948;36:535.
8 Myers GB, Howard A, Klein M, et al. Correlation of electrocardiographic and pathologic findings in lateral infarction. Am Heart J.1948;37:374.
9 Kotoku M, Tamura A, Shinozaki K, et al. Electrocardiographic differentiation between occlusion of the first diagonal branch and occlusion of the left anterior descending coronary artery. J Electrocardiol, 2009;42(5):440-444.
10 Birnbaum Y, Hasdai D, Sclarovsky S, Herz I, Strasberg B, Rechavia E. Acute myocardial infarction entailing ST-segment elevation in lead aVL: electrocardiographic differentiation among occlusion of the left anterior descending, first diagonal, and first obtuse marginal coronary arteries. Am Heart J, 1996;131(1):38-42.
11 Iwasaki K, Kusachi S, Kita T, Taniguchi G. Prediction of isolated first diagonal branch occlusion by 12-lead electrocardiography: ST segment shift in leads I and aVL. J Am Coll Cardiol. 1994 Jun;23(7):1557-1561.
12 Grant RP, Murray RH. QRS complex deformity of myocardial infarction in the human subject. Am J Med.1954;17:586-609.
13 Massie E, Walsh TJ. Clinical vectorcardiography and Electrocardiography. Chicago, III: Year Book Publishers Inc;1960.
14 Perloff JK. The recognition of strictly posterior myocardial infarction by conventional scalar electrocardiography. Circulation.1964;30:706-718.
阅读数: 3127
1 心电图心肌梗死的定位
心电图记录电极—梗死部位—梗死相关冠脉三者具有对应关系。心肌梗死是由于相关的冠状动脉供血中断所致,临床冠脉介入手术关注的也是梗死的相关冠脉,因而心电图的重要意义在于定位心肌梗死的部位,并初步推断梗死相关冠脉。
1.1 以病理学为基础的心电图定位
1948年,Meyer等最初以临床病理研究为基础,按左室解剖学部位,对心肌梗死进行分类和命名[6~8]。主要传统分类包括:间隔、前壁(心尖部)、前间壁、广泛前壁、前侧壁、高侧壁、下壁及后壁梗死。记录电极与心肌梗死区具有一定的对应关系。间隔对应于V1~V2导联,前壁对应于V3~V4导联,前间壁对应于V1~V4导联,侧壁对应于V5~V6导联,下壁对应于Ⅱ、Ⅲ、aVF导联。可见,传统分类法缺乏对应于回旋支供血区心肌梗死的导联,V7~V9导联远离胸壁记录电极,其检出心肌梗死的敏感性降低。
1.2 以影像学为基础的心电图定位
目前临床应用的影像学(心脏磁共振、CT、心肌核素扫描及超声等)技术,可以采集在体心脏的真实影像,其按照图像采集的横轴与纵轴将左室划分为不同的区域,即分为左室17区,其优势在于能真实反映活体心脏的位置,其显示的心电图记录电极与左室各分区的对应关系更加真实可靠,从而提高心电图判断梗死部位的准确性,另外,影像学左室分区能与供血的冠脉紧密联系,当确定某一区域心肌梗死后,能即刻初步判断出梗死相关冠脉,这为临床冠脉介入治疗能提供有益的帮助[5]。

图1 左室分区与冠脉分布示意图
A. 灰色区域可以由前降支、右冠脉或回旋支混合供血;B. 前降支供血区;C. 右冠脉供血区;D. 回旋支供血区;E. 沿室间隔将左室分为室间隔和其余左室壁两部分,并显示冠脉在左室分布的示意图(引自参考文献[1~5])
2 Q波心肌梗死的新分类
Bayes等[1~4]将心脏磁共振影像显示的心肌梗死部位与冠脉闭塞部位、梗死对应导联(出现Q波)紧密联系起来,将左室心肌梗死分为7种类型,图2~图8为每种类型梗死的部位及相关冠脉。
2.1 间隔壁梗死(Septal MI)
Q波出现在V1~V2导联;梗死部位为间隔壁以及前壁的小部分;梗死相关冠脉为前降支的间隔支,或发出对角支后的前降支(图2)。

图2 间隔壁梗死及梗死相关冠脉
2.2 前壁心尖部梗死(Apical anterior MI)
Q波出现在V1~V4导联,甚至累及V5~V6导联;梗死部位主要为间隔及前壁心尖部,如果前降支较长,也可累及下壁心尖部,但一般不累及Ⅰ、aVL导联;梗死相关冠脉为前降支中段(图3)。

图3 前壁心尖梗死部及梗死相关冠脉
2.3 前壁中部梗死(Mid-anterior MI)
Q波(qs或qr型)出现在aVL、Ⅰ导联,有时还出现在V2~V3导联。一般认为,aVL导联ST段抬高幅度大于Ⅰ导联,QaVL>QⅠ,梗死部位累及前壁的中部及基底部(7、13区),也称局限性前壁梗死(Limited anterior MI);梗死相关冠脉为前降支第一对角支(图4)。

图4 前壁中部梗死及梗死相关冠脉
2.4 广泛前壁梗死(Extensive anterior MI)
Q波出现在V1~V6导联及aVL导联,有时出现在I导联;梗死部位累及心尖部、间隔壁和侧壁;梗死相关冠脉为前降支近段(图5)。

图5 广泛前壁梗死及梗死相关冠脉
2.5 侧壁梗死(Lateral MI)
Q波(qr或r)出现在Ⅰ及aVL导联和/或V5,V6导联出现;V1~V2导联QRS波群呈RS形,梗死部位为侧壁;梗死相关冠脉为非优势的回旋支或钝缘支(图6)。

图6 侧壁梗死及梗死相关冠脉
2.6 下壁梗死(Inferior MI)
Q波出现在Ⅱ、Ⅲ、aVF导联,梗死部位为下壁,常累及下壁基底部,以及间隔壁接近下壁的部位;梗死相关冠脉为后降支,90%患者由右冠脉供血,或10%患者由回旋支供血(图7)。

图7 下壁梗死及梗死相关冠脉
2.7 侧壁及下壁梗死(Inferolateral MI)
Q波出现在Ⅱ、Ⅲ、aVF,Ⅰ、aVL导联及V5~V6导联,伴或不伴V1导联QRS波呈RS形;梗死部位为侧壁和下壁;梗死相关冠脉为右冠脉或回旋支近段(图8)。

图8 侧壁及下壁梗死及梗死相关冠脉
3 心电图左室心肌梗死定位的新认识
3.1 取消高侧壁心肌梗死的名称
以往观点认为,aVL(Ⅰ)导联呈QS波是高侧壁梗死的表现,梗死相关冠脉为回旋支。然而,影像学左室分区显示,此部位更靠近左室前壁,即前壁中部(7、13区),由前降支第一对角支供血,此观点早已经有学者根据冠脉造影和心电图表现的对比分析中发现[9~11],Bayes等[1~4]等通过磁共振延迟增强扫描技术证实了上述判断。从图4中可以看出,前壁中部接近侧壁,主要对应于aVL及V2~V3导联。该区梗死的特点是aVL(Ⅰ)导联呈QS型或等位性Q波(qs或r),aVL导联的Q波比Ⅰ导联明显。因而,当临床发现有单纯aVL(Ⅰ)导联ST段抬高或新出现病理性Q波的心电图表现时,其可能的梗死相关冠脉为前降支第一对角支,进而为冠脉介入治疗提供一定的依据。需要注意的是,此种心电图表现有时比较微小,一旦发现应给予严密的动态观察,避免漏诊。
3.2 重新认识侧壁及侧壁下壁梗死
人们对于前降支供血的前壁梗死,间隔梗死,广泛前壁梗死等的心电图表现比较熟悉,较容易通过心电图表现判断梗死部位及前降支为梗死相关冠脉,甚至更进一步判断前降支间隔支或对角支梗死。然而,回旋支闭塞造成其供血区梗死的心电图表现变异性较大,有时甚至被漏诊,其主要原因在于该部位面向人体冠状面的后壁,与心电图记录电极的位置较远,记录的敏感性降低。在左室的影像学分区中,该部位称为左室侧壁及下壁。
(1)左室侧壁及下侧壁的位置:以解剖学为基础的心肌梗死的定位诊断中,侧壁梗死定义为对应于V5~V6导联,而将V7~V9导联对应的部位称为后壁,这是以人体的冠状面为参考的。而在影像学分区中,左室分区的参考线是左室的纵向长轴,并结合梗死相关冠脉,将左室分为前壁间隔壁(前降支供血)和侧壁下壁(回旋支和/或右冠脉供血),而没有前后之分。ST段抬高型心肌梗死患者累及V7~V9导联时,如果按以往的分类,习惯上称为后壁梗死,由后降支供血(来源于回旋支和/或右冠脉),而按照影像学左室分区,应称为侧壁和/或下壁梗死,梗死相关冠脉为回旋支或右冠脉近段。
(2)左室侧壁及下侧壁梗死的心电图表现:右冠脉近段闭塞致侧下壁梗死者,梗死累及下壁并延伸至侧壁,心电图ST-T改变可出现在Ⅱ、Ⅲ、aVF,Ⅰ、aVL,V1~V2,V5~V9,同时有右室受累的表现。回旋支闭塞致侧下壁梗死者,梗死由侧壁向下壁延伸,心电图ST-T改变可出现在上述导联,但以V1~V2,V5~V9导联改变更明显。关于下壁梗死罪犯冠脉的鉴别有很多方法,在此不进一步加以阐述。
3.3 取消正后壁心肌梗死的名称
以往Grant[12],Massie[13]将紧邻膈肌上方的左室壁称为下壁,而将游离的、凹面向上的部分单独称为“正后壁”。1964年,Perloff等[14]提出“正后壁梗死”向量应指向V1~V2导联,心电图特征性表现为:①V1导联出现R波时限>40ms;②V1,V2导联R/S≥1。目前认为,很难从解剖学上单独分出正后壁,其对应于影像学左室分区的下壁基底部(4区)。因而建议不再沿用“正后壁梗死”的名称,改称为“左室下壁基底部梗死”。而V1和/或V2导联出现的RS波是与V7~V9导联的Q波的对应性改变,应为侧壁下壁梗死的心电图表现(图9)。

图9 左室侧壁梗死的核磁影像及对应导联心电图
A.白色箭头指示为侧壁梗死;B.侧壁对应于V1导联,QRS波呈RS型,V2、V3导联出现大R波[5]
近年来,影像学左室分区的临床应用逐渐普及,临床医生应掌握影像学左室分区基础上的Q波心肌梗死的新分类,并熟悉为每个区域供血的冠脉,进而从心电图改变推断心肌梗死的部位、范围及梗死相关冠脉。然而,以往采用人体冠状面为参照的左室分区在临床仍具有广泛的影响,估计在很长的时间内仍会继续应用,由于其具有一定的局限性,建议积极借鉴新分类法的优势之处加以补偿。心肌梗死的新分类不仅仅是名称上的改变,其建立在影像学立体观察活体心脏的新视角的基础上,是一种观念的更新与进步。
4 参考文献
1 Bayés de Luna A, Wagner G, Birnbaum Y, et al. A new terminology for left ventricular walls and location of myocardial infarcts that present Q wave based on the standard of cardiac magnetic resonance imaging: a statement for healthcare professionals from a committee appointed by the International Society for Holter and Noninvasive Electrocardiography. Circulation. 2006;114(16):1755-1760.
2 Bayés de Luna A. New heart wall terminology and new electrocardiographic classification of Q-wave myocardial infarction based on correlations with magnetic resonance imaging. Rev Esp Cardiol.2007;60(7):683-689.
3 Bayés de Luna A, Zareba W. New terminology of the cardiac walls and new classification of Q-wave M infarction based on cardiac magnetic resonance correlations. Ann Noninvasive Electrocardiol. 2007;12(1):1-4.
4 Bayés de Luna A. Location of Q-wave myocardial infarction in the era of cardiac magnetic resonance imaging techniques: an update. J Electrocardiol. 2007;40(1):69-71.
5 Cerqueira MD, Weissman NJ, Dilsizian V, et al. Standardized myocardial segmentation and nomenclature for tomographic imaging of the heart: a statement for healthcare professionals from the Cardiac Imaging Committee of the Council on Clinical Cardiology of the American Heart Association. Circulation. 2002;105(4):539-542.
6 Myers GB, Howard A, Stofer BE. Correlation of electrocardiographic and pathologic findings in posterior infarction. Am Heart J.1948;38:547.
7 Myers GB, Howard A, Klein M, et al. Correlation of electrocardiographic and pathologic findings in anteroseptal infarction. Am Heart J.1948;36:535.
8 Myers GB, Howard A, Klein M, et al. Correlation of electrocardiographic and pathologic findings in lateral infarction. Am Heart J.1948;37:374.
9 Kotoku M, Tamura A, Shinozaki K, et al. Electrocardiographic differentiation between occlusion of the first diagonal branch and occlusion of the left anterior descending coronary artery. J Electrocardiol, 2009;42(5):440-444.
10 Birnbaum Y, Hasdai D, Sclarovsky S, Herz I, Strasberg B, Rechavia E. Acute myocardial infarction entailing ST-segment elevation in lead aVL: electrocardiographic differentiation among occlusion of the left anterior descending, first diagonal, and first obtuse marginal coronary arteries. Am Heart J, 1996;131(1):38-42.
11 Iwasaki K, Kusachi S, Kita T, Taniguchi G. Prediction of isolated first diagonal branch occlusion by 12-lead electrocardiography: ST segment shift in leads I and aVL. J Am Coll Cardiol. 1994 Jun;23(7):1557-1561.
12 Grant RP, Murray RH. QRS complex deformity of myocardial infarction in the human subject. Am J Med.1954;17:586-609.
13 Massie E, Walsh TJ. Clinical vectorcardiography and Electrocardiography. Chicago, III: Year Book Publishers Inc;1960.
14 Perloff JK. The recognition of strictly posterior myocardial infarction by conventional scalar electrocardiography. Circulation.1964;30:706-718.