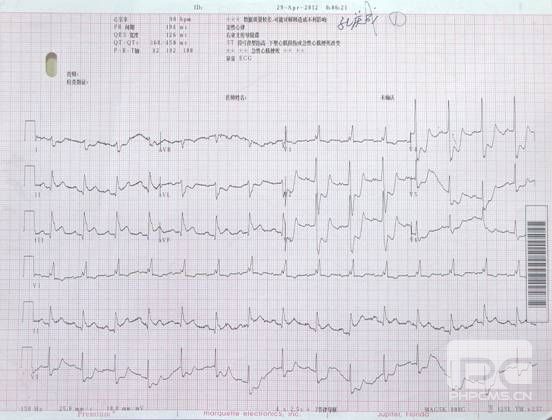
患者男性,86岁,因“反复胸闷1年余,再发4小时”于2012年4月29日急诊室就诊。患者近一年反复于生气后出现憋气,可自行缓解,憋气时曾在外院查心电图自述正常,未予特殊诊治。2012年4月28日7pm与家人生气后割腕自杀,1小时后突发憋气、心悸持续不缓解,查心电图示右束支传导阻滞,Ⅱ、Ⅲ、AVF ST段抬高0.1-0.2mv,Ⅰ、AVL、V2-V6 ST段压低0.5mv。心梗三项TNI 0.391ng/ml,CK-MB 23ng/ml。既往有2型糖尿病、抑郁症、脑梗死。后收入CCU病房,查体BP 97/60mmHg,HR 107次/分,表情淡漠,双下肺散在湿罗音,左下肺可闻及哮鸣音。心界不大,心律齐未闻及杂音。双下肢无明显浮肿。
问题1:该患者的诊断是什么?心功能如何评估?
根据症状、心电图和心肌酶学表现,诊断为冠心病、急性ST段抬高型心肌梗死(下壁),心功能Ⅱ级(Killips分级)。在急性心肌梗死时,心功能的评估通常是采用Killips分级,而不采用纽约心功能分级。Ⅰ级:无肺部罗音和第三心音,Ⅱ级:肺部有罗音,但罗音的范围小于1/2肺野,Ⅲ级:肺部罗音的范围大于1/2肺野(急性肺水肿),Ⅳ级:心原性休克。
问题2:此时该采取何种治疗?
根据临床治疗指南,急性ST段抬高心肌梗死应尽早开通梗死相关血管,患者高龄>75岁已不适合溶栓治疗,急诊冠脉造影检查及介入干预有明确的指征,但是本身高龄、腕部有开放性伤口、家属亦不同意又创治疗,因此只能采取药物保守治疗。予负荷剂量阿司匹林、氯吡格雷及低分子肝素抗凝治疗、他汀稳定斑块、硝酸酯扩血管等治疗,但因血压下降而停用硝酸酯类药物;且因血压低心衰未应用β受体阻滞剂和RAS阻断剂。
问题3:该患者评估死亡危险性如何?
目前ACS最常用的2个危险评分为GRACE评分和TIMI危险评分。GRACE评分>140分就属于高危患者,该患者GRACE评分达到256分,院内死亡率>50%。同时TIMI危险评分为10分,>8分即为高危患者,30天时死亡率和主要心血管不良事件率均明显升高。
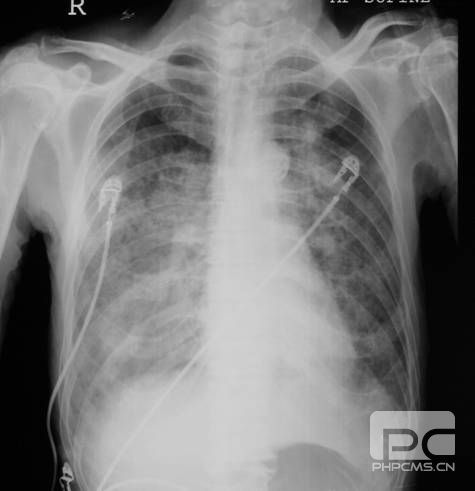
患者经药物保守治疗后,病情没有明显好转,当天下午1pm出现憋气加重,咳大量粉红色泡沫样痰,当时BP 102/62mmHg,HR 117次/分,R 25次/分,SO2 88%,双肺满布湿罗音,应用静脉吗啡、速尿,鼻导管吸氧更换为储氧面罩后病情略有好转。5pm憋气再次加重,口唇、甲床紫绀明显,血气分析PO2 39.4mmHg,SO2 76.3%,PCO2 43.1mmHg,血压下降至80/50mmHg左右,开始应用静脉多巴胺治疗3-5ug/kg•min,同时应用无创呼吸机辅助通气治疗,SO2能维持在92%,血压维持在90/60mmHg左右。患者此时心功能进一步恶化,胸片提示急性肺水肿,并出现休克早期症状。
问题4:该患者出现血压下降,考虑是什么原因,该如何治疗?
急性下壁心肌梗死常常合并右室梗死,由于右室功能障碍导致左室前负荷减少,会出现低血压表现,胸片表现为肺血减少,治疗以大量补液维持左室前负荷为主。但是该患者出现双肺大量湿罗音,咳粉红色泡沫样痰、外周灌注不良,为典型的急性肺水肿、心原性休克表现。心原性休克是指收缩压<90mmHg,合并PCWP>20mmHg或CI<1.8L/min/m2,也包括需要使用正性肌力药物或IABP来维持血压和心功能。同时需要除外血容量低、迷走反射、电解质紊乱、心包填塞、药物副作用等引起血压下降的原因。急性心肌梗死时一般不建议应用多巴胺、多巴酚丁胺等正性肌力药物,会增快心率、增强心肌收缩力,加重心肌缺血,但是已经出现严重心功能不全合并低血压状态,为了维持周围组织的灌注,只能不得已采用。
问题5:4月30日血压进一步下降60/38mm,肢端湿冷,增加多巴胺剂量后血压没有好转。此时改善患者的冠脉血流是治疗根本,但家属目前仍未同意行PCI术,此时又该如何治疗?
为了稳定生命体征,改善心功能,决定应用IABP支持治疗,同时留置右心漂浮导管,监测CO和PCWP,来指导临床补液及利尿治疗。IABP的主要作用是降低心脏后负荷,减少心脏做功,降低心肌耗氧量,增加心输出量,同时增加冠脉的灌注,其主要适应证包括心原性休克、难治性心力衰竭、血流动力学不稳定行PCI等。
问题6:患者应用IABP治疗后,生命体征逐渐平稳,心衰症状得到缓解。但第二天起出现血小板进行性下降,每日降低大约2×109/L,最低至3.4×109/L,这会是什么原因?
应用IABP泵后发生血小板减少的机率很高,美国华盛顿乔治城大学医院的一项研究显示,在CCU病房行IABP治疗的252例患者中,有109例(43%)发生血小板减少。病因为多因素导致,IABP球囊可以机械损伤血小板,因体内的IABP泵需要应用普通肝素抗凝治疗也可以诱导发生血小板减少症。但是该患者心脏自身泵功能难以恢复,短暂停用IABP泵不到10分钟后,患者即出现胸闷,伴下壁导联ST段抬高、前壁导联ST段压低,并且监测的动脉压下降、心率增快,氧饱和下降,故又恢复IABP支持治疗,因不能脱离IABP,静脉肝素也无法停用。
问题7:一方面IABP和普通肝素无法停用,另一方面血小板如果再进一步降低,高龄老人既往已经有脑梗死病史,脑出血死亡的风险也进一步增加,下一步该如何治疗?
再次和家属充分沟通,告知目前行冠脉造影检查开通堵塞的血管虽然风险很高,但是是唯一可能起死回生的办法。家属充分理解后行造影。结果为前降支(LAD)近段 50-90%狭窄,LAD中段 95%狭窄,TIMI 2级血流,D1 50%狭窄,D2 50-75%狭窄,LAD远段至右冠(RCA)侧枝循环形成;回旋支(LCX)远段100%闭塞;RCA中段 25%狭窄,RCA远段100%闭塞伴血栓形成。
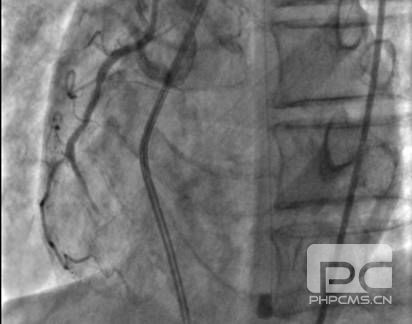
RCA
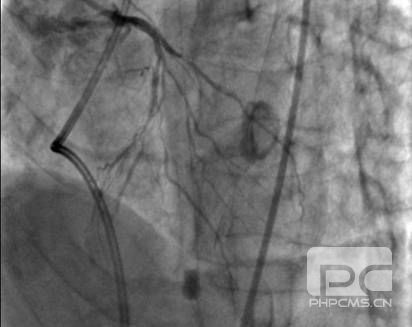
LCA
问题8:对于急性下壁心肌梗死伴心原性休克的患者,冠脉造影证实为严重的三支血管病变,PCI治疗策略该如何选择呢?
根据发病时心电图下壁导联ST段抬高,罪犯血管明确为RCA,但是单纯下壁心肌梗死很少引起心原性休克,同时前壁导联ST段压低很明显,LAD远段血流为TIMI 2级,因此决定同时干预RCA和LAD。根据2012年中国PCI治疗指南建议,对于STEMI合并心原性休克的患者,建议处理所有主要血管的严重病变。该患者LCX也有病变,但是LCX为远段的慢性闭塞病变,开通成功率低,并且LCX重要性相对LAD和RCA差一些。
PCI手术过程也证实RCA是罪犯血管,RCA远段病变导丝很容易通过,顺利植入一个支架。但是LAD病变钙化严重,应用多个球囊反复扩张,并使用切割球囊,后顺利植入一个支架。术后患者病情平稳,第三天撤除IABP,并停用静脉肝素,当时血小板3.4×109/L。第四天血小板即升至7.4×109/L。停用IABP 1周后,患者病情平稳出院,并随访至今心功能稳定。
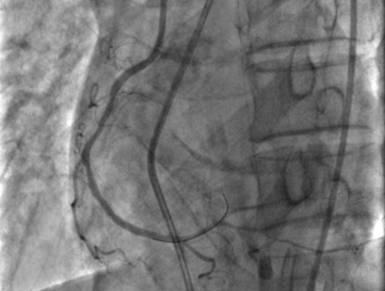
RCA 术后
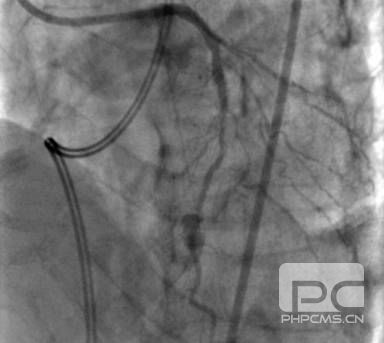
LCA 术后