
北京大学第一医院 符天旭 刘梅林
心房颤动(atrial fibrillation,AF)常与冠状动脉粥样硬化性心脏病(冠心病)合并存在。约30%~40%的AF患者合并冠心病,10%~25%冠心病患者伴有AF;这些患者卒中、再发心肌梗死和近远期死亡率明显增加。为兼顾抗血小板和抗凝治疗,常需合并使用抗栓药物,同时增加出血风险。因此,重视相关的临床研究结果,权衡抗栓获益与风险,进行个体化抗栓药物的调整尤为关键。
尽管有大量研究表明,对于血栓高危AF患者抗凝治疗较抗血小板治疗减少卒中风险约50%,但由于对出血顾虑、既往处方习惯、复杂的医疗环境、部分患者拒绝抗凝治疗等原因,仍有大量AF合并冠心病的血栓高危患者单用阿司匹林抗栓治疗。值得注意的是,尽管有研究提示女性患者卒中风险增加,但在真实世界中,医师更倾向于为男性处方口服抗凝药物,而为女性患者处方阿司匹林,提示女性作为卒中的高危人群尚未得到应有的重视。
对于房颤合并ACS或冠心病PCI患者,国内外指南多推荐三联抗栓治疗(即双联抗血小板+抗凝治疗)1-6月。2014年EHRA/EAPCI/HRS/APHRS专家共识对AF患者合并不同冠心病类型及血栓、出血风险不同分级进行了不同抗栓强度和时间的推荐。如下表:
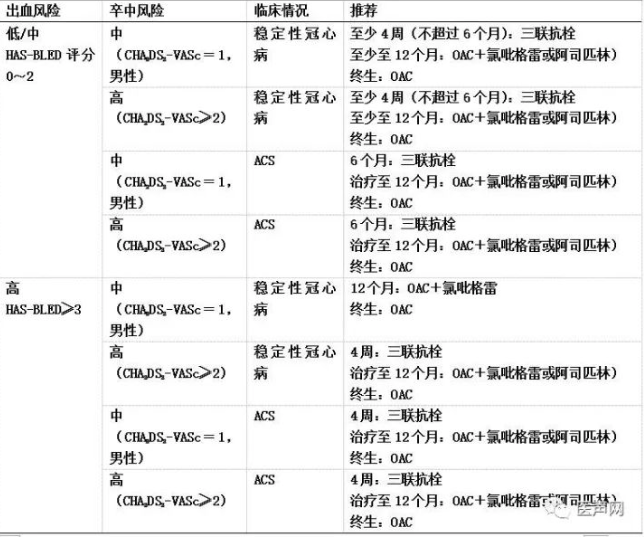
2014 AHA/ACC/HRS心房颤动管理指南未对AF患者PCI后抗栓策略进行推荐,仅强调AF患者PCI后,推荐使用华法林联合氯吡格雷。美国与欧洲专家共识均推荐当VKA与阿司匹林或氯吡格雷联合使用时,应将INR严格控制在2.0~2.5。2016 ESC心房颤动管理指南建议对于冠心病合并房颤患者,尽量缩短三联抗栓治疗时间:对于稳定型冠心病合并AF患者,择期支架植入术后推荐使用三联抗栓治疗1个月;植入支架的ACS存在卒中风险的AF患者,推荐三联抗栓治疗1-6个月;未植入支架的ACS合并AF的患者,推荐使用阿司匹林或氯吡格雷和口服抗凝药物双联治疗12个月。
近年,陆续发表的临床研究及回顾性研究未能显示三联抗栓治疗较双联抗栓治疗(即抗血小板+抗凝治疗)有更多获益。Lamberts等的丹麦注册研究提示,AF患者发生急性心肌梗死后,三联抗栓(VKA+双联抗血小板药)治疗组与VKA联合阿司匹林组比较,未降低血栓风险,而出血风险增加。WOEST试验比较了华法林和氯吡格雷联用,与三联(阿司匹林、氯吡格雷、华法林)抗栓治疗的疗效与安全性,结果显示,三联抗栓治疗出血事件显著增加,疗效并不优于双联抗栓治疗。新近公布的ISAR-TRIPLE试验结果提示,AF患者PCI后,坚持三联抗栓治疗6个月与6周相比,无临床净获益;三联抗栓治疗6周组发生缺血性事件的风险未增加。在真实世界中,高龄患者的抗栓治疗选择显得更为复杂。2015年美国一项纳入65岁以上ACS后PCI患者的研究发现,近1/4的AF合并ACS患者行PCI后出院时服用三联抗栓药物,与双联抗血小板药治疗相比,三联抗栓治疗出血风险更高,不能降低再发心肌梗死、卒中和死亡的风险。
现有的临床证据支持在AF合并稳定性冠心病患者中单独使用NOAC抗凝治疗,但在AF合并ACS患者中,联用抗血小板治疗可能会增加出血风险,尚需积累获益的临床证据。目前,尚缺乏NOAC联用新型P2Y12受体抑制剂获益的临床证据。PIONEER AF-PCI研究是关于房颤PCI患者应用NOAC的前瞻性研究,对比了利伐沙班联合抗血小板药物及VKA+DAPT在房颤PCI患者中的安全有效性,结果显示利伐沙班组出血风险低于VKA+DAPT。此外,评估达比加群联合不同抗栓药物的疗效的RE-DUAL PCI研究以及评估阿哌沙班的联合治疗效果的AUGUSTUS研究正在进行中,结果尚未公布。
综上所述,基于指南推荐和近年临床证据,冠心病合并AF患者的抗栓治疗需要根据患者的临床状况、血栓及出血风险,在充分评估获益风险比后,进行个体化决策,使患者的临床获益最大化。具体抗栓治疗方案需要根据患者冠心病类型、血栓及出血风险、支架种类综合考虑。建议尽量缩短三联抗栓时间,部分出血高危患者可考虑口服抗凝药联合一种抗血小板药物治疗;VKA及新型口服抗凝药均可与抗血小板药联合用于冠心病合并房颤患者的抗栓治疗,NOAC可提高患者依从性,单用可使稳定性冠心病房颤患者获益。三联抗栓治疗使用华法林治疗时应维持INR在2.0~2.5,应使用低剂量肠溶阿司匹林(75-100mg/d)。由于缺乏获益的临床证据,尚不推荐常规联用新型抗凝药物和新型抗血小板药物。对于既往有消化道出血病史或者消化道出血高危的患者,应积极治疗原发病、有条件者根治幽门螺旋杆菌,使用PPI或H2受体拮抗剂治疗。抗栓治疗时应密切监测出血风险,期待更为有效、简便、安全的抗栓方案及更多的临床试验证据。