
2017年10月13日,由中国医疗保健国际交流促进会高血压分会、中国医师协会高血压专业委员会、北京高血压防治协会联合主办,人民卫生出版社《中国医学前沿杂志(电子版)》编辑部独家协办,北京专注文化传媒有限公司独家策划执行的“《高血压患者心率管理中国专家共识》发布会”在北京隆重举行。共识主要发起人北京大学人民医院孙宁玲教授,中国医学科学院阜外医院王文教授,以及共识参编专家、媒体代表、企业代表等共计70余人参加了本次发布会,会议由王文教授主持。

王文教授主持会议
孙宁玲教授简要介绍了《高血压患者心率管理中国专家共识》的制定背景和制定过程,她提到,由中国医师协会高血压专业委员会组织编写的《β受体阻滞剂在高血压应用中的专家指导建议》于2013年4月发布,该共识指出“高血压治疗的降压同时,需要常规检测并控制心率”。而2016年由欧洲高血压学会发布的《高血压伴心率增快患者管理第二次共识会议声明》一经推出再次引起人们对高血压患者心率管理的热议,该共识指出“心率增快是高血压患者普遍特征,大部分高血压人群可以从降低高心率的治疗中获益”。高血压患者的心率管理应受到更多的关注,而中国的现状是对心率管理重视程度不够,基于此,由中国医疗保健国际交流促进会高血压分会、中国医师协会高血压专业委员会、北京高血压防治协会联合制定的《高血压患者心率管理中国专家共识》编写工作应运而生。共识编写工作自2017年6月2日启动以来,20余位高血压专家先后多次研讨、反复推敲最终得以出版。这不仅是数万名从事高血压管理的临床医师的福音,更是2.7亿中国高血压患者的福音。

孙宁玲教授作报告
部分执笔专家简要介绍了循证和心率的定义、心率管理流程和临床建议等内容。

施仲伟教授作报告

冯颖青教授作报告
住友制药片剂产品组总监黄浩先生作为企业代表发言,他表示将全力配合学会做好共识的推广工作。

黄浩总监发言
共识制定过程中得到了默克雪兰诺有限公司、阿斯利康有限公司、住友制药(苏州)有限公司的支持。
据悉,近期将在全国范围内开展共识推广工作,希望广大医生、媒体界、企业界的朋友们都行动起来,为我国高血压患者的心率规范管理贡献一份力量。

媒体提问

与会专家全体合影
附:《高血压患者心率管理中国专家共识》全文
共识来源出处:中国医学前沿杂志(电子版),2017,9(8):29-36.
施仲伟,冯颖青,林金秀,初少莉,卢永昕,卢新政,孙宁玲 * 代表中国医疗保健国际交流促进会高血压分会, 中国医师协会高血压专业委员会,北京高血压防治协会
1. 前言
高血压患者常常心率增快。研究显示 30%以上的高血压患者静息心率≥ 80次/分 [1]。10万人群的调研发现,未治疗的高血压患者平均心率较正常血压者增快6次/分 [2]。2014 年我国21个城市115 229例高血压患者的横断面调查显示,我国高血压患者的静息平均心率为76.6次/分,单纯高血压患者中心率≥ 80次/分者占38.2%[3]。近年来,高血压患者的心率管理问题逐渐受到重视。2013 年我国《β受体阻滞剂在高血压应用中的专家指导建议》提出对各类高血压患者希望进行血压和心率的管理[4],在血压达标的同时,应关注心率管理。 2016年欧洲高血压学会发表第2版《高血压伴心率增快患者管理的共识声明》,再次强调了高血压患者测量心率的重要性[5]。心率管理问题受到重视,是因为在不同人群中进行的诸多流行病学研究显示心率增快很可能是一项重要的心血管危险因素。然而,对于高血压患者而言,心率增快是否导致靶器官损害和心血管事件增加、减慢心率后能否改善临床预后、如何规范测量心率、如何界定心率增快以及如何适当管理心率等问题均存在着较大争议。本共识认真复习相关文献,逐个讨论上述问题,提出针对我国高血压患者心率管理的共识性建议。
2. 高血压患者心率检测
2.1 心率检测方法
心率检测可通过触摸脉搏、心脏听诊、电子血压计、心电图、动态血压等进行。心律失常时,触摸脉搏、电子血压计测压、动态血压测量可能造成误差,推荐通过心脏听诊计数心率。
2.2 心率测量方式
(1)诊室心率:通过触摸脉搏、心脏听诊计数心率。影响心率的因素包括生理因素、心理因素、环境及体位等。为最大限度地减少上述因素的影响,测量静息心率应规范化。心率测量前的注意事项见表1。诊室心率影响因素众多,即使按上述要求规范测量,仍难避免白大衣效应,高估静息心率。

(2)家庭自测心率:建议患者使用家庭自动血压计测量血压同时报告心率。家庭自测心率与不良事件关系尚未明了。Hozawa等[6]报道,家庭自测心率每增加 5次/分,死亡风险增加17%,但该研究并未比较诊室心率和家庭自测心率的预测价值。家庭自测心率可能为临床提供更多的有价值信息,避免白大衣效应。家庭自测心率的频次通常为每天早晚各测量2次,取其均值。研究提示,家庭自测心率低于诊室测量心率,如果是在清晨安静状态下进行家庭自测心率,或许能更好地显示静息心率。
(3)动态心率监测:可通过24小时心电图和24小时血压测量获得。研究表明,与诊室心率相比,动态心率能为临床提供更多的有预测价值的信息,且重复性好,避免白大衣效应[7]。24小时心率监测反映心脏血流动力负荷、动脉壁的机械张力对动脉壁的累积损伤。动态心率监测的价格偏高,不作常规推荐,可在必要时采纳。高血压患者进行动态血压监测的同时,应报告动态心率。研究表明,24小时平均心率>75次/分,心血管死亡和全因死亡均增加。
(4)夜间心率和清晨心率:夜间心率过快通常反映夜间交感活性增强,常见于盐敏感性高血压、夜间呼吸睡眠暂停患者,也见于部分糖尿病、慢性肾脏病及心力衰竭患者,夜间(睡眠)平均心率较白天(清醒)平均心率对心血管事件风险和死亡率有更好的预测价值[8],而清晨血压升高和心率增快,可能增加心脑血管事件,且多见于老年人。
3. 心率增快的原因和机制
3.1 生理性
生理性窦性心动过速较常见,其他原因如体位改变、情绪激动、妊娠、饮酒、饮咖啡、饮茶等也可使心率增快。
3.2 药物性
副交感神经阻断药物如阿托品、苯丙胺等;拟交感神经药物如肾上腺素、麻黄素等均可引起心率增快。
3.3 病理性
全身性疾病如贫血、感染、高热、甲状腺功能亢进、疼痛等均可引起心动过速。
3.4 心血管病
急性心肌梗死、心力衰竭、低血压、休克、心肌炎、心包炎、心肌病及各种器质性心脏病均可导致窦性心动过速。高血压患者心率增快较为常见。在VEnetia研究[9]和Tensiopulse研究[10]中,约30%的高血压患者静息心率为80次/分或更高。高心率不仅是交感活性增强的指标,而且会直接损害动脉壁和靶器官。交感神经激活是高血压发病的重要机制之一。心率增快反映了交感神经兴奋、副交感的减弱,交感及副交感的失衡使高血压发生率升高;反之,血压升高也会造成心脏功能的损害,从而使心率增快。高血压和交感神经兴奋互为因果。因此,高血压患者需注意排除心率增快的继发原因,再对静息心率增快进行有效干预。
3.5 心率增快与心血管事件相关的病理机制
流行病学所显示的心率与心血管事件的相关性,在进行临床验证之前,首先要有发病机制方面的合理解释[5]。现有证据提示,心率增快不仅是交感神经兴奋的标志物,而且还会直接损伤动脉、心脏及其他靶器官。例如,在动物实验中,长期心率增快可增加剪切应力,后者通过诱导内皮基因表达和影响细胞信号通路,导致血管氧化应激、内皮功能异常及管壁结构改变[9]。心率增快还可增加心肌耗氧、加速动脉粥样硬化、降低斑块稳定性及触发心律失常。交感神经系统过度激活是高血压的主要发病机制之一,而心率的快慢常作为评估交感活性的简易临床指标。然而 Grassi等[12]发现,在包括健康人、肥胖者、高血压和慢性心力衰竭患者的人群中,仰卧位静息心率与血浆肾上腺素浓度及节后肌肉交感神经活性测值均呈显著正相关(P均<0.0001);但在其中的高血压患者亚组中,这种相关性并不显著。因此,静息心率作为高血压患者交感神经激活程度的指标,可能存在敏感性不足的问题。
4. 高血压患者需要心率管理的证据
4.1 心率增快与高血压发生率及靶器官损害
日本一项研究将 4331例正常血压成人按基线心率的快慢等分为四组[13],随访3年后心率较快组(≥71次/分)高血压发生率较心率较慢组(≤ 58次/分)增加 61%(P<0.05)。意大利 HARVEST 研究对1103例未接受治疗的 1级高血压患者平均随访 6.4年,发现基线心率增快者(≥85次/分)发生持续性高血压的相对危险2倍于心率相对不快者(<85次/分)[9]。还有研究显示,基线心率增快可加重高血压患者的主动脉僵硬程度[14]或增加微量白蛋白尿[15]。这些纵向队列研究结果表明,心率增快伴随着血压升高和靶器官损害。
4.2 心率增快与心血管事件及全因死亡率
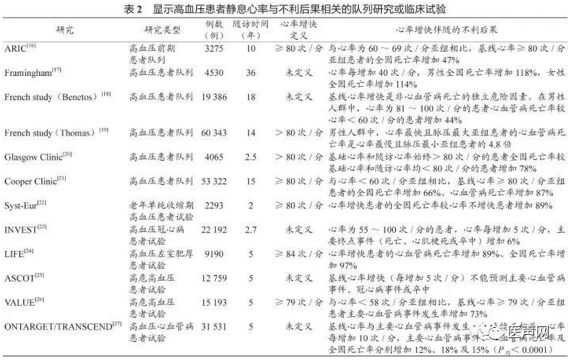
迄今为止,已有12项研究在高血压患者中评价了静息心率与心血管事件或死亡率的关系(表2),其中11项研究显示心率与不利后果呈阳性相关[16-27]。例如,Framingham研究对4530例35~74岁未治疗的高血压患者随访36年,发现在校正年龄和收缩压水平后,高血压患者心率每增加40次/分,其全因死亡率男性增加118%,女性增加114%;心血管病死亡率男性和女性分别增加68%和70%[17]。欧洲收缩期高血压试验的安慰剂组纳入 2293例未经治疗的60岁以上老年单纯收缩期高血压患者,平均随访24个月,与基线心率≤79次/分者相比,基线心率≥80次/分的患者全因死亡率增加89%(95%CI:33%~168%,P<0.001)[22]。特别需要指出的是,大多数研究所显示的心率增快与不利后果的相关关系,在校正传统危险因素、体力状况及肺功能指标后仍然存在。因此,从流行病学角度来看,心率增快可以视为一项独立的心血管病危险因素[1,5]。
4.3 高血压患者β受体阻滞剂减慢心率的效益存在争议
从临床角度来看,目前仍不能认定心率增快是高血压患者的独立的心血管危险因素。这是因为证据链尚不够完整。迄今为止,尚无高质量的前瞻性随机对照试验证实减慢心率能带来显著的临床效益。
5. 高血压患者心率干预的切点
传统上正常窦性心率的定义为 60~100次/分。但多项临床研究显示,在此范围内,较快的心率就会显著增加高血压患者的心血管事件和死亡率[20-22]。因此,以静息心率<100次/分作为高血压患者心率干预的靶目标显然是不合适的。在多项队列研究和临床试验中,心率增快的定义为>80次/分(表2)。韩国一项队列研究对6100名55岁以上的居民随访20.8年,发现静息心率增快与高血压协同地增加心血管事件;与心率为61~79次/分的正常血压者相比,心率≥ 80 次/分的男性正常高值血压、轻度高血压及中重度高血压患者的心血管病死亡危险比分别为3.01(95%CI:1.07~8.28)、0.83(95%CI:0.09~7.16)及8.34(95%CI:2.52~28.19);心率≥80次/分的女性患者危险比分别为3.54(95%CI:1.16~9.21)、4.50(95%CI:1.59~16.32)及5.95(95%CI:1.59~22.97)[28]。我国一项高血压社区管理研究纳入205 900例高血压患者,结果显示这些患者的平均收缩压和舒张压水平均随着心率的增快而升高(P均<0.001),心率为60~79次/分的患者平均血压水平最低且血压达标率最高[29]。欧洲高血压学会专家组认为,根据现有的流行病学数据,高血压患者和普通人群的心率干预切入点为 80~85次/分[5]。本共识专家组综合分析现有的循证医学证据,参考欧洲高血压学会的意见,建议将我国高血压患者心率干预的切点定义为静息心率>80次/分,24小时动态心率>75次/分。
6. 高血压心率管理的干预方法
(1)首先排查引起高血压患者心率增快的诱因和病理原因:引起心率增快的诱因与病理原因包括生理性、药物性及一些相关疾病(见前述),对此应针对影响因素及原发疾病予以纠正和治疗。
(2)对单纯高血压伴心率增快,推荐非药物干预:研究表明静坐生活方式与肥胖、代谢综合征的发生密切相关[30]。而高血压伴肥胖或代谢综合征患者,因具有共同的病理基础,即交感兴奋、胰岛素抵抗,常伴有心率增快。因研究已提示较快的静息心率与不良的心血管预后有关[31,32],因此,对于静坐生活方式者、超重及肥胖或代谢综合征的高血压患者,首选改善生活方式。要有计划、渐进性地增加体育锻炼和有氧运动,控制体重,提高身体素质和运动耐力。如此可改善胰岛素抵抗,降低交感活性;同时能增加迷走张力,控制增快的静息心率。吸烟、酗酒及大量饮用咖啡也可促进交感神经兴奋,使心率增快。因此,对于心率较快者应予以劝戒。
(3)高血压伴心率增快的药物治疗,首选兼有减慢心率作用的抗高血压药物 β受体阻滞剂:β受体阻滞剂主要分为三类(详见表 3)。第一类,非选择性 β(β1+β2)受体阻滞剂,代表药物有普萘洛尔,因阻断β2受体,不良反应多,且系短效药,已很少用于高血压的治疗。第二类,选择性β1受体阻滞剂,国内主要代表药物有美托洛尔、阿替洛尔及比索洛尔,既往基于阿替洛尔的临床研究证实了其心血管保护作用较弱[33],故高血压伴心率增快患者的治疗,首先推荐有高血压相关亚组分析结果的选择性 β1受体阻滞剂美托洛尔和比索洛尔。第三类,同时作用于β和α1受体的阻滞剂,主要代表药有卡维地洛、阿罗洛尔及拉贝洛尔。拉贝洛尔为短效降压药,每日需口服 2~3次,因其对胎儿生长发育的不良影响极小,故常用于治疗妊娠期高血压。

(4)高血压伴心率增快的另一类常用降压药为非二氢吡啶类钙通道阻滞剂(calciumchannel blocker,CCB):该类药物阻断心肌细胞 L-型钙通道,使其具有负性肌力、负性传导、负性频率作用。此类药物减慢心率,但并不抑制交感活性,因此,心率较快、交感活性增强的患者应首选 β受体阻滞剂,患者不能耐受β受体阻滞剂或非交感激活的快心率患者则选择缓释的非二氢吡啶类 CCB。
(5)If通道阻滞剂伊伐布雷定,虽具有减慢心率作用,但无降压作用,故不推荐作为高血压伴心率增快患者的治疗。
7. 高血压合并特殊疾病的心率管理
7.1 高血压合并心力衰竭
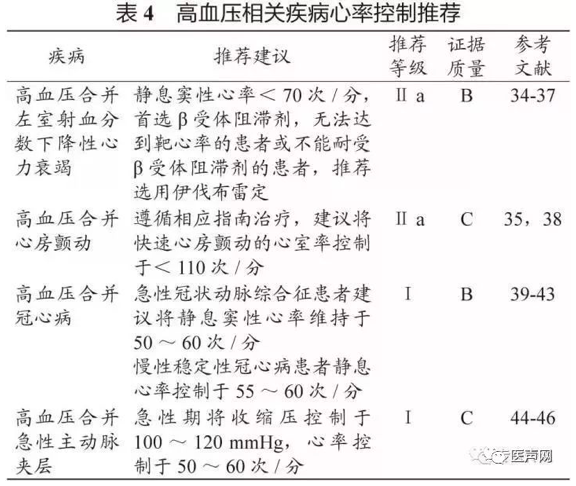
积极降压达标能够降低高血压心脏病和心力衰竭的发生、发展。心力衰竭早期表现为左室射血分数保留性心力衰竭(heartfailure with preserved ejection fractions,HFpEF),在晚期或合并冠心病时可以表现为左室射血分数下降性心力衰竭(heartfailure with reduced ejection fractions,HFrEF)。慢性 HFrEF的患者:在血压能够耐受的情况下,建议将静息窦性心律控制于<70次/分,首选β受体阻滞剂(比索洛尔、美托洛尔缓释片、卡维地洛三选一),无法达到靶心率的患者或不能耐受β受体阻滞剂的患者,推荐选用伊伐布雷定[34-37],以期进一步降低心力衰竭住院率和心血管死亡率。高血压心脏病合并HFpEF的部分患者存在心率贮备的降低(心脏变时功能不全,运动时心率不能相应增加),β受体阻滞剂的使用宜相对谨慎,不宜将心率降得过低。
7.2 高血压合并心房颤动
高血压心脏病合并慢性心房颤动遵循相应指南治疗,建议将快速心房颤动的心室率控制于<110次/分[35,38]。对心房颤动的老年患者,应警惕是否存在窦性心动过缓合并阵发性心房颤动,即病态窦房结综合征的潜在风险。
7.3 高血压合并冠心病
建议将急性冠状动脉综合征(心肌梗死和不稳定型心绞痛)患者静息窦性心率维持在50~60次/分[39-41]。慢性稳定性冠心病患者静息心率控制于55~60次/分[42,43]。心率控制在此范围,有助于降低心肌耗氧量,改善心肌缺血,稳定动脉粥样硬化斑块。推荐使用无内在拟交感活性的高选择性β1受体阻滞剂,该类药物不仅改善症状,而且改善冠心病患者的预后。对不能耐受β受体阻滞剂的患者或存在β受体阻滞剂禁忌证的患者,可以选择非二氢吡啶类CCB(无该类药物禁忌证时)。劳力性心绞痛患者经 β受体阻滞剂或非二氢吡啶类CCB治疗后心率仍然无法控制时,可以考虑使用伊伐布雷定[44]。
7.4 高血压合并急性主动脉夹层
积极控制血压和降低心室收缩力,在防止夹层假腔扩张和撕裂的前提下,尽可能保证组织器官灌注。急性期尽快将收缩压控制于100~120 mmHg,心率控制于50~60次/分[45-47]。治疗药物首选β1受体阻滞剂,联合应用乌拉地尔、硝普钠等血管扩张剂。对于不同类型的主动脉夹层应注意差异化和个体化治疗。高血压相关疾病心率控制推荐建议表见表4。
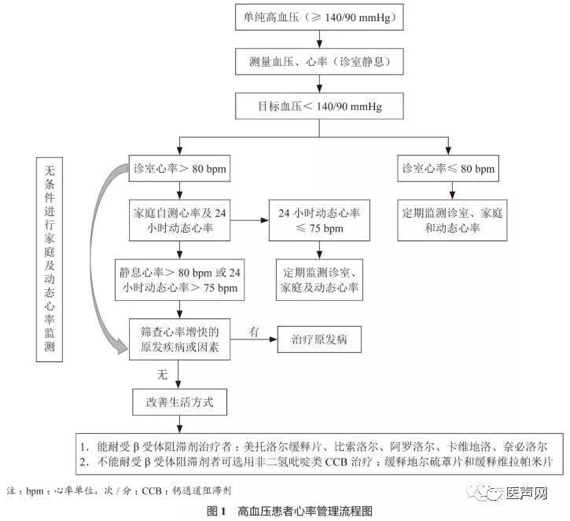
高血压患者心率管理流程见图1
8. 临床建议
(1)所有高血压患者在血压测量的同时应测量诊室静息心率,测量前至少休息5分钟,听诊和触摸脉搏计数心率时的测量时间不应短于30秒。
(2)在诊室测量心率>80次/分时,建议患者进行家庭静息心率测量,同时可给予动态心率监测,以除外白大衣效应。
(3)本共识专家组建议:我国高血压患者心率干预的切点定义为静息心率>80次/分,24小时动态心率>75次/分;对高血压合并冠心病及心力衰竭患者应按照相应指南将其心率控制到靶心率。
(4)对于确认高血压伴静息心率增快的患者,应首先排查引起心率增快的基础疾病及其他因素,如:贫血、甲状腺功能亢进、焦虑等,如存在宜首先针对原发疾病和因素进行治疗。
(5)高血压伴心率增快者应进行非药物干预。如:渐进性地增加体育锻炼,尤其是有氧运动;进行膳食干预,控制体重,戒烟戒酒,不宜大量饮用咖啡和浓茶。
(6)对高血压伴静息心率持续增快者以及高血压合并冠心病、心力衰竭、主动脉夹层及快速心房颤动(心室率增快)的患者,如经非药物治疗效果不佳,可选择兼有降压和控制心率作用的药物,如β受体阻滞剂,不能耐受者可用非二氢吡啶类CCB。应注意药物的不良反应和禁忌证。
(7)优先推荐心脏高选择性长效β1受体阻滞剂(比索洛尔、美托洛尔缓释片),对肥胖、血糖增高和血脂异常患者推荐使用β和α受体阻滞剂(阿罗洛尔、卡维地洛)。无心血管并发症(心力衰竭,冠心病)的高血压患者:首先血压达标兼顾考虑心率管理,确定高血压和静息心率增快,应基于非同日3次测量血压和心率的结果。
共识专家组主席:孙宁玲
共识执笔专家:(按姓氏拼音排序)
初少莉 冯颖青 林金秀 卢新政
卢永昕 施仲伟 孙宁玲
共识专家组成员:(按姓氏拼音排序)
陈晓平 陈源源 初少莉 冯颖青 郭艺芳
姜一农 李 勇 林金秀 刘 蔚 卢新政
卢永昕 牟建军 施仲伟 孙宁玲 王 浩
王 文 王鸿懿 王增武 吴海英 谢良地
徐新娟 杨天伦 尹新华 曾哲淳 张宇清
周晓芳 祝之明
参考文献(略)