

如果您有重磅研究成果或精彩案例
诚邀您向我们投稿
本平台将充分发挥学术传播优势
助力提升您研究成果的学术影响力与行业可见度
近期,复旦大学附属中山医院葛均波院士、周京敏教授、北京医院杨杰孚教授团队在《MedComm》杂志发文《Phenotypes and Clinical Outcome of Heart Failure With Preserved Ejection Fraction Patients in China: Findings From the Chinese Cardiovascular Association Database-Heart Failure Center Registry》,旨在基于新型五分类病因表型体系,评估五种不同表型HFpEF患者的临床结局及预后相关危险因素是否存在差异。

心力衰竭(HF)是一种在全球面临高发病率、高死亡率和高额医疗支出的临床综合征。全球估计有1%至3%的成年人患有HF,对应全球患病人数约5620万。此外,HF的患病率仍在持续上升,预测数据显示,2012至2030年HF患者数量将增加 46%。在中国,HF患者人数约为1210万,对公共卫生构成重大威胁,并带来巨大的经济负担。
根据左心室射血分数(LVEF),HF可分为三类:射血分数降低的HF(HFrEF)、射血分数轻度降低的HF(HFmrEF)和射血分数保留的HF(HFpEF)。HFpEF是HF的主要类型,约占全部HF病例的50%。然而,尽管近二十年来标准治疗方案在稳定和逆转HFrEF方面取得了较好疗效,但对HFpEF的治疗效果并不佳,直至钠-葡萄糖协同转运蛋白2抑制剂(SGLT2i)与新型非甾体盐皮质激素受体拮抗剂(非奈利酮)相继取得阳性研究结果,这一现状才有所改善。
HFpEF在病因和病理生理学方面存在异质性,既可单独存在也可合并存在,这可能是导致 HFpEF患者治疗效果不满意的部分原因。已有多项临床试验已证实部分HFpEF患者可从针对病因的治疗中获益。因此,依据HFpEF患者表型制定个体化治疗方案可能是应对当前治疗困境的一种有效策略。
一些基于潜在类别分析(LCA)的研究已识别出具有独特临床特征、且与临床结局相关的 HFpEF亚组。仍需进一步研究验证针对这些已识别的临床因素能否获得更优的预后结局。但此类研究大多基于大型临床试验数据的二次分析,不可避免地存在患者选择偏倚。
2019年葛均波院士提出了HFpEF表型分类方法,包括:(1)HFpEF-1:血管相关HFpEF;(2)HFpEF-2:心肌病相关HFpEF;(3) HFpEF-3:右心及肺血管相关HFpEF;(4) HFpEF-4:瓣膜及节律相关HFpEF;(5) HFpEF-5:心脏外疾病相关HFpEF。然而此分型是否可以预测HFpEF预后、指导治疗方案尚待进一步研究证实。
本研究借助CCA-心衰中心数据库平台,分析了不同表型住院HFpEF患者的临床特征及1年随访结局,并评估了五种分型预后的危险因素。
本研究结果显示,五种表型患者的基线特征与临床结局存在差异。HFpEF-3、HFpEF-4及 HFpEF-5型患者的不良结局发生率更高。具体而言,HFpEF-3与HFpEF-4型患者的HF再住院风险显著升高,而HFpEF-5型与更高的心血管死亡率相关。各表型的预后危险因素亦存在差异。基于病因的表型分型为应对当前HFpEF治疗困境提供了有效策略。
1.1 数据来源
本研究分析数据来自CCA数据库— 心衰中心注册研究。该注册研究是一项前瞻性、多中心、观察性研究,纳入在CCA-心衰中心认证的中国二级或三级医院中、出院主要诊断为HF的住院患者。研究经北京医院伦理委员会批准(2018BJYYEC-059-02)。注册研究旨在制定统一的心衰中心认证标准,并探讨中国HF患者的临床特征、管理策略及预后决定因素。本研究分析了2017年-2021年获认证的481家医院登记的患者。
1.2 患者筛选
本研究采用的HF诊断标准符合中国与欧洲HF指南,包括:存在HF临床症状和/或体征;超声心动图证实心脏结构和/或功能异常;血清利钠肽水平升高。若本次住院超声心动图测得LVEF≥50%,则定义为HFpEF。
依据既往提出的表型编码标准,将HFpEF患者分为5组。当多种病因共存时,要求研究者判定并记录导致本次HF发作的单一主要病因,而非归类为多重表型。
1.3 数据提取与管理
收集的基线数据包括:人口学资料(年龄、性别)、人体测量指标(体重、身高、BMI)、入院时生命体征、HF特征(本次HF入院诱因、近1年HHF史、临床症状与体征、NYHA心功能分级、实验室与超声心动图指标、合并症(吸烟、饮酒、肥胖、高血压、DM、血脂异常、CHD、既往心肌梗死[MI]、既往卒中/短暂性脑缺血发作[TIA]、外周动脉疾病[PAD]、AF、COPD、CKD、焦虑/抑郁、肿瘤)、既往介入与器械治疗史及出院用药。
1.4 研究终点
主要终点:出院后1年内HHF或CV死亡的复合终点,次要终点:出院后1年全因死亡与全因住院。
2017年1月至2021年12月,中国大陆地区481家经认证的二级或三级医院共登记124536例HFpEF患者。剔除失访者(n=8156)、出院后随访不足1年者(n=58816)及HF主要病因记录缺失或无效者(n=6098)后,最终纳入51466例HFpEF患者进行分析(图1)。纳入与排除队列在基线特征上无显著差异(标准化均数差SMD<0.10)。

(图1:研究流程图:最终共纳入51466例HFpEF患者进行分析)
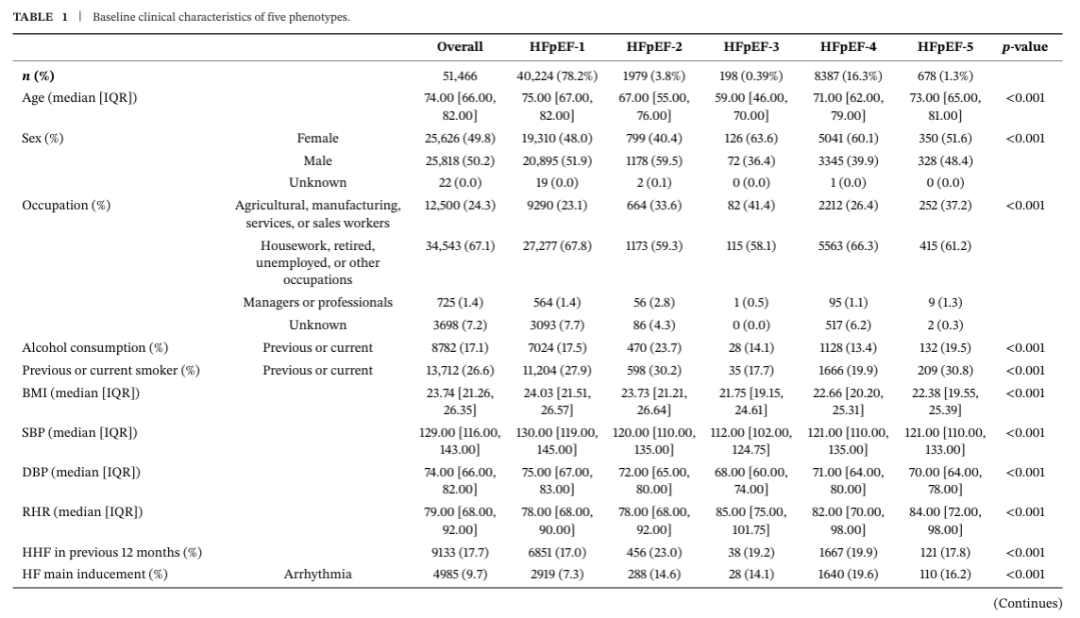
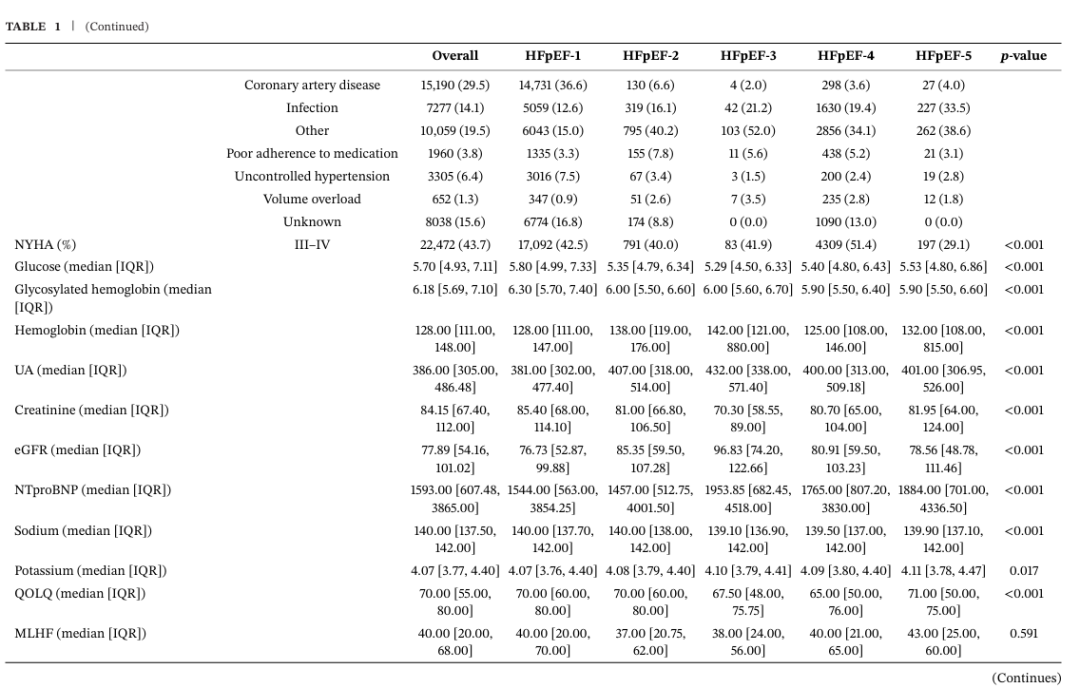
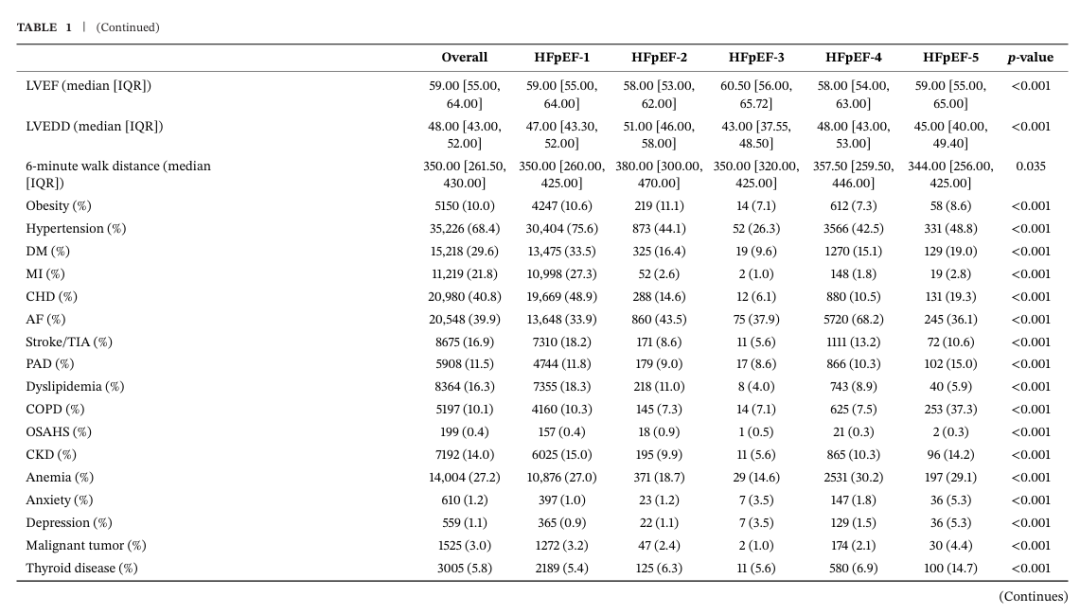
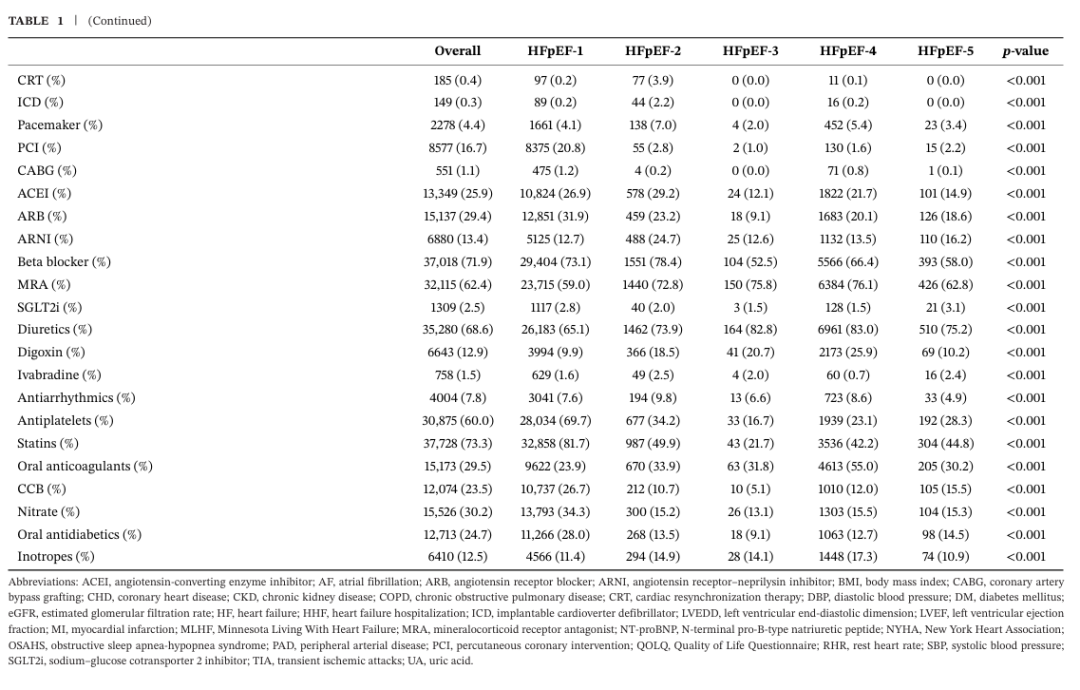
2.1 不同表型的基线临床特征
纳入患者中位年龄74.0岁,女性占49.8%。中位体重指数(BMI)23.7 kg/m²,肥胖患病率 10.0%。中位收缩压(SBP)129.0 mmHg,中位心率79.0次/分。NYHA心功能Ⅲ-Ⅳ级患者占43.7%;17.7%的患者在本次入院前1年内曾因HF住院(HHF)。中位左心室射血分数(LVEF)59.0%。
出院后HHF的前三位诱因分别为冠心病(CHD,29.5%)、感染(14.1%)和心律失常(9.7%)。最常见的合并症为高血压(68.4%),其次为CHD(40.8%)、心房颤动(AF,39.9%)、糖尿病(DM ,29.6%)、贫血(27.2%)和慢性肾脏病(CKD,14.0%)。
HFpEF-1型患者占比最高(78.2%),其次是HFpEF-4型(16.3%)、HFpEF-2型(3.8%)、HFpEF-5型(1.3%)和 HFpEF-3型(0.4%)。
与其它表型相比,HFpEF-1型患者年龄更大、BMI与血压更高,但心率更慢,近12个月内HHF比例更低。该组估算肾小球滤过率(eGFR)与N末端B型利钠肽原(NT-proBNP)水平相对更低,但各类合并症患者占比显著更高。血运重建率(经皮冠状动脉介入治疗[PCI] 20.8%,冠状动脉旁路移植术[CABG]1.2%)及血管紧张素转换酶抑制剂(ACEI)/血管紧张素受体拮抗剂(ARB)(58.8%)、钙通道阻滞剂(CCB)(26.7%)、抗血小板药物(69.7%)、他汀类(81.7%)、硝酸酯类(34.4%)和降糖药物(28.0%)使用率均为各组最高,而利尿剂使用率最低。
HFpEF-2型患者近1年内因HF住院更为常见(23.0%),心脏结构改变更显著,以左心室舒张末期内径(LVEDD)增大为特征(中位51 mm)。此外,心脏再同步化治疗(CRT,3.9%)、植入式心律转复除颤器(ICD,2.2%)及起搏器(7.0%)等器械治疗比例高于其它表型。该组药物使用中,ARNI(24.7%)与β受体阻滞剂(78.4%)占比更高。
HFpEF-3型患者更年轻(中位年龄59.0岁),以女性为主(63.6%)。吸烟者最少(17.7%),BMI(中位21.8 kg/m²)、收缩压(SBP)/舒张压(DBP)(中位112.0/68.0 mmHg)最低,合并症更少。但其基线静息心率(RHR)(中位85次/分)与NT-proBNP(中位1953.9 pg/mL)水平较高。
HFpEF-4型患者AF占比最高(68.2%)。该组NYHA Ⅲ-Ⅳ级患者更多(51.4%),醛固酮受体拮抗剂(76.1%)、利尿剂(83.0%)、口服抗凝药(55.0%)和洋地黄类药物(25.9%)使用率均高于其它表型。
HFpEF-5型患者NYHAⅠ-Ⅱ级占比更高(70.8%);吸烟率更高(30.8%),合并慢性阻塞性肺疾病(COPD,37.3%)、贫血(29.1%)、焦虑(5.3%)、抑郁(5.3%)及甲状腺疾病(14.7%)比例更高(表1)。
(表1:五种表型的基线临床特征)
2.2 HFpEF表型与主要结局的关系
所有研究对象1年随访主要结局事件发生率为10.6%(11.7/100人·年),其中心血管死亡(CV)2.5%(2.6/100人·年),首次HHF 8.3%(9.2/100人·年)。次要结局方面,随访1年全因死亡率6.5%(6.8/100人·年),首次全因住院率10.3%(11.5/100人ž年)(表2)。
(表2:HFpEF各表型的1年随访结局)
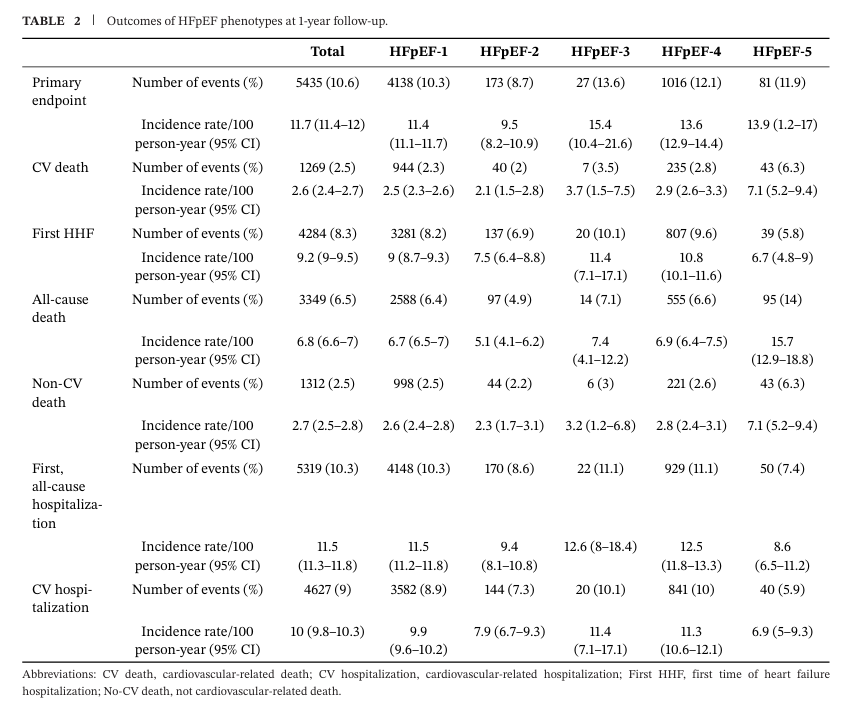
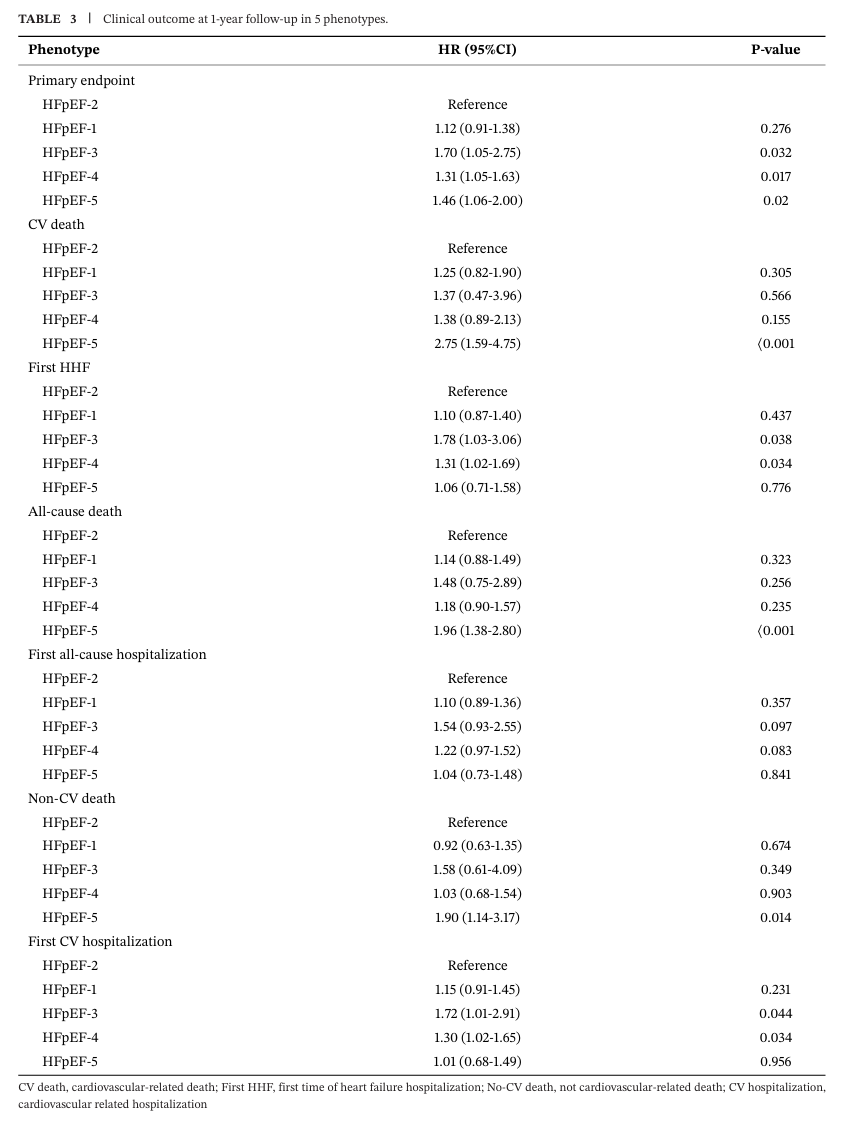
如表2、表3及图2所示,五种表型的主要结局存在显著差异(P<0.0001)。HFpEF-2型患者预后最佳,其次为HFpEF-1型,而HFpEF-3、HFpEF-4及HFpEF-5型患者预后相对较差(P<0.0001;图 2A-C)。与HFpEF-2型相比,HFpEF-3型(HR1.70,95% CI:1.05-2.75)、HFpEF-4型(HR 1.31,95% CI:1.05-1.63)及HFpEF-5型(HR 1.46,95% CI:1.06-2.00)患者的主要终点事件风险更高(表3)。
(表3:5种表型患者的1年随访临床结局)
极端场景分析中,无论最坏场景(所有失访均判定为事件)还是最佳场景(所有失访均无事件),效应估计方向均与主要结果一致,未观察到关联性质发生改变,提示结果对潜在失访偏倚具有稳健性。
多变量模型中纳入协变量的缺失值比例较低(所有变量<10%)。多重填补分析结果与完整病例分析一致。
2.3 HFpEF表型与次要结局的关系
在CV死亡方面,与HFpEF-2型相比,HFpEF-5型患者风险最高(HR 2.75,95% CI:1.59-4.75),其次为HFpEF-4型(HR 1.38,95% CI:0.89-2.13),其余表型CV死亡风险相近。
与HFpEF-2型相比,HFpEF-5型患者首次HHF更低(HR 1.06,95% CI:0.71-1.58),而HFpEF-4型患者HHF风险显著升高(HR 1.31,95% CI:1.02-1.69)(图2B、C)。

(图2:五种表型患者1年随访主要结局的累积发生率;(A) 五种表型主要终点的累积发生率。(B) 五种表型CV死亡的累积发生率。(C) 五种表型HHF的累积发生率。)
与HFpEF-2型相比,HFpEF-5型患者全因死亡风险更高(HR 1.96,95% CI:1.38-2.80)。
在非CV死亡方面,HFpEF-5型患者风险仍为最高(HR 1.90,95% CI:1.14-3.17),其余四组风险水平相近。
首次全因住院风险方面,HFpEF-2型与HFpEF-5型风险较低,其余各组无显著差异。
此外,首次CV相关住院风险与全因住院风险趋势一致(图3A-D)。多重填补分析结果与完整病例分析一致。

(图3:五种表型患者1年随访次要结局的累积发生率。(A) 五种表型全因死亡的累积发生率。(B) 五种表型非CV死亡的累积发生率。(C) 五种表型首次全因住院的累积发生率。(D) 五种表型首次CV相关住院的累积发生率。)
2.4 五种表型中与主要结局相关的因素
在总队列及五个表型亚组中分别分析了主要终点事件的危险因素(表4)。多因素分析显示,在HFpEF整体队列中,高龄、近1年HHF、NYHA Ⅲ-Ⅳ级、NT-proBNP≥1600 pg/mL、RHR≥60次/分、DM、AF、COPD、CKD、贫血、PCI治疗史、SBP<120 mmHg及血钠<135 mmol/L与主要终点发生独立相关。
在HFpEF-1型患者中,高龄、近1年HHF、NYHA Ⅲ-Ⅳ级、NT-proBNP≥1600 pg/mL、DM、AF、COPD、CKD、贫血、SBP<120 mmHg及血钠<135 mmol/L与多因素分析主要终点的发生独立相关。
在HFpEF-2型患者中,近1年HHF与CKD与主要终点的发生独立相关。
在HFpEF-3型患者中,DM与SBP<120 mmHg与主要终点的发生独立相关。
在HFpEF-4型患者中,高龄、近1年HHF、NT-proBNP≥1600 pg/mL、SBP<120 mmHg及血钠>145 mmol/L 与主要终点的发生独立相关。
在HFpEF-5型患者中,近 1年HHF与NT-proBNP≥1600 pg/mL与主要终点的发生独立相关(表4)。
(表4:1年随访中,基于多因素Cox模型分析的不同HFpEF表型与主要终点的关联因素)

本研究阐明了不同表型HFpEF患者具有截然不同的临床特征和多样化的临床结局,提示 HFpEF患者的结局与表型密切相关。此外,本研究探讨了不同表型患者不良结局的危险因素,结果显示不同表型HFpEF患者的预后危险因素存在差异。本研究是首个针对不同表型 HFpEF患者临床特征及结局开展的大样本、全国性、多中心、长期随访研究。
本研究的意义如下:
第一,不同表型HFpEF患者具有独特的临床特征和结局。HFpEF是一种高度异质性的临床综合征,以表型为导向的治疗策略有望成为未来极具前景的治疗方案。
第二,不同表型HFpEF患者不良事件的相关危险因素存在差异。针对不同表型HFpEF患者优化治疗靶点可能使患者更为获益,未来尚需研究验证这一假说。
已有多项全国性研究报道了HFpEF患者的临床结局。ASIAN-HF研究显示,12.1%的患者在 1 年内死亡或因HF再次住院;ESC-HF-LT研究显示,全因死亡率、全因住院率和HF住院率分别为6.3%、23.5%和9.7%;基于CCA数据库的研究显示,HFpEF患者1年内HHF率为 13.6%,CV死亡率为3.1%。
本研究中,HFpEF患者出院后1年内HHF或CV死亡的复合终点发生率为10.6%,其中CV相关死亡约2.5%,HF住院率8.3%;此外,全因死亡率为6.5%,全因住院率为10.3%。本研究观察到的住院率偏低,主要归因于终点评价指标的选择差异,本研究主要聚焦于HF相关住院事件的发生。本研究观察到的全因死亡率及CV相关死亡率与既往研究总体一致。
在不同表型的预后方面,HFpEF-3、HFpEF-4和HFpEF-5的结局劣于HFpEF-1和HFpEF-2。而在这三类高危表型(-3,-4,-5)中,风险特征亦存在差异,具体而言,HFpEF-5以更高的死亡率为特点,而HFpEF-3和HFpEF-4则以再住院率升高为特点。对于HFpEF-3和 HFpEF-4,需重点关注临床症状管理以降低再住院率,包括改善症状、优化治疗方案及加强随访管理。
3.1 HFpEF-1
尽管HFpEF-1与HFpEF-2的主要终点发生率较低。HFpEF-1为血管疾病相关HFpEF,涵盖与高血压、CAD及冠状动脉微血管功能障碍相关的病例。该表型在本研究中最为常见,且临床结局优于其它表型。
高血压与CAD是HFpEF中最常见的心血管合并症,而冠状动脉微血管功能障碍也是HFpEF 常见的病理生理机制。在该表型中,高血压、CAD所致缺血或微血管功能障碍是 HFpEF病理生理的关键环节。理论上,此类患者可从HFrEF的治疗策略中获益。
本研究发现,该表型在临床实践中ACEI/ARB的使用比例较高,这或许能部分解释其主要及次要终点发生率更低的原因。
本研究在HFpEF-1患者中证实,年龄、既往HHF史、NYHA分级、NT-proBNP水平、DM、AF、CKD及贫血均为明确的预后因素。
3.2 HFpEF-2
HFpEF-2患者主要包括肥厚型心肌病(HCM)、心肌淀粉样变性及Fabry心肌病等浸润性心肌病。该组临床结局优于其它组别。
舒张功能障碍与左心室充盈压升高被认为是此类患者的潜在病理生理机制。HCM和限制性心肌病(RCM)是心肌病相关HFpEF的主要类型。左心室不良重构所致收缩功能障碍是HF进展及死亡的重要原因,因此LVEF是评估此类患者HF严重程度的关键指标。射血分数保留通常提示疾病处于早期阶段。
本研究中,该类患者年龄相对更小、LVEDD更大,1年随访主要及次要终点发生率更低,这可能要部分归因于该类人群原发病处于早期阶段、植入器械比例较高。
3.3 HFpEF-3
HFpEF-3为右心及肺动脉疾病相关HFpEF,该亚型患者常合并肺动脉高压,伴或不伴右心室功能障碍(RVD)。重要的是,肺动脉高压与RVD可由左心室充盈压升高及左心房高压引起,进而参与HFpEF的发展。
既往研究强调RVD在HFpEF患者中高发且与不良预后相关。本研究发现,DM史与主要终点的发生独立相关。一项小样本横断面研究显示,DM与RV收缩功能障碍独立相关,DM与HFpEF-3的关联仍需进一步探索。因此本研究结果提示,有效管理DM对降低HFpEF-3患者住院率至关重要。
但值得注意的是,尽管约1/5的HFpEF患者合并右心衰竭或肺动脉高压,以单纯右心疾病或肺动脉高压(如特发性肺动脉高压)为主要病因的HFpEF病例相对较少。本研究中HFpEF-3的样本量较小,限制了对该表型的统计效能,导致统计学结果置信区间较宽。因此,HFpEF-3分型的预后价值仍需更大样本、足够统计效能的研究开展更稳健的分析。
3.4 HFpEF-4
HFpEF-4对应瓣膜病及心律失常相关HFpEF。瓣膜病可导致左心和/或右心血流动力学紊乱,影响充盈压及舒张功能;心律失常相关 HFpEF 主要为合并房颤的HFpEF。此类患者可能从外科或介入瓣膜治疗以及节律控制治疗中获益。
结合本研究结果,临床应重点关注高龄、近 1年HHF史、NT-proBNP≥1600 pg/mL、SBP<120mmHg 及血钠>145mmol/L的患者。
3.5 HFpEF-5
HFpEF-5为心外疾病相关HFpEF,涵盖多种心外疾病。此类HFpEF常继发于其它晚期原发病,因此在整体管理中对这些原发病的管控至关重要。
本研究显示,尽管该表型患者基线心功能相对更好,但其CV死亡率及全因死亡率显著更高。5型患者死亡率显著升高可能反映了衰弱、慢性炎性疾病、肺部疾病、肾功能不全或恶性肿瘤等全身性疾病进程,这些因素共同导致心外器官功能障碍及生物学衰老。
这些结果提示,在该类患者中原发病管理与预防CV死亡同等重要。在积极治疗原发病的同时,需配合严密的心脏监测,例如优化动态心电图监测及超声心动图参数追踪。对此类患者的规范化管理需要心内科医师参与的多学科协作模式,以实现综合治疗决策。
既往HHF史与NT-proBNP水平与主要终点独立相关,且这两项指标也可反映系统性疾病的严重程度。未来在该表型患者的管理中,需重点关注这两项危险因素。
但受限于当前数据集合并症记录的精细度不足,本研究无法明确哪些具体疾病是导致风险的主要因素。未来开展以表型为导向的研究时需纳入更丰富的多重合并症特征,包括炎性生物标志物、衰弱评估及详细的器官特异性诊断,对进一步解析HFpEF-5背后的异质性机制很重要。
3.6 各表型独特的高危特征
高危表型之间风险特征的显著差异为临床提供了重要启示。HFpEF-3和HFpEF-4的HF再住院率异常偏高,可能主要反映其以血流动力学和心房结构易损性为核心;与之相对,HFpEF-5的CV及非CV死亡率均显著升高,两类死亡比例相近,提示该表型的超额风险不仅来自HF本身进展,也源于CKD、肺部疾病、衰弱或隐匿性恶性肿瘤等全身性合并症的负荷与恶化。
由于缺乏详细的死因判定及合并症特异性病程轨迹数据,无法排除归因偏倚。这提示临床需要制定兼顾HF与多重合并症的综合管理策略,也强调未来研究需采用更精细的表型分型及疾病特异性纵向结局,以阐明HFpEF-5死亡率升高的潜在机制。
3.7 危险因素的表型特异性模式
多变量分析显示,贫血、CKD等部分临床指标仅在部分表型中成为独立预测因子,而在其它表型中则不然。对这一现象的解读需同时结合统计学效能与生物学异质性两方面。
一方面,各表型间样本量与事件发生率差异显著,导致统计效能不均;多数情况下,HR的趋势与大致幅度在各表型间相近,但在较小亚组中置信区间更宽、P值不显著,尤其是在占比最大的表型之外。另一方面,特定合并症的预后影响在不同病理生理背景下存在差异也具有合理性。例如,在合并症负荷较高的表型中,贫血与CKD可能更强烈地反映系统性淤血、炎症及多器官脆弱性;而在血管优势型或心房优势型表型中,其它因素可能发挥相对更重要的作用。
基于大样本、全国多中心临床数据,本研究证实HFpEF分型方法在预后分层方面具有初步的临床意义。不同表型HFpEF患者出院后1年内HF相关再住院与CV死亡风险存在显著差异。本结果确立了HFpEF患者临床结局与表型之间的关联。表型导向策略值得进一步研究,以明确其改善HFpEF预后的潜在价值。