健心知著
2026.01.14
第520期

氯吡格雷与阿司匹林在冠心病二级预防中的比较:一项系统评价与荟萃分析

刘健、毕鹏飞、范朋飞
北京大学人民医院
健心荐语
长期抗血小板治疗是冠心病患者预防心血管事件发生的关键环节。长期以来,阿司匹林单药治疗被视为标准的二级预防策略,但其长期疗效与安全性仍存在争议。近年来,P2Y12受体拮抗剂如氯吡格雷在冠心病治疗中的地位逐渐受到重视。然而,氯吡格雷与阿司匹林在长期单药治疗中仍缺乏大规模、长期的临床数据支持。
文章介绍
本文是一项对多个大型随机对照试验的荟萃分析,纳入了2025年4月12日前发表的7项随机对照试验,这些试验比较了氯吡格雷单药治疗与阿司匹林单药治疗在既往确诊冠心病且已停用或尚未开始双联抗血小板药物治疗患者中的疗效,旨在全面评估氯吡格雷与阿司匹林在冠心病二级预防中的疗效与安全性,本研究于2025年8月发表于《The Lancet》杂志。
研究方法
1.纳入、排除标准:确诊冠心病患者的大型随机对照试验,且试验需在随机化后实施双联抗血小板治疗(DAPT)阶段,旨在排除早期终止试验、死亡或在初始 DAPT 阶段发生心肌梗死、卒中、支架内血栓形成或大出血的患者。
2.研究终点
(1)主要疗效终点:主要不良心脑血管事件(MACCE),定义为心血管死亡、心肌梗死或卒中的复合终点。
(2)主要安全性终点:大出血,采用出血学术研究联盟(Bleeding Academic Research Consortium)3级或5级标准。
(3)关键次要终点:净不良心脑血管事件,定义为心血管死亡、心肌梗死、卒中或大出血的复合终点。
(4)其他次要终点:全因死亡、心血管死亡、心肌梗死、卒中、支架内血栓形成、任何出血、重大胃肠道出血及任何胃肠道出血。心脏死亡、靶血管心肌梗死、靶血管血运重建或因不稳定或恶化性心绞痛住院的复合终点。图一为该研究的流程图。
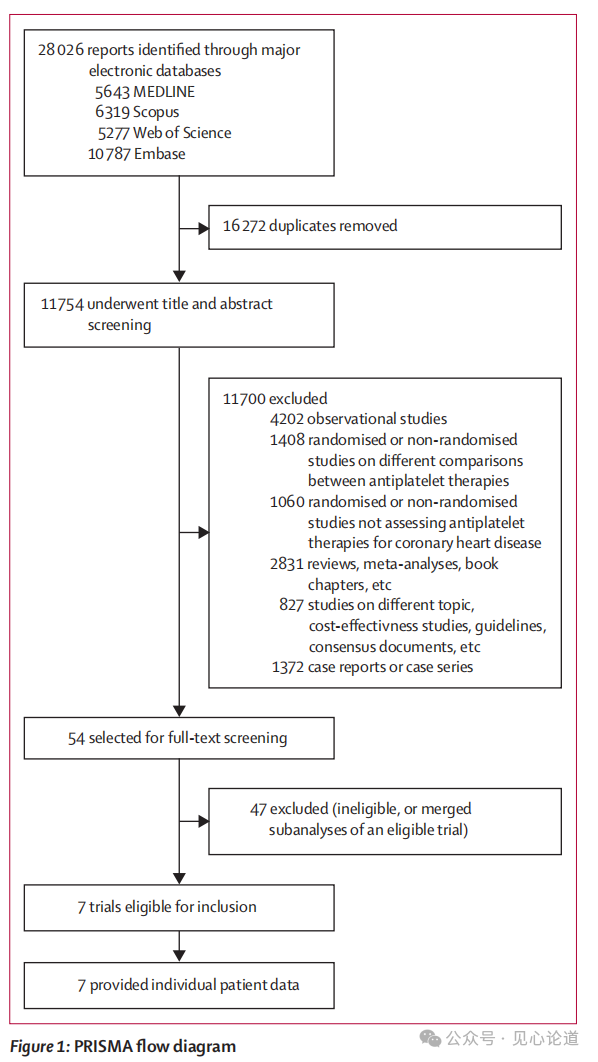
图一:研究流程图
研究结果
1.基线特征
该研究共纳入了7项随机对照试验(ASCET,CADET,CAPRIE,HOST-EXAM,STOPDAPT-2,STOPDAPT-3,SMART-CHOICE 3),排除在初始 DAPT 阶段发生不良事件的患者后,共提纳了28,982例患者的数据进行分析,其中氯吡格雷治疗组14,507例,阿司匹林治疗组14,475例,患者的基线数据见表1。所有纳入试验患者的中位随访时间为2.3年。
2.疗效终点
在最长5.5年的随访期,氯吡格雷治疗组(929例,2.61/100患者年)的 MACCE 发生率低于阿司匹林治疗组(1062例,2.99/100患者年),其中HR=0.86(95%CI:0.77-0.96),p=0.0082,(具体结果见表2,图2)。
其中MACCE的获益主要归因于心肌梗死和卒中风险的显著降低。氯吡格雷组心肌梗死的风险降低24%(HR:0.76,95% CI 0.66-0.89, p=0.0004)。氯吡格雷组卒中风险降低21%(HR:0.79,95% CI 0.66-0.96, p=0.018),其中缺血性卒中风险降低最显著(HR:0.80, p=0.032)。
同时,该研究的关键次要终点——净不良心脑血管事件(NACCE,即MACCE合并大出血)的发生率在氯吡格雷组也更低(HR:0.89,95% CI:0.81-0.98, p=0.023),表明其获益未因出血风险增加而抵消。亚组分析还表明,氯吡格雷相比阿司匹林在降低MACCE风险方面的优势,在不同亚组之间均保持一致。(图3)
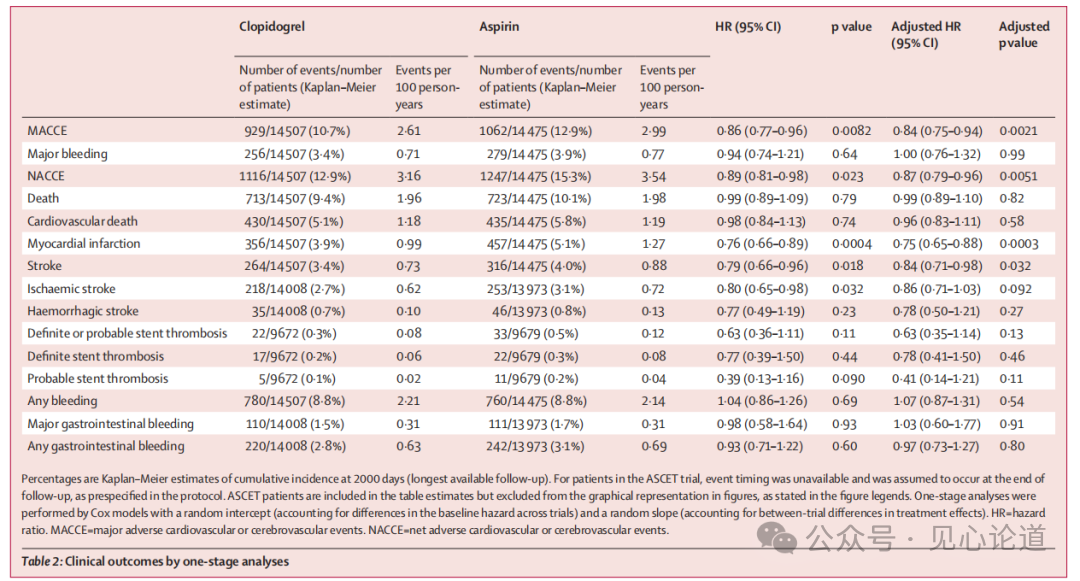
表2:单阶段分析的临床结局
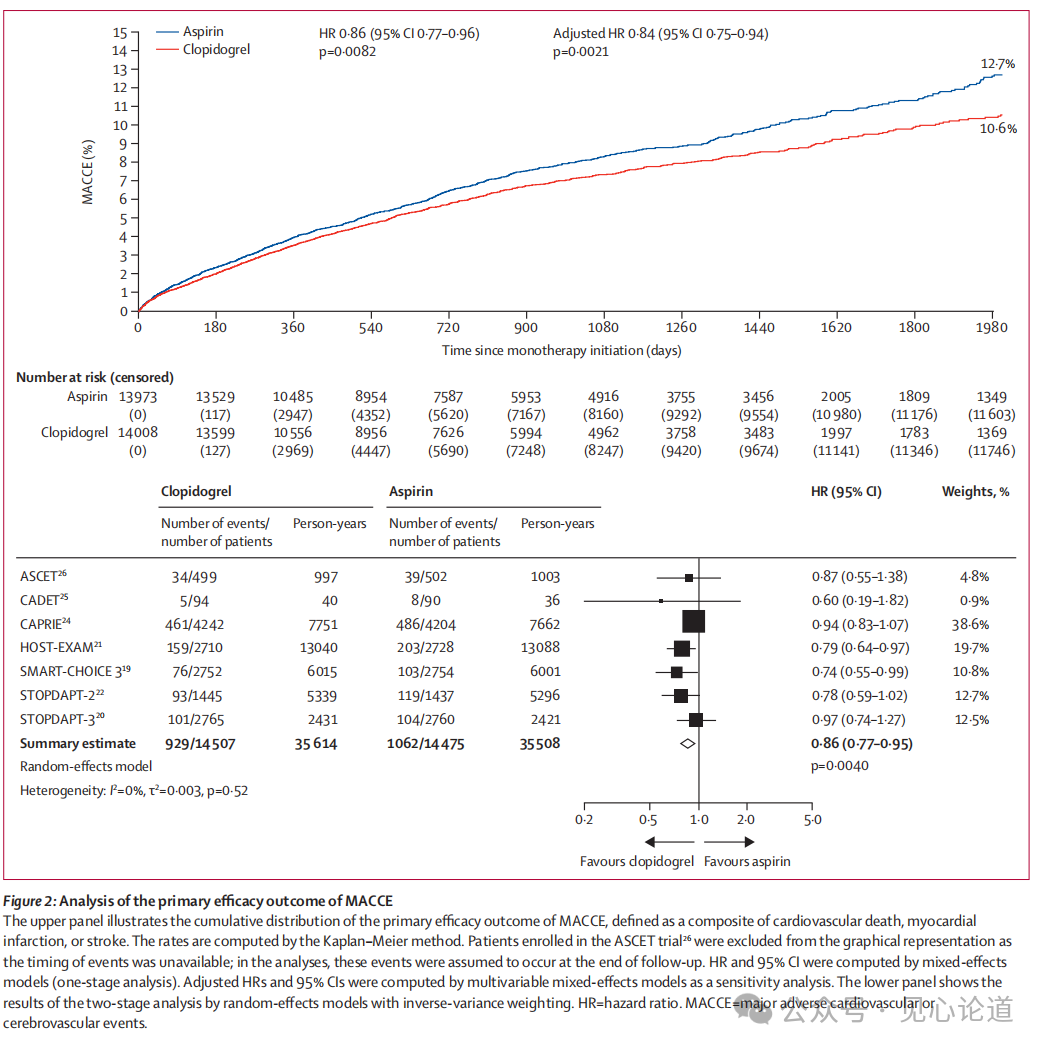
图2:MACCE的主要疗效终点分析
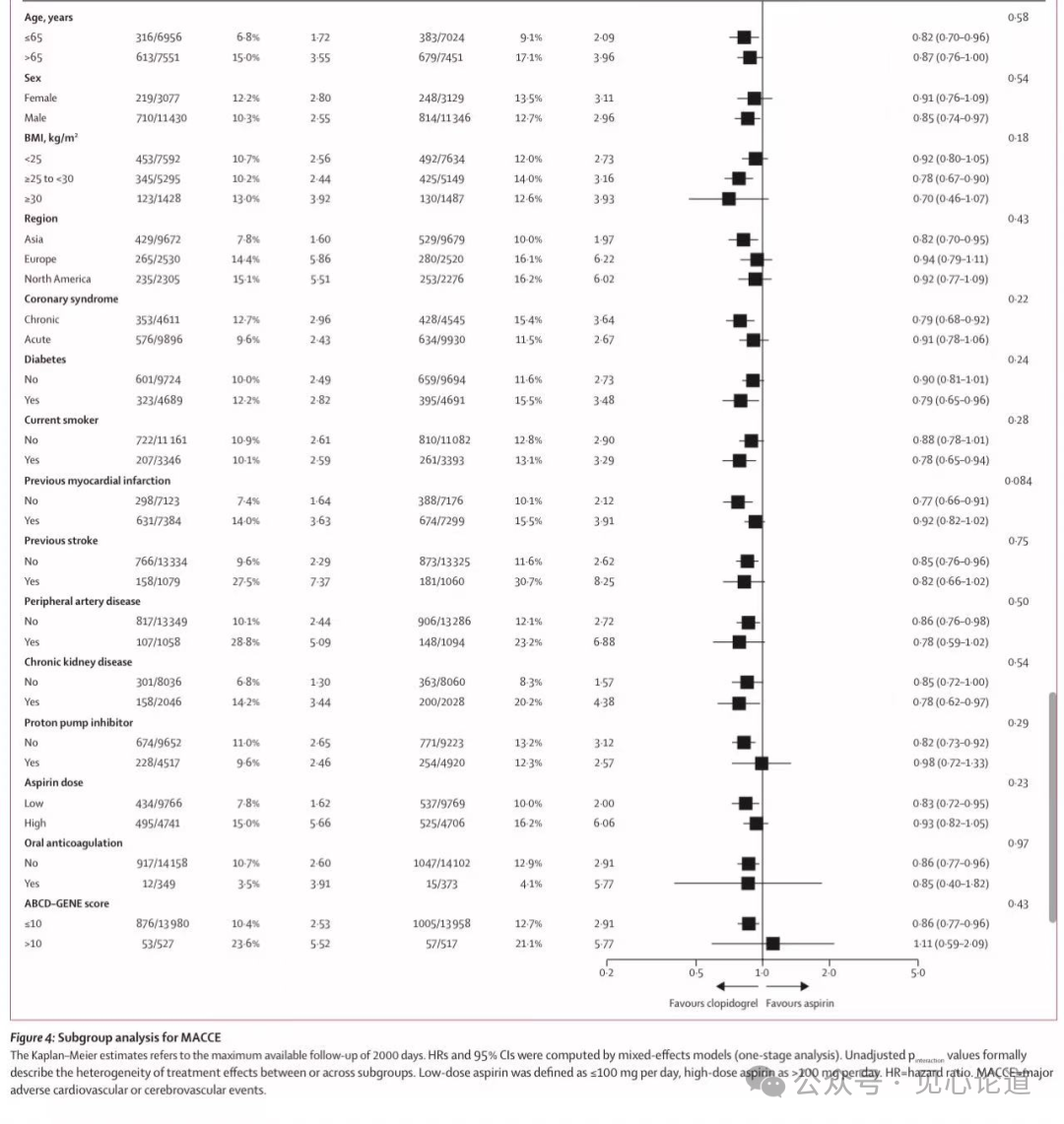
图3:MACCE的亚组分析
3.主要安全性终点
随访期间氯吡格雷组(0.71/100人年)和阿司匹林组(0.77/100人年)大出血的发生率无统计学差异(HR:0.94,95% CI:0.74–1.21,p=0.64)。其他出血事件如任何出血、大胃肠道出血及任何胃肠道出血的发生率在两组间均无显著差异。(图3)
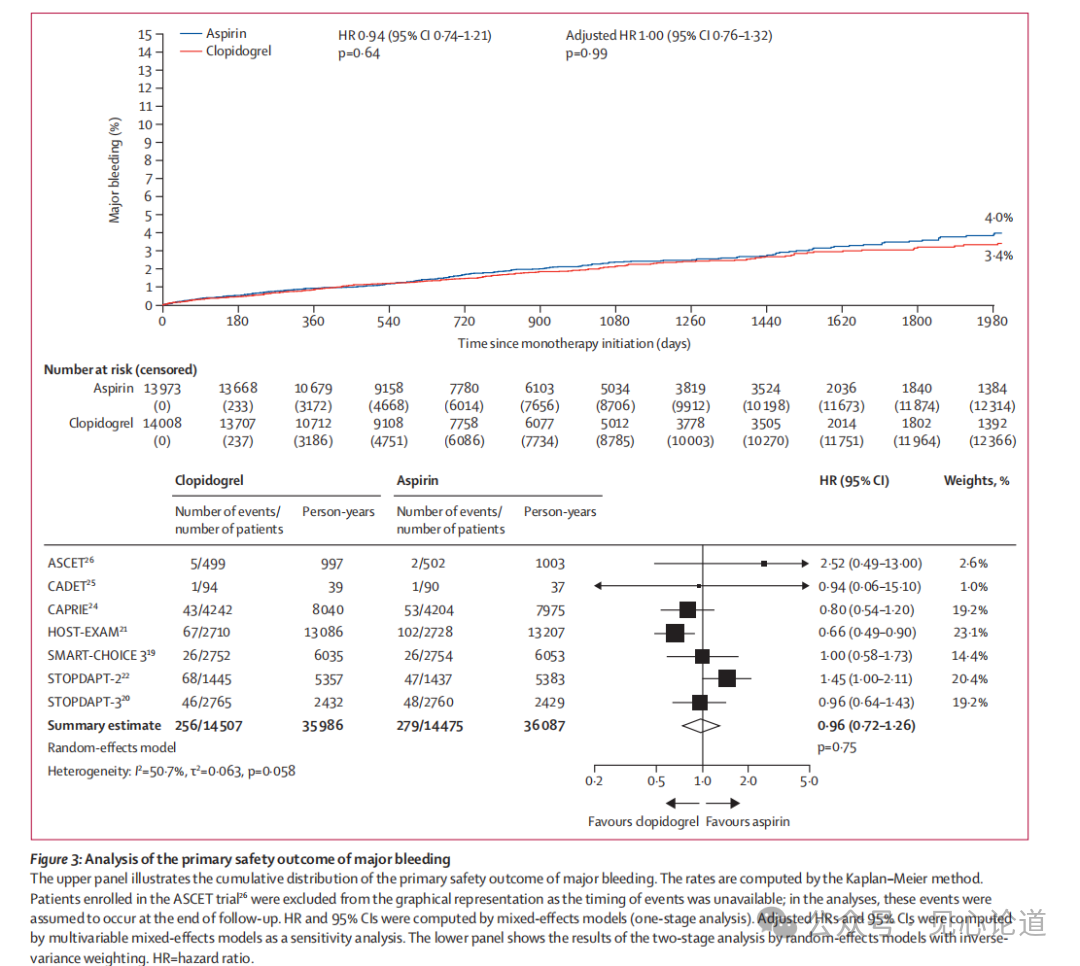
图4:首要安全性终点分析
结 论
氯吡格雷单药治疗在预防MACCE方面优于阿司匹林单药治疗,且不会增加出血风险,支持在确诊冠心病的患者中优先使用氯吡格雷而非阿司匹林进行二级预防。
讨论
该研究为冠心病二级预防中抗血小板药物的选择提供了重要证据。氯吡格雷在降低缺血事件方面表现更优,且安全性不劣于阿司匹林,该研究结果支持了其在长期单药治疗中的优先地位,为临床决策提供了强有力的数据支持。
该研究尚存在一些局限性:首先,该研究的受试者约三分之二来自东亚,而东亚人群CYP2C19功能缺失的几率相比其他人群较低,难以对其他人种进行推广;其次,所有纳入患者均成功完成了初始双联抗血小板治疗,且未发生严重心脑血管事件,因此,该结论不能外推至所有冠心病患者,尤其不适用于在双抗治疗期间发生心血管事件事件的高危人群。未来应在更广泛的患者队列中观察氯吡格雷相比阿司匹林的有效性和安全性,并探索能否结合基因检测、血小板功能测试,进一步优化个体治疗方案。