
近日,梅州市人民医院心血管病中心钟炜教授率领结构性心脏病团队,在多学科紧密协作下,成功为一名患有海德综合征(重度主动脉瓣狭窄合并消化道出血)及反复低血压晕厥的极高危患者,在静脉-动脉体外膜肺氧合(VA-ECMO)全程护航支持下,实施经导管主动脉瓣置换术(TAVR)。患者术后恢复良好,已转至普通病房治疗。此例极高难度、高风险手术的成功,标志着梅州市人民医院在复杂结构性心脏病微创介入治疗领域,尤其是在处理危重合并症及生命支持技术的综合应用方面,达到了新的高度。
病情危殆:当“心门”梗阻遇上消化道出血
高龄患者,因“反复胸痛2年,加重伴气促1周”入院,超声心动图提示主动脉瓣极重度狭窄(图A),主动脉CT提示三叶式主动脉瓣,瓣叶增厚,重度钙化,L-R钙化高位粘连(图B),患者已有心源性休克、晕厥的表现,病情危重,更为棘手的是,患者同时存在反复消化道出血,经多学科会诊,明确诊断为海德综合征(Heyde综合征)——一种因主动脉瓣狭窄导致胃肠道血管发育不良继而引发出血的严重并发症。
这为治疗带来了巨大的矛盾与挑战:一方面,解除主动脉瓣狭窄是根本救治措施,亟需进行TAVR;另一方面,术中必须使用的抗凝药物会极大增加消化道出血风险,可能引发灾难性后果。同时,患者脆弱的心功能能否耐受手术操作亦是挑战之一,常规麻醉与手术风险极高。
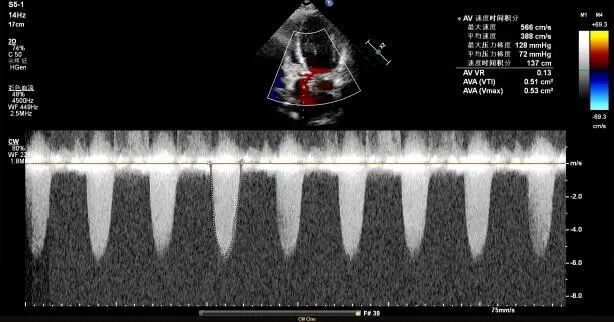
A:超声心动图:频谱多普勒提示主动脉瓣前向流速 5.66m/s;主动脉瓣功能性二叶瓣畸形(左右冠瓣融合型,Type1型)瓣叶明显增厚、钙化伴主动脉瓣狭窄(重度+)
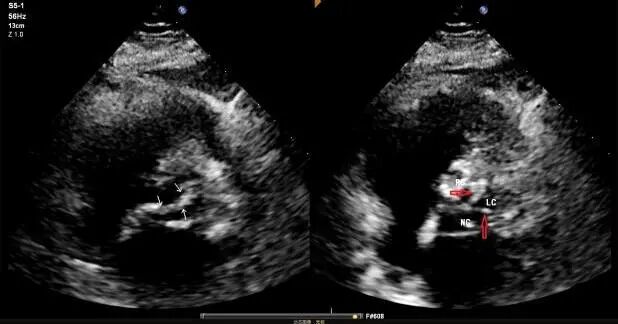
B:主动脉根部CT分析:三叶式主动脉瓣,瓣叶增厚,重度钙化,L-R钙化高位粘连
迎难而上:多学科精密策划,ECMO筑起生命防线
面对如此复杂危重的病情,梅州市人民医院心血管病中心迅速启动多学科诊疗(MDT)模式。由心内五科团队、心外科团队、麻醉一科、心脏重症监护科、消化内科、超声科组成的专家组经过反复、审慎的评估与推演,最终制定了周密的个体化治疗方案:在VA-ECMO辅助下行TAVR。
ECMO能在患者自身心脏无法有效工作时,暂时替代其心肺功能,为心脏“卸负荷”,确保手术期间全身脏器,尤其是心脏自身的血液供应稳定。这一决策,旨在一举破解两大核心难题:1. 保障安全:在ECMO支持下,即使患者心脏功能极差,也能为手术提供稳定的血流动力学基础,大幅降低术中心脏骤停风险;2. 控制出血:ECMO允许团队在相对减少抗凝药物用量的情况下进行手术,为精细管理凝血功能、平衡抗凝与止血创造了宝贵窗口,最大限度保护了患者免于消化道大出血的威胁。
精诚协作:复杂高危手术一气呵成
手术当日,在多学科团队的紧密监控与配合下,首先由心脏重症监护科蓝新平主任团队顺利建立VA-ECMO(图C),为患者筑起了坚实的“生命之桥”。随后,钟炜教授手术团队在影像学的精准引导下,凭借娴熟技术及团队默契配合,通过血管路径将人工瓣膜输送至心脏预定位置,一次精准释放,即刻解除了“心门”的梗阻(图D--G)。整个手术过程中,ECMO运行平稳,患者生命体征始终保持稳定,未出现预期中的血流动力学剧烈波动及消化道出血加重的情况,顺利完成手术操作。
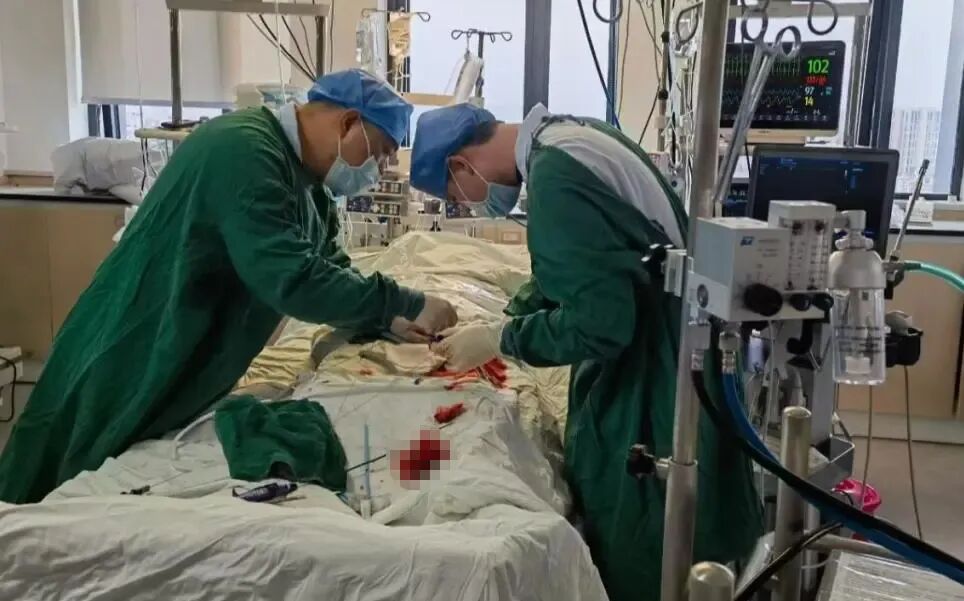
C.心脏重症监护科团队顺利建立VA-ECMO
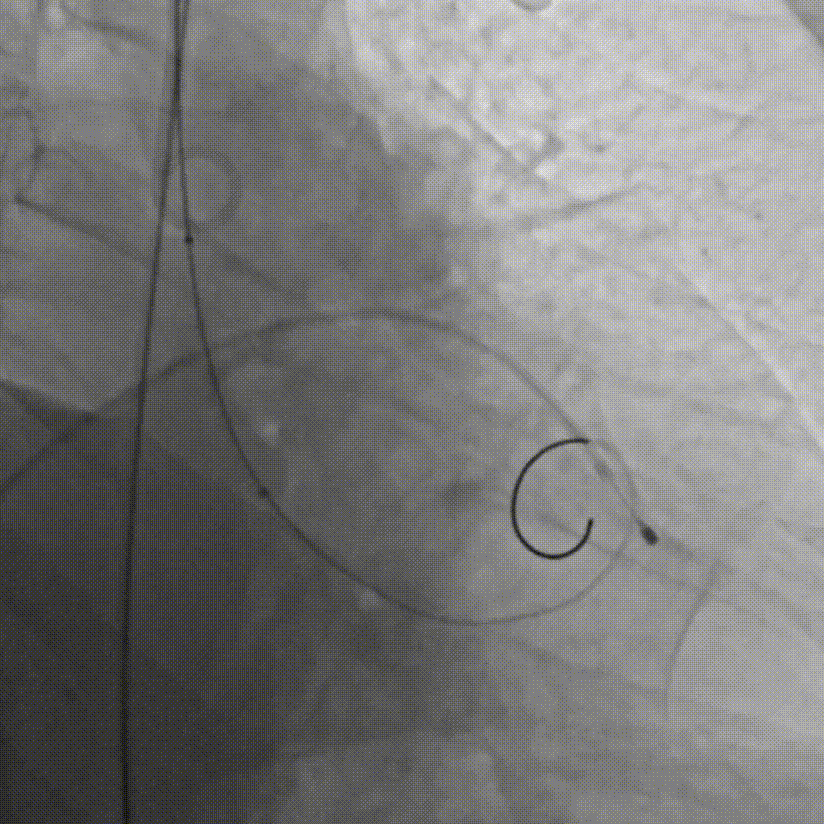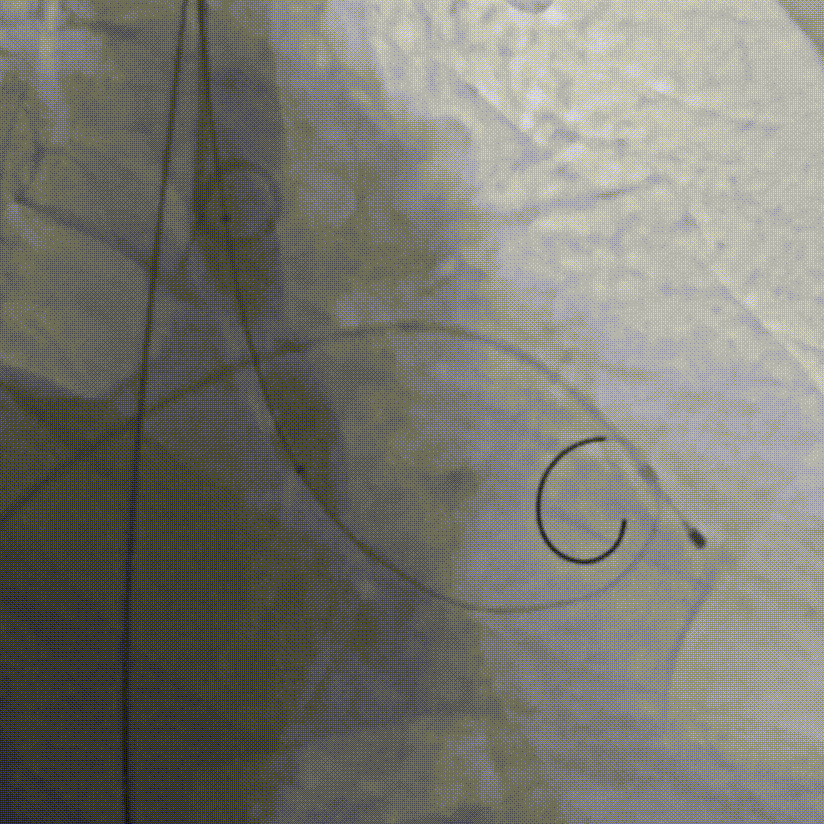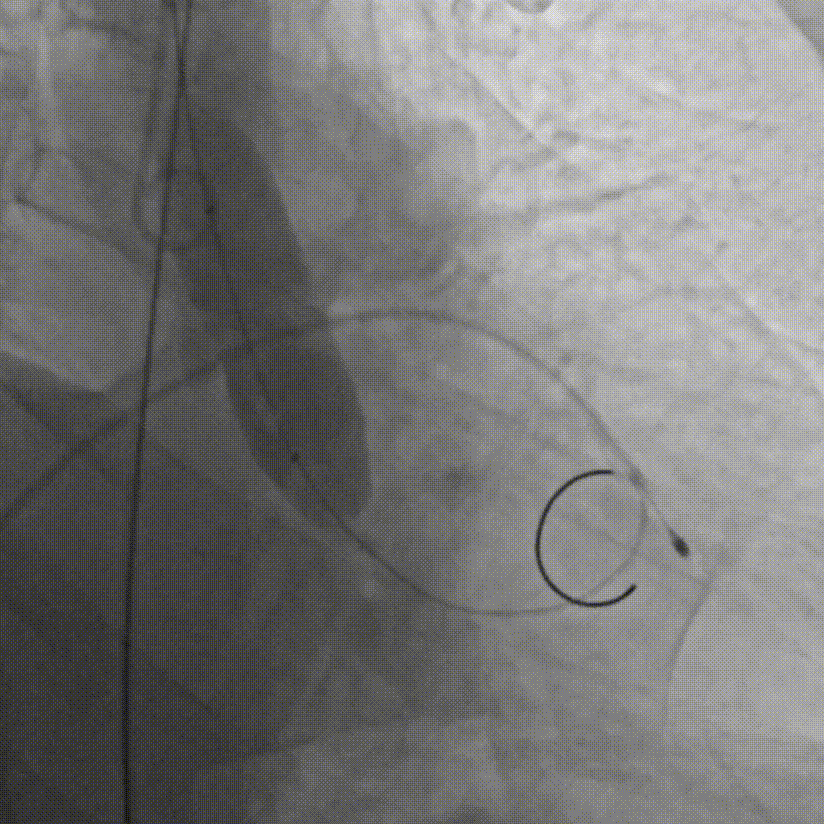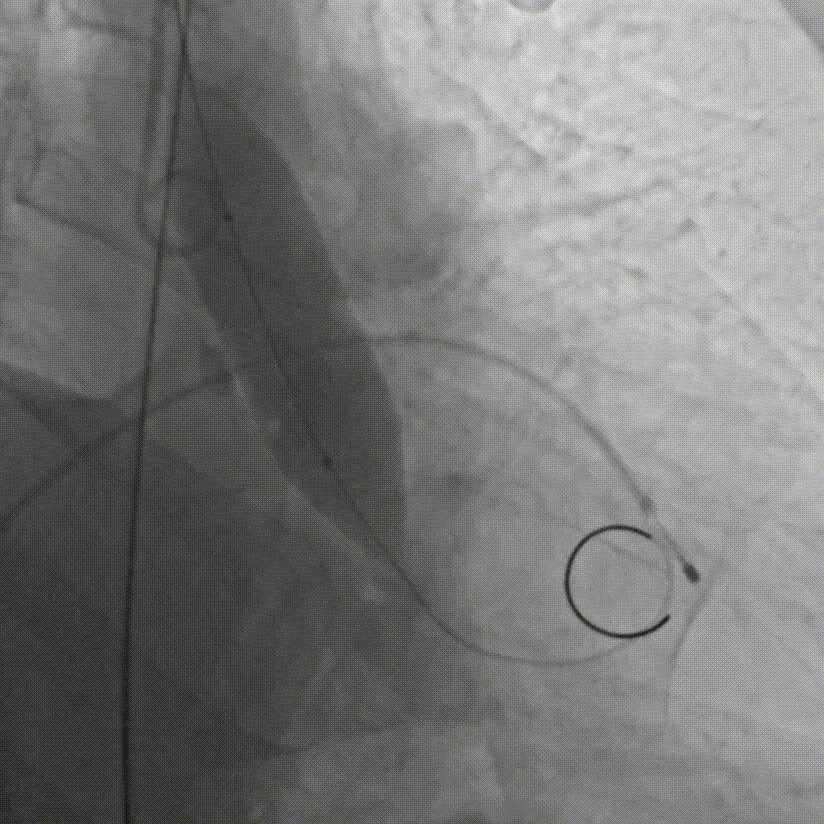
D.成功跨瓣后行球囊扩张
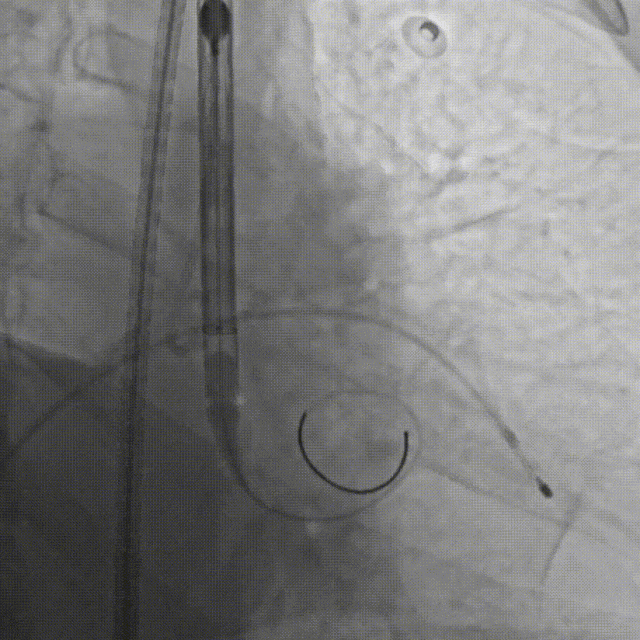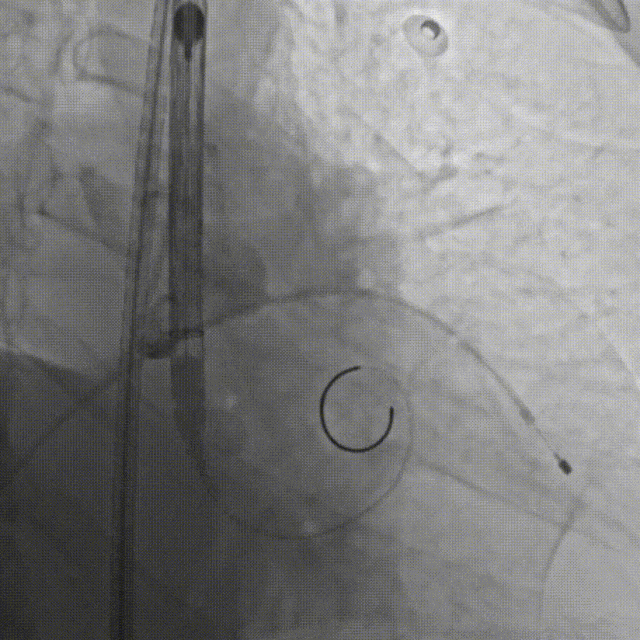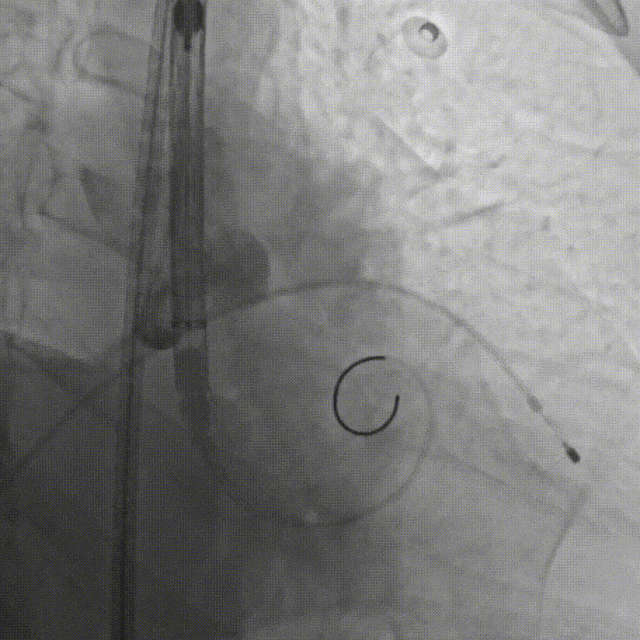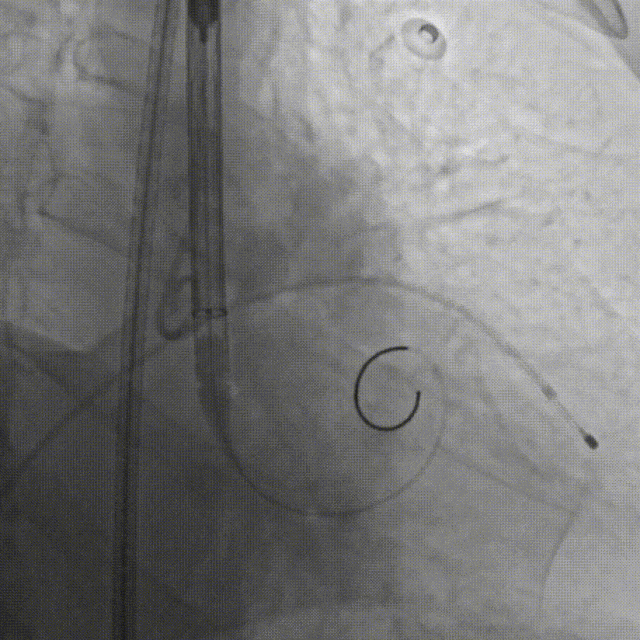
E.行主动脉根部造影,精准定位
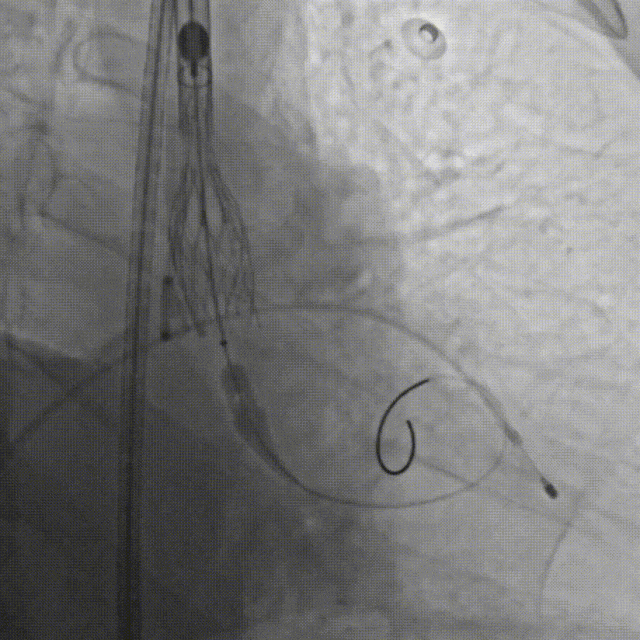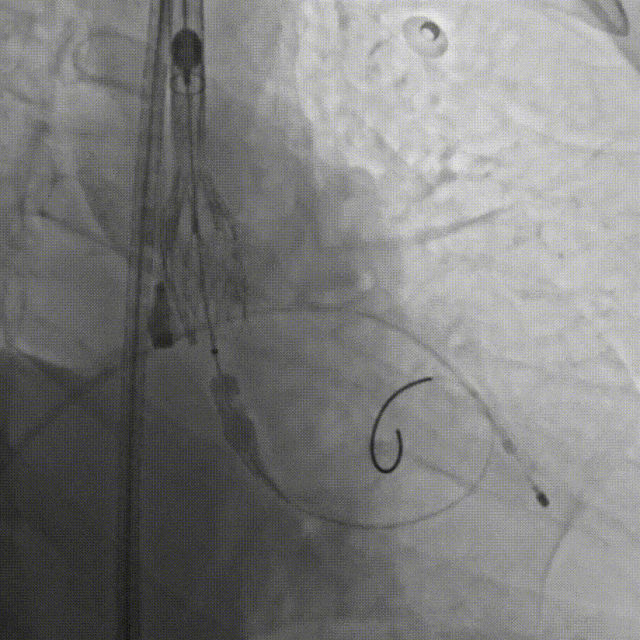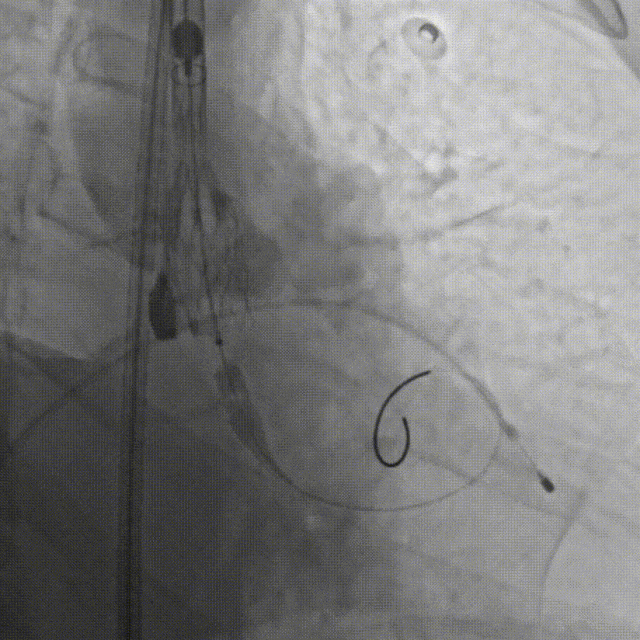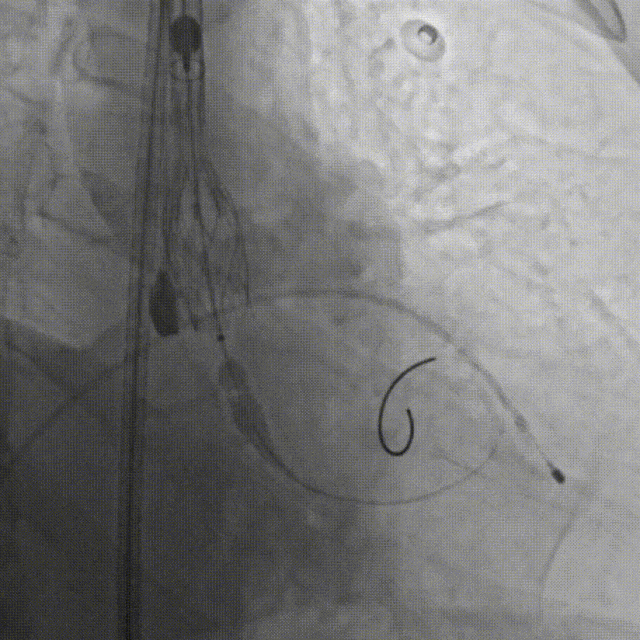
F.缓慢、平稳、逐步释放瓣膜支架
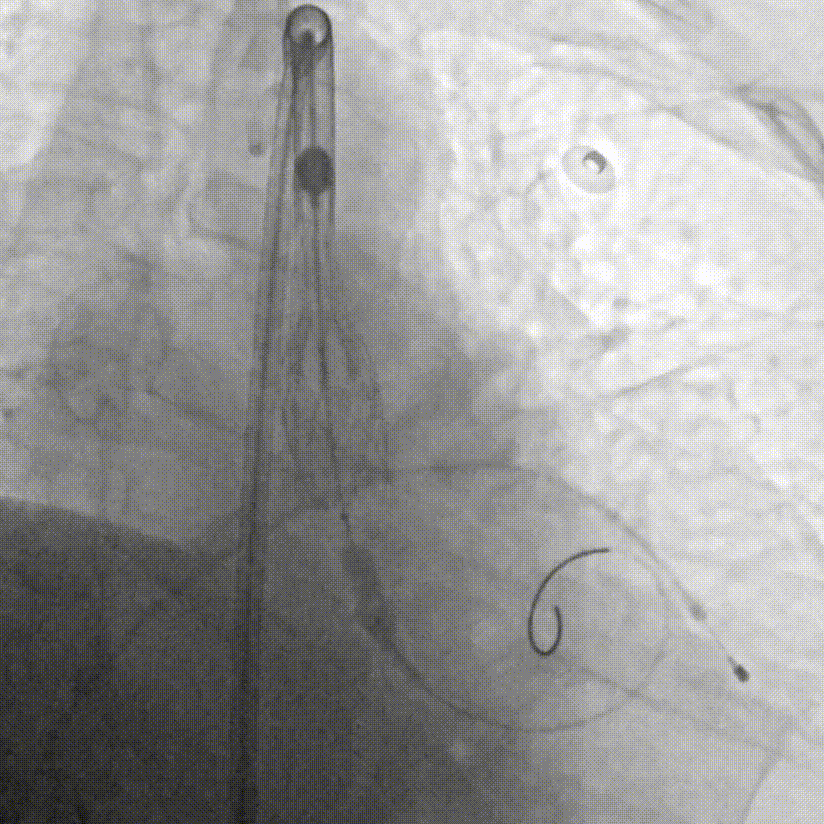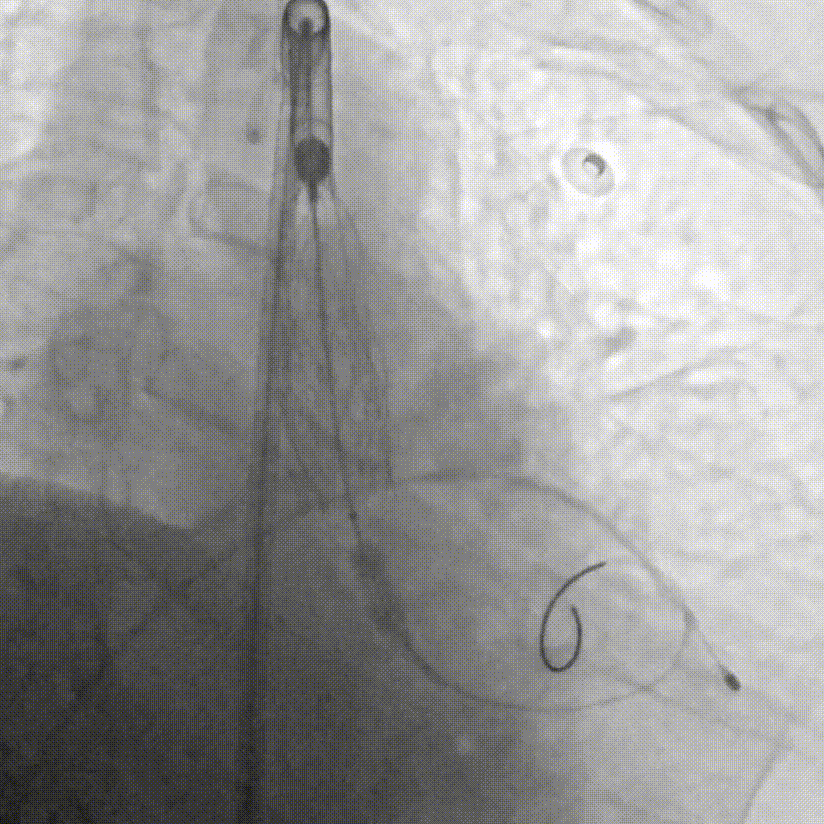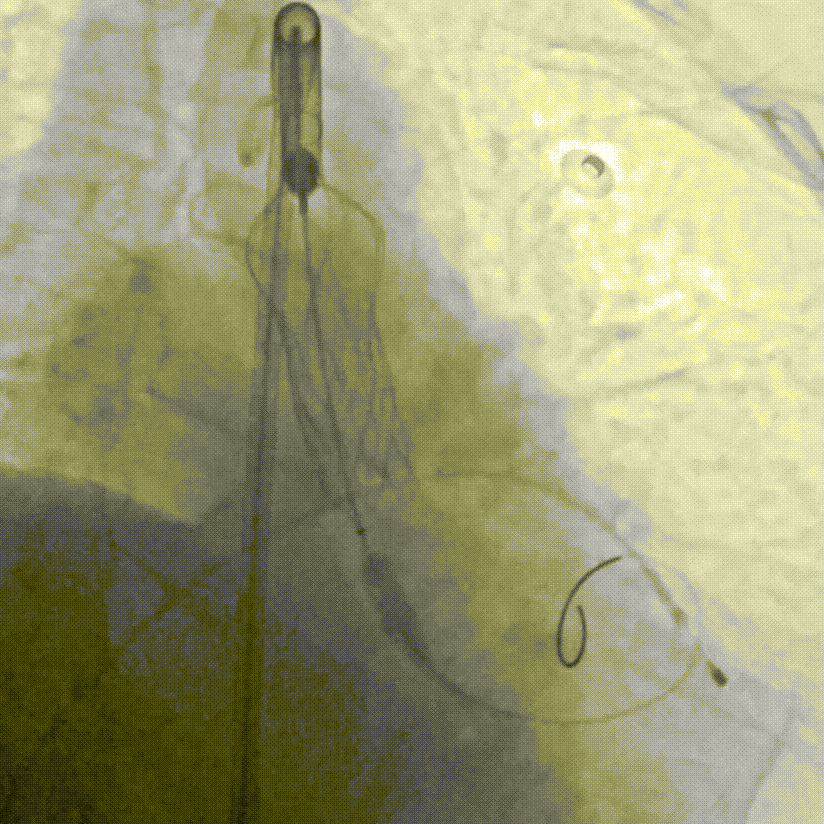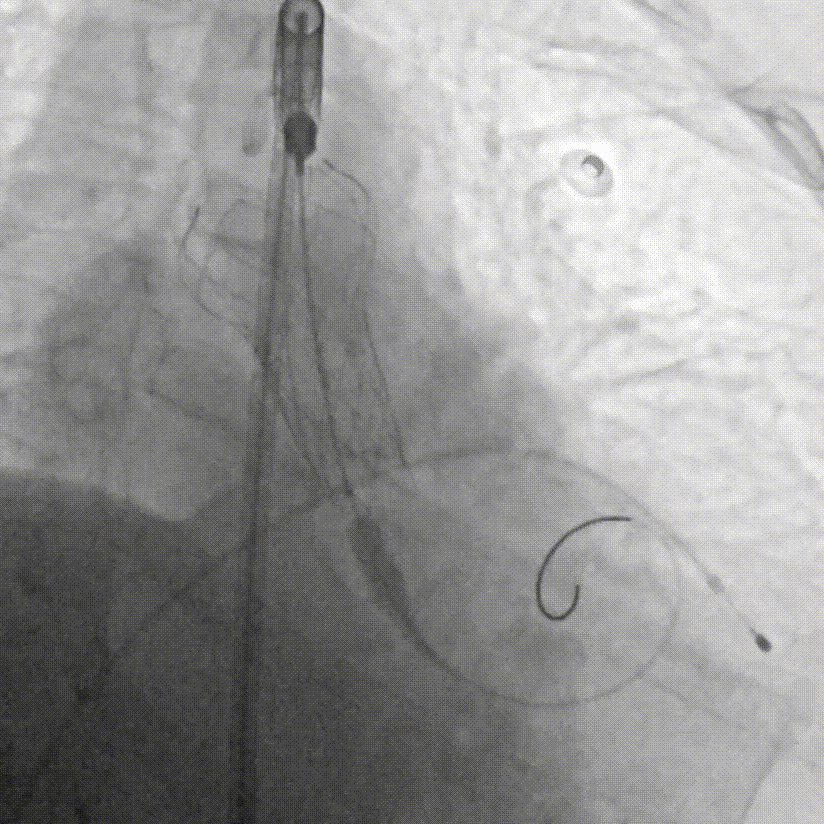
G.瓣膜支架成功释放
术后,患者被安全转运至心脏重症监护室(CICU)监护治疗,在心内科、重症医学科及消化内科团队的联合管理下,顺利度过了心功能恢复、抗凝管理、出血风险评估及脏器功能保护等多重难关。随着心功能显著改善,ECMO被成功撤除,患者低血压休克、胸痛、气促症状消失,消化道出血未再复发,目前恢复良好,已转至普通病房治疗。
实力彰显:勇攀心血管危重症治疗新高峰
本例手术的成功,是多学科深度整合协作的典范,也是梅州市人民医院心血管病中心综合救治实力稳步提升的集中体现。它不仅要求团队具备高超的TAVR技巧,更离不开心脏重症监护科行ECMO置入与管理的强大后备支持,以及对围术期出血管理、重症监护、并发症防治等全方位的精准把控能力。
面对高龄、高危、复杂合并症的结构性心脏病患者,梅州市人民医院心血管病中心始终秉持“以患者为中心”的理念,敢于挑战技术极限,不断优化诊疗流程,强化团队协作。此例ECMO支持下行TAVR成功救治海德综合征患者,充分展示了梅州市人民医院心血管病中心在应对心血管急危重症和复杂病例时,已构建起一套完整、高效、高水平的诊疗体系,为更多以往被视为“手术禁区”的患者带来了新生希望。
我们期待以此为契机,与业界同仁进一步加强交流,共同推动我国结构性心脏病介入治疗的进步与发展。

扫码进入微创心通学术专栏
了解更多精彩内容