
2025年12月24日,萧山区第一人民医院心血管科主任魏文娟团队成功为一名80岁高龄女性患者植入全球首款可主动固定的“单心房无导线起搏器”。这颗仅胶囊大小的“心脏守护者”,不仅彻底解决了患者心跳过慢导致的头晕乏力困扰,更凭借微创无导线的优势,打消了其因合并糖尿病担心伤口感染愈合的顾虑。此次手术是萧山地区首例心房主动固定无导线起搏器植入术,同时跻身国内首批开展该技术的临床案例之列,标志着萧山区第一人民医院心律失常介入诊疗水平在“无线化、微创化”领域实现重大突破,为广大心律失常患者带来了国际前沿的人性化治疗新选择。
高龄合并糖尿病,“无线方案”成最优解
这位80岁患者近年来反复出现心悸、头晕、全身乏力等症状,严重时甚至影响日常活动。经详细检查发现,她的心率每分钟仅41次,且存在心房“停跳”现象,被明确诊断为病态窦房结综合征,具备明确的起搏器植入指征。
然而,患者合并多年糖尿病,血糖控制难度较大,这让传统起搏器植入手术面临诸多风险。“传统起搏器体积如怀表般大小,需要在胸口切开皮肤制作皮下‘囊袋’放置主机,再沿血管送入电极导线,对糖尿病患者而言,术后伤口感染、愈合不良的风险会显著增高。”魏文娟主任介绍,同时患者还希望术后能正常操持家务、自由活动,不愿被导线和伤口束缚。

综合评估患者病情与需求后,魏文娟团队决定采用最新的心房无导线起搏技术。与传统起搏器不同,这款新型无导线起搏器重量仅2克左右,体积不足传统起搏器的1/10,无需开刀制作囊袋,也没有电极导线,通过血管即可直接送达心脏内部,真正实现了“微创无痕”的治疗效果,完美契合患者的治疗诉求。
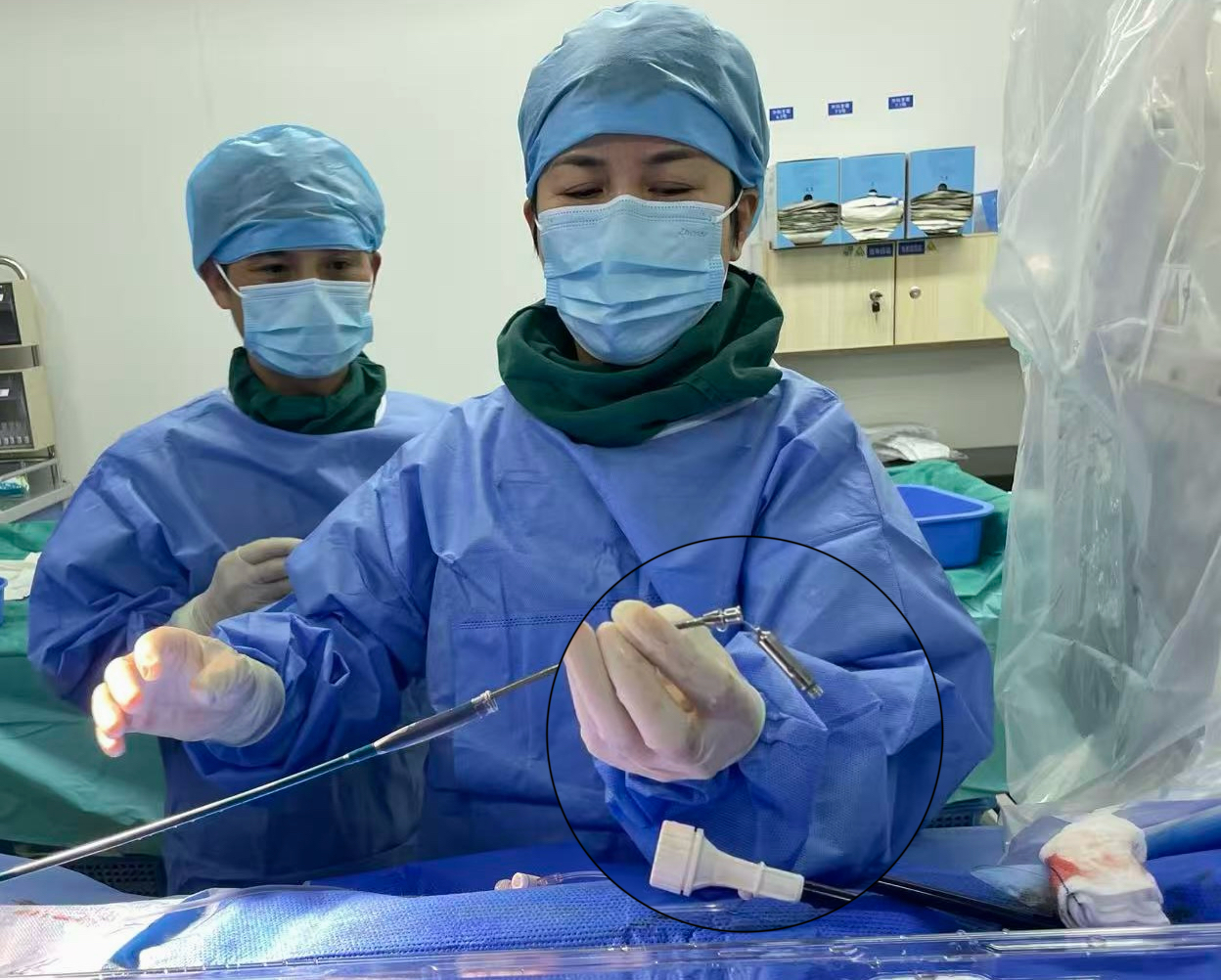
从“心室”到“心房”,技术革新填补临床空白
自2019年无导线起搏器正式进入国内临床应用以来,此前仅有“心室”起搏型号,仅能满足部分心室功能异常患者的需求。但在临床中,不少患者的心律失常问题根源在于心房,需要针对性进行心房起搏治疗,这一治疗缺口长期困扰着临床医生。
今年9月,全球首款可主动固定的“心房无导线起搏器”正式在国内投入临床使用,精准填补了这一技术空白。“心脏就像一套精密的电路系统,心房是‘发电机’,心室是‘动力泵’,哪里出问题就要精准修复哪里。”魏文娟主任用通俗的比喻解释,“这位患者的核心问题是心房‘停搏’,传统心室起搏或旧款无导线起搏器无法针对性解决,而这款新型心房无导线起搏器恰好能精准匹配她的病情,实现靶向治疗。”
一小时精准植入,双螺旋设计牢牢“扎根”心脏
手术在局部麻醉下顺利开展。魏文娟主任团队通过患者大腿根部的股静脉建立微创通道,使用带成角猪尾导管进行造影,成功将心房无导线起搏器送至右心耳目标位置并进行保护套筒造影确认,借助精准的影像引导,将起搏器通过专用输送导管顺利送至心脏右心耳基底部——这是心房起搏的最佳位置。
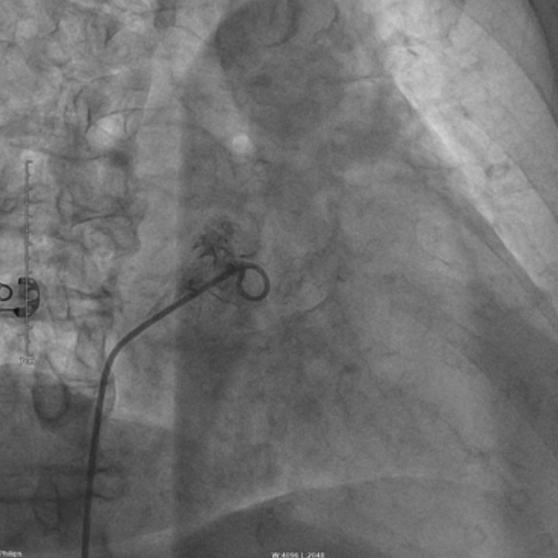
导管造影定位(RAO)
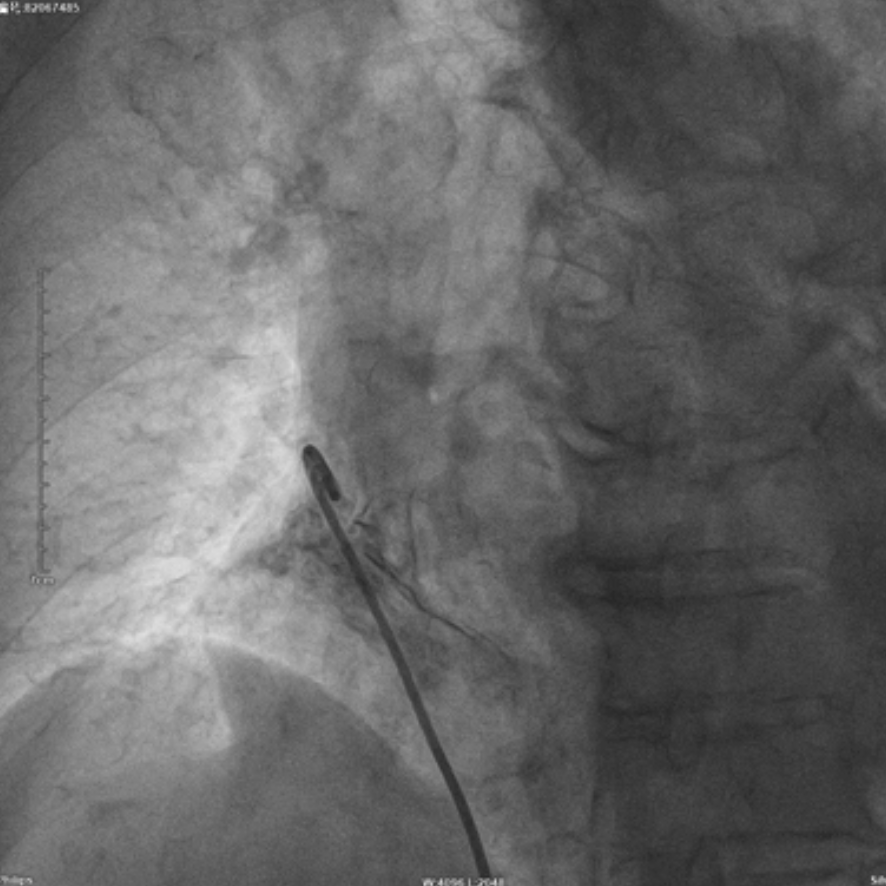
导管造影定位(LAO)
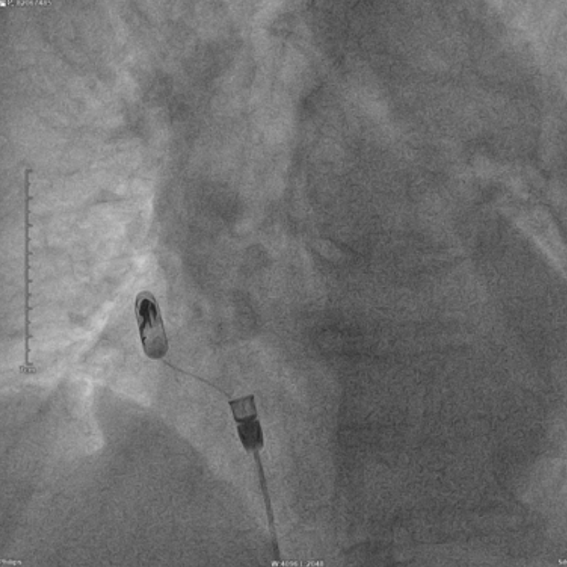
该起搏器最核心的技术亮点在于其头端的双螺旋设计。医生通过操控系统,将起搏器像“拧螺丝”一样轻轻旋入心耳心肌组织,实现牢固“锚定”,确保起搏信号稳定传导。整个手术过程流畅高效,仅用时不到一小时便顺利完成,术后即时测试显示,起搏器起搏、感知参数均达到理想标准,工作状态稳定可靠。
术后第二天,患者即可下床活动,头晕乏力等不适症状完全消失,精神状态显著改善。“没想到手术这么快,身上连个明显的伤口都没有,现在感觉浑身有劲了!”患者老太太对治疗效果十分满意。
可升级可取出,为患者提供长期保障
这款新型心房无导线起搏器不仅能单独满足心房起搏需求,还具备灵活的升级空间。魏文娟主任介绍,若患者未来心室功能出现问题,可再植入一枚心室无导线起搏器,通过专用无线通信技术实现“双腔”协同起搏,精准模拟健康心脏的房室顺序收缩,保障更符合生理规律的心跳节律。
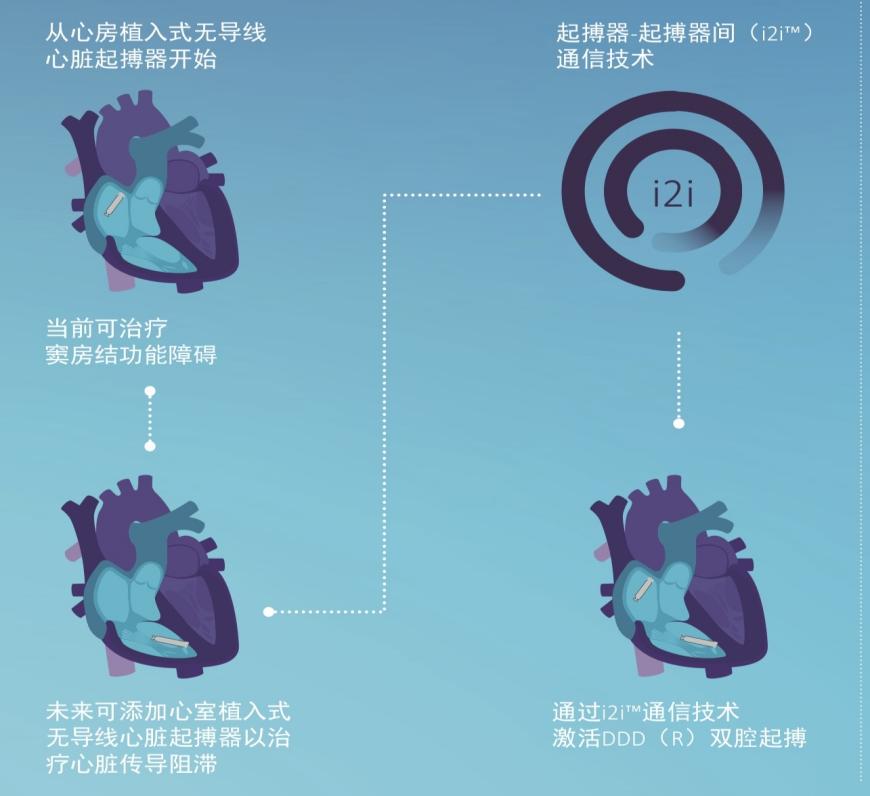
同时,该器械配备了专用取出工具,当未来电池耗竭时,可通过微创方式安全取出更换,避免了传统起搏器导线残留体内的隐患,为患者提供了长期、安全的治疗保障。
据悉,萧山区第一人民医院心血管科团队每年完成各类起搏器植入手术百余例,在心律失常介入治疗领域积累了丰富的临床经验。此次成功开展国内首批心房主动固定无导线起搏器植入术,是团队紧跟国际医学前沿、推动技术创新的生动实践。未来,医院将继续聚焦精准医疗与微创治疗理念,不断引入前沿技术与设备,为区域百姓提供更优质、更精准、更个性化的心血管疾病诊疗服务。