
近日,大连医科大学附属第二医院心血管内科赵昕教授团队,联合超声医学科、麻醉科等多学科紧密协作,应用佰仁医疗Renatus®瓣膜系统,成功为一名高难度二尖瓣置换术后生物瓣衰败、二尖瓣重度反流的高龄患者,实施了经导管二尖瓣瓣中瓣置换术。该患者为77岁女性,因心脏重构,左右心房显著扩大,心功能差,再次接受传统外科开胸手术风险极高。面对这一挑战,赵昕教授团队组织多学科专家进行了深入研讨与全面评估,最终制定了经股静脉入路的微创介入手术方案。该方案旨在以最小的创伤,最大程度地确保手术的安全性及治疗的有效性。手术过程顺利,术后患者血流动力学即刻改善,取得了圆满成功,标志着大医二院在复杂结构性心脏病的微创介入治疗领域取得了又一重要突破。
病史
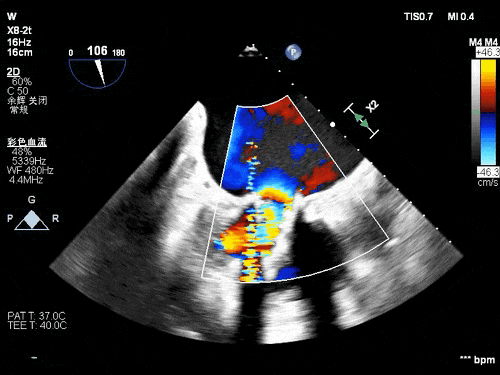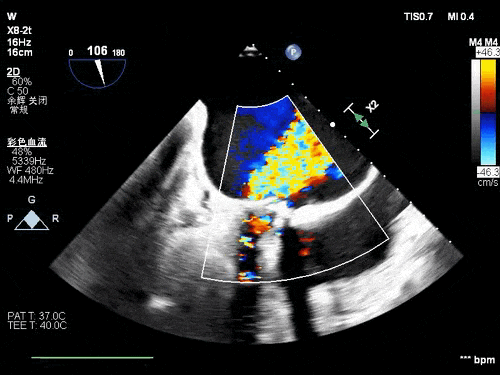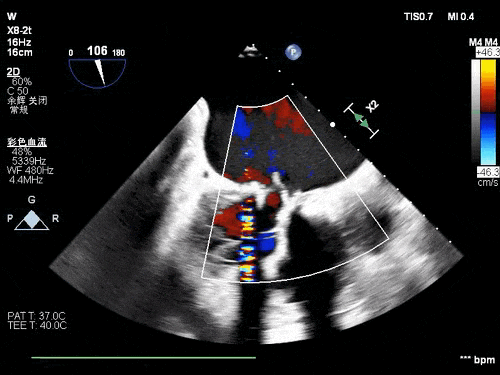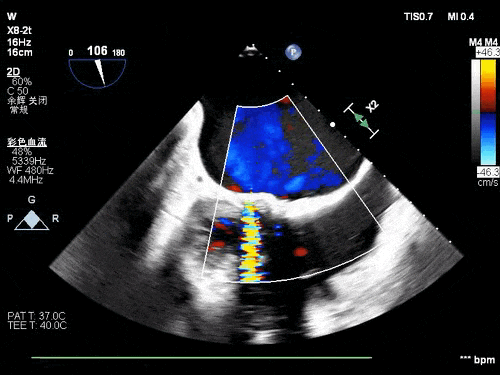
患者77岁老年女性,既往因风心病行二尖瓣生物瓣置换,入院后完善心脏超声等检查示二尖瓣生物瓣衰败并重度反流,PW测二尖前向血流速度Vmax:2.4m/s,PGmax:25mmHg。三尖瓣中度反流,心功能: 左室整体收缩功能尚好(LVEF:60%)。
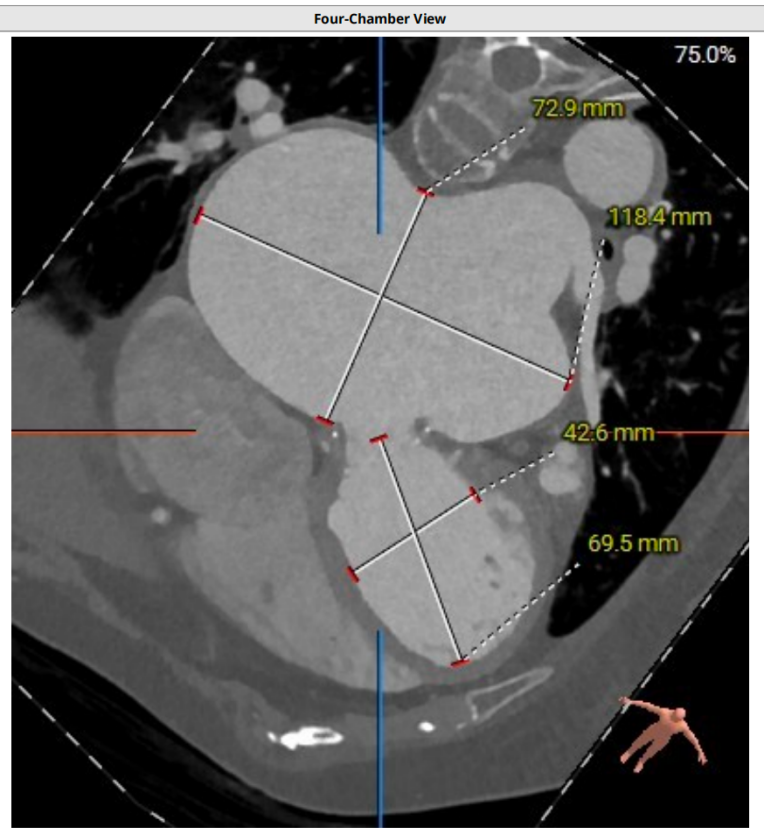
术前CT评估
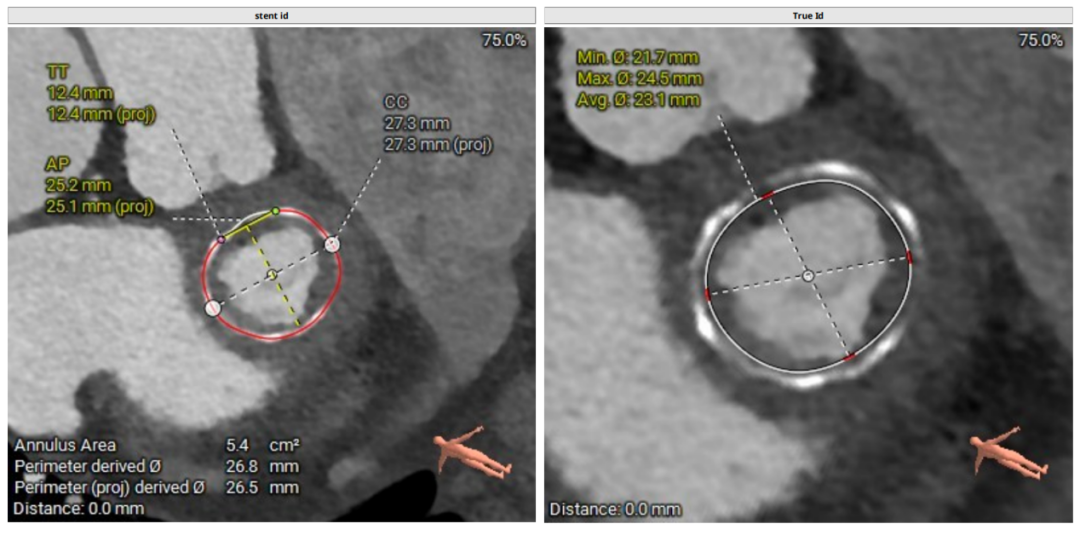
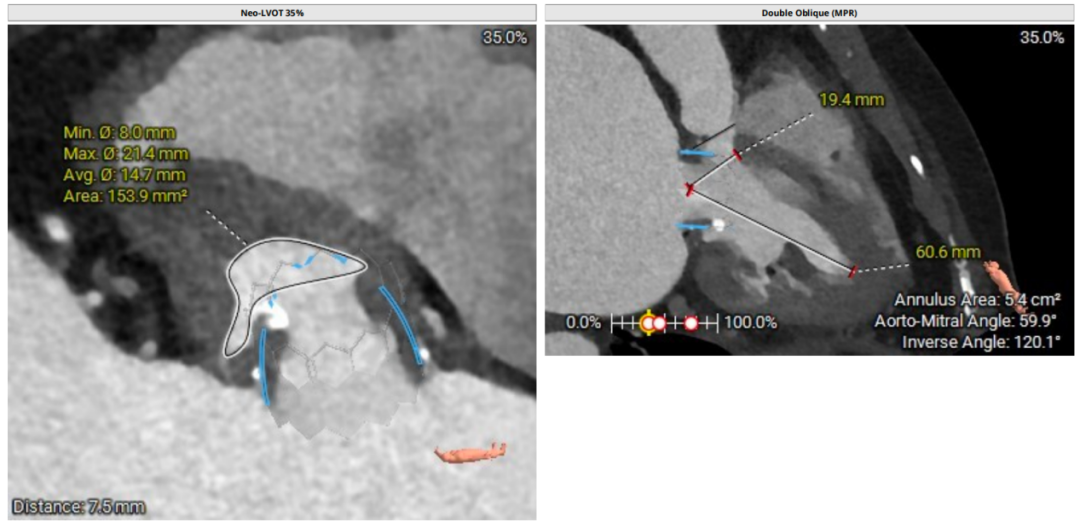
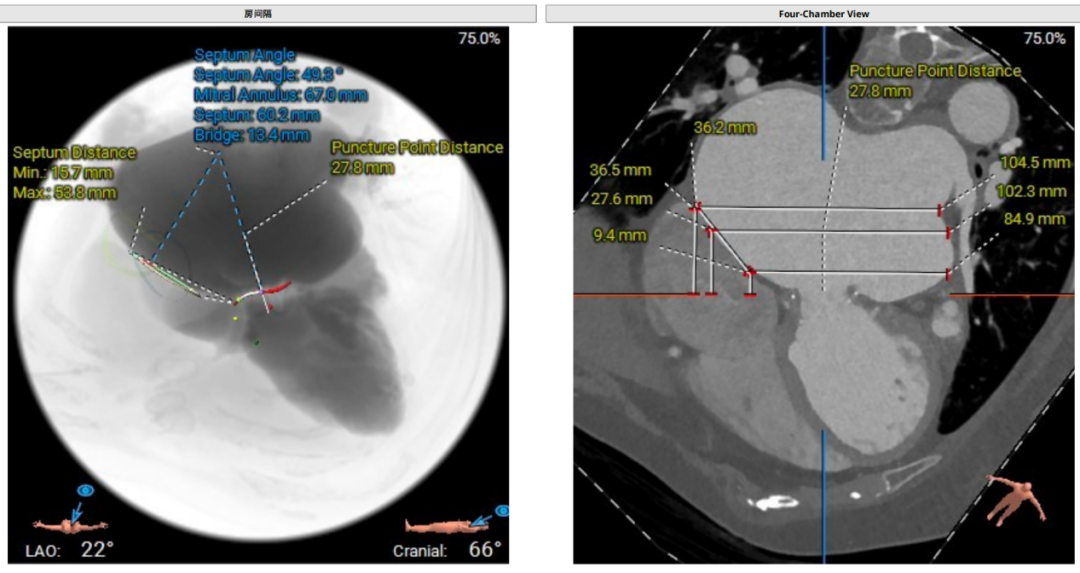
二尖瓣生物瓣支架内径 26.5mm,结合瓣架形态、瓣架高度及手术记录,符合EPIC 27#。瓣中瓣治疗考虑选择25# 介入瓣膜。模拟25# 瓣膜植入,测得NEO-LVOT 面积155.8mm²,术后存在新流出道梗阻风险。左心耳尖端未见血栓。左心房增大73.4*118.7mm,房间隔未见增厚,未见明显钙化,靠后靠下房间隔穿刺点距二尖瓣水平高度27.7mm,房间隔穿刺点高度可。
手术策略
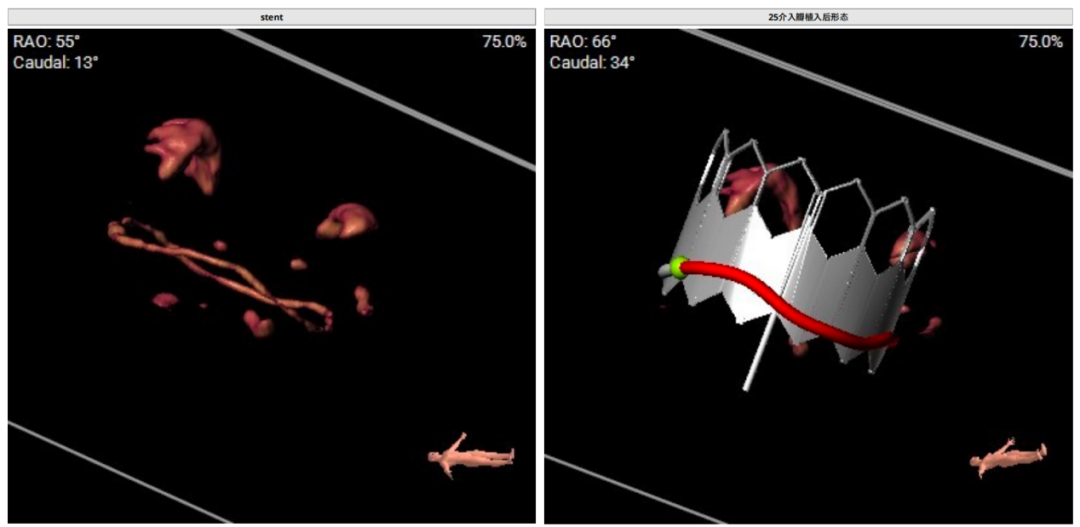
主入路:右侧股静脉,预置血管缝合器。辅助入路:左侧股动脉,用于监测血压、造影及必要时建立轨道。左股静脉置入临时起搏电极;备IABP。术中行二尖瓣球囊扩张进一步评估NEO-LVOT空间,拟植入25# 介入瓣,释放位置为80/20(偏向房侧)。
术前TEE影像
手术过程
1.房间隔穿刺与轨道建立:
在经食道超声心动图(TEE)及X线透视引导下,使用SWARTZ鞘及房间隔穿刺针于卵圆窝后方成功穿刺房间隔。
经房间隔送导丝穿过二尖瓣进入左室(由于外科置换的二尖瓣严重衰败并存在大量反流,造成了左心房显著扩大),无法直接将猪尾导管经导丝送入左心室。遂将260 cm长的超滑导丝经房间隔-左室-主动脉瓣进而送入升主动脉。经左股动脉置入圈套器将该导丝抓捕并拉出体外,建立股静脉-右心房-左心房-左心室-股动脉的轨道。
2.交换猪尾导管入左心室,同步测量左心室压力97/8 mmHg,左心房压力45/24 mmHg。再次交换加硬导丝至左心室。沿导丝送入14×40 mm球囊,扩张房间隔穿刺孔。
3.原生物瓣扩张与风险评估:
经左股动脉送入猪尾导管至左心室。在快速心室起搏下,使用14×40 mm球囊对衰败的二尖瓣生物瓣进行预扩张,同期行左室造影评估,判断新瓣膜植入后发生左室流出道梗阻的风险较低。
4.瓣膜植入:
将25#球囊扩张式瓣膜输送系统沿加硬导丝送至二尖瓣环位置。在TEE及DSA多角度共同确认下,精确定位。在RVP下,快速充盈球囊,将新瓣膜成功释放并固定于原生物瓣环内。即刻TEE及造影评估显示:人工瓣膜位置良好,功能正常,未见瓣周漏,左室流出道通畅。
手术DSA
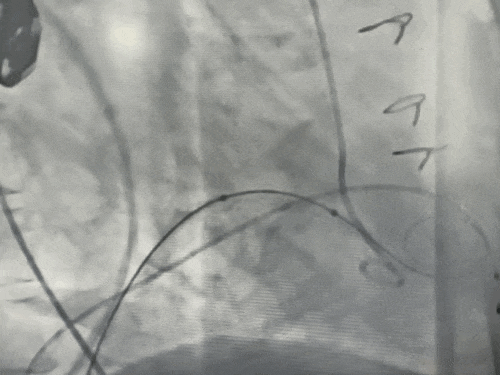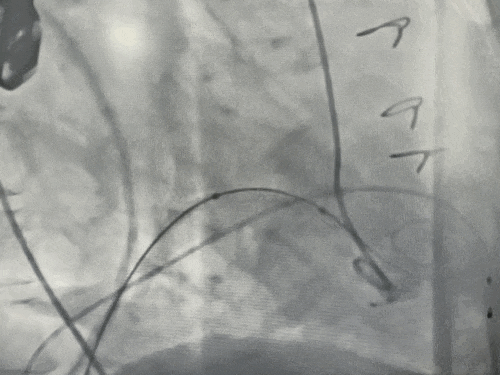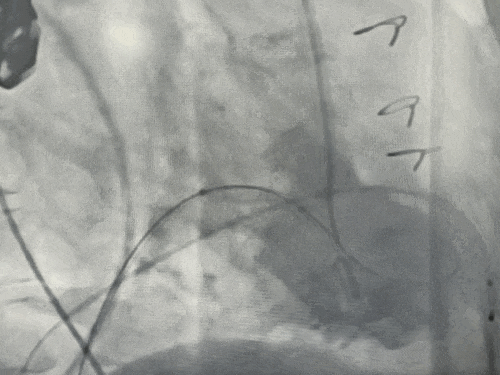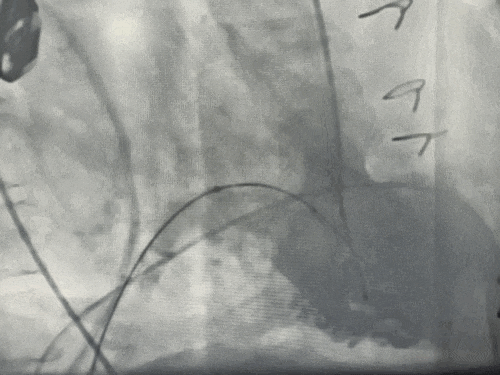
术前二尖瓣大量反流
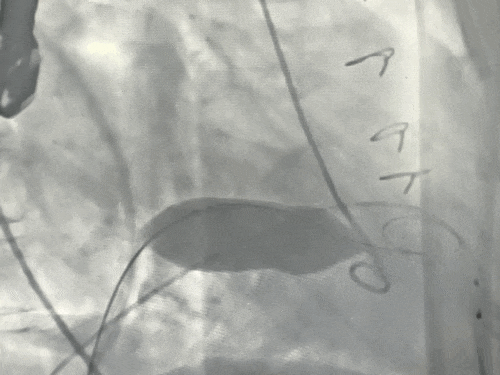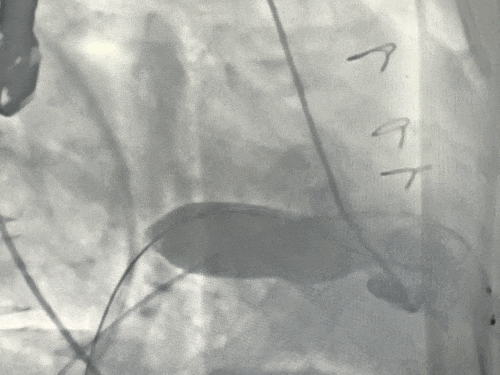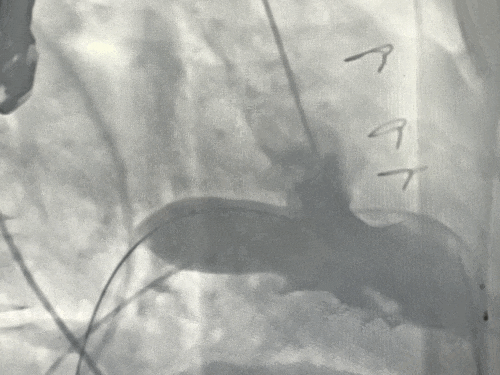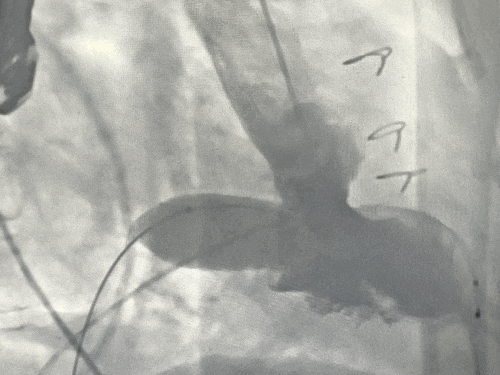
球囊预扩张同时行左室造影评估
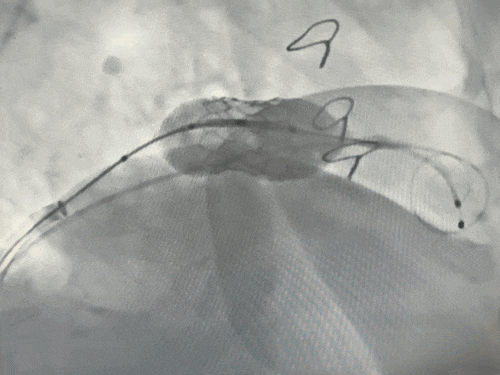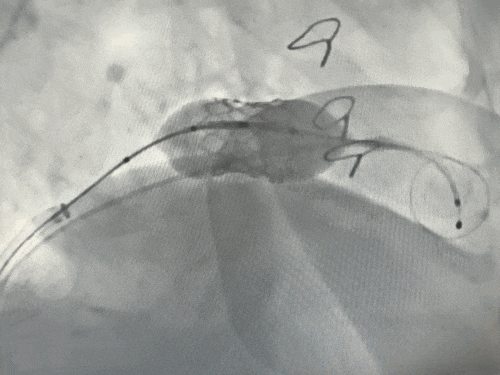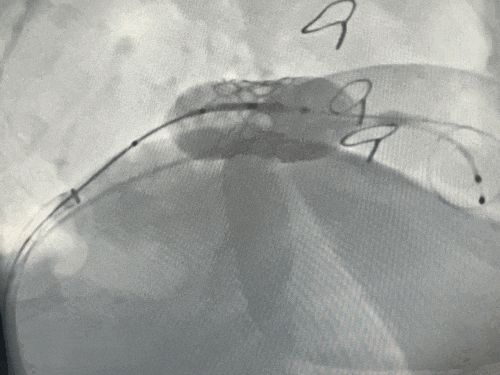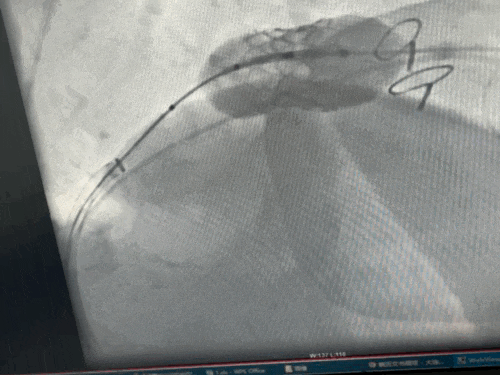
释放瓣膜

术后复查左室造影:二尖瓣反流完全消失,瓣膜功能良好,且成功避免了左室流出道梗阻等严重并发症
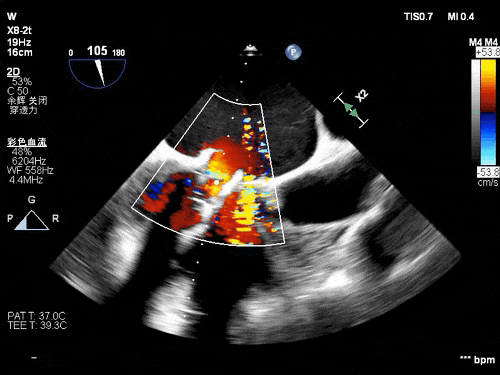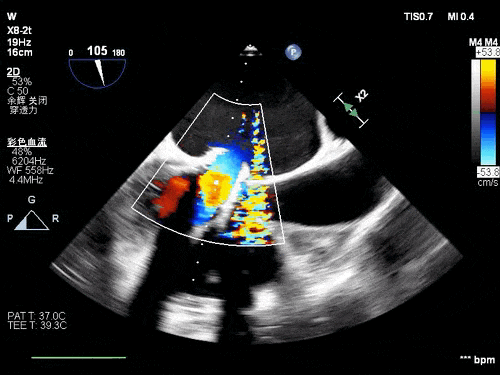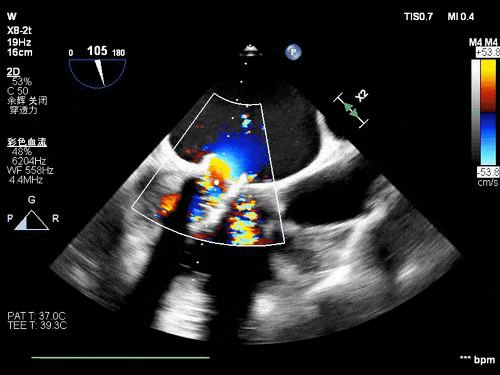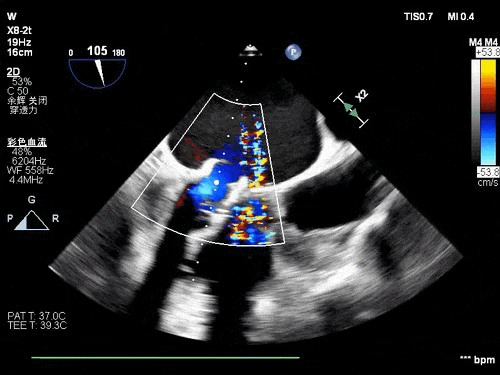
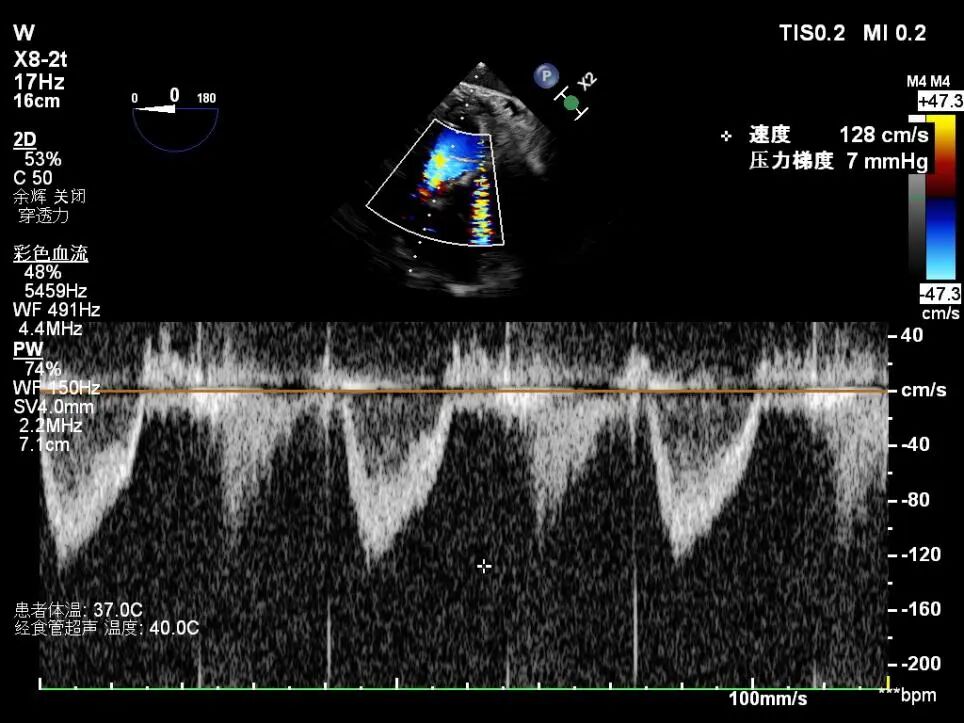
术后TEE图像
瓣膜释放后超声观察无瓣周漏,峰值流速0.76m/s,峰值压差5mmHg,平均压差2mmHg,流出道峰值流速1.28m/s,峰值压差7mmHg。