

在医学知识日新月异的时代,优质学术资源的传播与共享,正是推动临床诊疗水平不断提升的关键力量。严道医声网特别与吉林大学白求恩第二医院心血管内科联袂进行学术共振,依托科室深厚的学科积淀与临床实力,聚焦前沿诊疗理念、经典病例解析、科研动态速递与学科建设经验,定期推送高质量学术内容,助力广大医生同道一同拓宽视野、精进技能。期待您的持续关注!
吉大二院心内科 · 科研速递
第二期
主 编:刘 斌 吉林大学白求恩第二医院
执行主编:宋显晶 吉林大学白求恩第二医院
期刊来源:中华医学杂志

CRRT(连续性肾脏替代治疗)在心脏重症中的应用已从传统的“肾替代”发展为“多器官支持”手段,其核心优势在于血流动力学稳定、持续清除容量与溶质、调控炎症状态。CRRT通过“减负荷+清炎症+稳内环境”,打破“AKI-容量过负荷-低氧-心功能恶化”的死亡螺旋。
流行病学数据显示:ADHF(急性失代偿性心衰)患者中肾功能不全的患病率20%–30%,对其预后有严重不良影响;以eGFR<60ml/min.1.73m2为肾功能不全的诊断标准,急性心力衰竭患者肾功能不全的发生率超过60%。急性冠脉综合征即便入院时无肾功能障碍,27%-35%的患者在住院过程中发生肾功能恶化(Scr增高>0.3mg/dl或增加25%);高龄ADHF患者中肾功能恶化发生率为40.7%,慢性肾功能不全发生率为58.3%。另有研究发现ADHF患者中AKI发生率为25%,糖尿病和高龄为独立预测因子; I型心肾综合征(CRS)在ADHF中发生率为25%–55%,住院时间延长、死亡率升高。
年龄、高血压、糖尿病、血脂异常、吸烟和肥胖是心脏和肾脏共同的危险因素,互相伴发,药物、慢性炎症、肾素-血管紧张素-醛固酮系统(RAAS)激活及血流动力学变化是导致心脏和肾脏共同受损害的因素。2023年AHA首次提出心肾代谢综合征(CKM)的概念,其核心在于代谢异常(如胰岛素抵抗、糖尿病、肥胖)是引起CKM的始动因素,慢性肾脏病是连接代谢与心血管疾病的桥梁,心血管疾病是最终的主要表现和致死原因。心肌缺血、心肌病和心律失常等导致急性心力衰竭的发生发展的常见原因,在治疗心脏疾病过程中会引起的医源性肾脏损害(如利尿剂、ACEI和造影剂等),导致急性肾损害。RAAS(肾素、血管紧张素II、醛固酮)激活导致水钠排泄减少,交感神经系统激活引起血管收缩,肾脏损害,同时会进一步激活RAAS系统;体液信号激活会导致氧化应激及细胞因素分泌增加,腹腔内压力升高,中心静脉压增高及静脉充血导致肾脏压力梯度减低,心排血量下降导致肾脏血流灌注减低,上述情况会最终导致肾脏血管收缩、低灌注、肾功能损害加重、凋亡及坏死、肾小管细胞毒性、降低O2的分布、器官水肿、ANP/BNP抵抗均可引起急性肾损害。

图1,引自:The role of continuous renal replacement therapy in the management of cardiorenal syndrome involving acute myocardial infarction with concomitant pneumonia: case report
CRRT的是连续性肾脏替代治疗(continuous renal replacement therapy,CRRT),是指一组体外血液净化的治疗技术,是所有连续、缓慢清除水分和溶质治疗方式的总称。传统CRRT应持续治疗24h以上,但临床上可根据患者的治疗需求灵活调整治疗时间。近年来CRRT治疗目的不仅仅局限于替代功能受损的肾脏,更扩展到常见危重疾病的急救,成为各种危重病救治中最重要的支持治疗措施之一。
对临床心脏重症患者,把握启动CRRT治疗时机是关键,当出现危及生命的情况如高钾、酸中毒、少尿/无尿;尿毒症器官症状:如心包炎、脑病和高容量状态时,是启动CRRT肾脏替代治疗的“绝对、紧急”适应症。非肾脏替代治疗是启动CRRT治疗的“相对、非紧急”适应症,如容量过负荷患者容量精准管理、血流动力学管理:CVP监测;脓毒症患者免疫功能调节、营养支持、减轻ARDS的炎症和呼酸、MOSD/MOF的容量稳态、CK、肌红蛋白、肿瘤化疗等和严重电解质紊乱如低钠血症、高钙血症等。

图2:CRRT应用的适应症
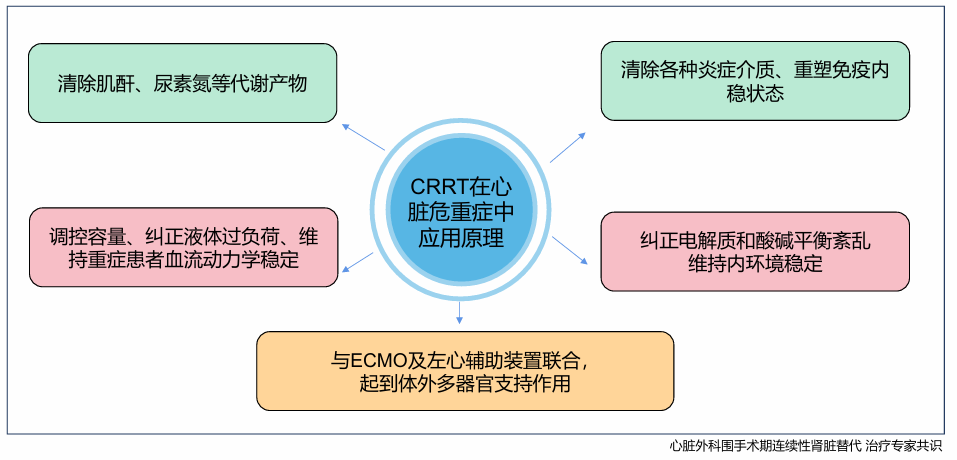
图3.CRRT在心脏重症中应用原理
心脏重症中有效的治疗措施有药物治疗(扩血管药物、利尿剂、正性肌力药物)、循环支持(IABP、ECMO)、CRRT治疗、营养支持(输血、输注白蛋白等)、呼吸支持(无创呼吸机、有创呼吸机)、镇静镇痛等。2019年中华医学杂志《心脏外科围手术期连续性肾脏替代治疗专家共识》对心脏外科围术期CRRT的应用进行了系统的梳理,为心脏重症医生提供了很好的帮助。CRRT在心脏危重症中应用原理包括清除肌酐、尿素氮等代谢产物、调控容量、纠正液体过负荷、维持重症患者血流动力学稳定、清除各种炎症介质、重塑免疫内稳状态、纠正电解质和酸碱平衡紊乱、与ECMO或IABP及左心辅助装置联合起到体外多器官支持作用。CRRT的治疗模式有缓慢连续超滤(SCUF)、连续性静脉-静脉血液滤过(CVVH)、连续性静脉-静脉血液透析滤过(CVVHDF)、连续性静脉-静脉血液透析(CVVHD)、连续性高通量透析(CHFD)、连续性高容量血液滤过(HVHF)、连续性血浆滤过吸附(CPFA),除此之外,CRRT常需联合使用一些其他血液净化技术,例如血浆置换(plasma exchange,PE)、双膜血浆置换(double filtration plasmapheresis,DFPP)、内毒素吸附技术、体外二氧化碳去除技术(extracorporeal CO2 removal,ECCO2R)、体外膜氧合(extracorporeal membrane oxygenation,ECMO)及人工肝技术。
心脏重症的患者在治疗过程中要充分评估CRRT治疗的时机,在充分评估适应症而无禁忌症的前提下即可启动CRRT的治疗,目前针对CRRT在临床中应用无绝对禁忌症,但存在以下情况时应慎用如无法建立合适的血管通路,难以纠正的低血压,恶病质如恶性肿瘤伴全身转移,这些归类为CRRT治疗的相对禁忌症。通过CRRT可以迅速、平稳地滤出机体内过多水分,有效降低心脏前负荷,从而打断“心衰—容量负荷相对多、尿少—心衰”的恶性循环,对心力衰竭起到一定的治疗作用。当容量超负荷,尿量<0.5ml/(h·kg)连续 6h伴/不伴利尿剂抵抗时,即需要启动CRRT的治疗。CRRT可以帮助危重患者维持电解质稳定尤其时K+ 、Na+、 Mg++的稳定,进而稳定心肌细胞膜电活动, 减少心律失常的发生。当血钾>6.0mmol/L且对胰岛素和利尿治疗不敏感时,需要及时启动CRRT治疗。CRRT可以帮助心脏重症患者纠正酸中毒、增加机体对儿茶酚胺的敏感性,有机会减少其用量,有效清除因心排量减少组织灌注不足而产生的乳酸。当出现严重代谢性酸中毒,PH值持续<7.2,剩余碱<-8mmoL/L时需要及时启动CRRT治疗。CRRT可以帮助有效清除代谢产物对心肌的损害,清除炎性介质和心肌抑制因子从而减少其对心脏的负面影响。LCOS(低心排出量综合征)导致肾功能不全利尿剂抵抗时可启动CRRT治疗。
CRRT治疗心脏危重症患者处方开具时,首先要根据CRRT的治疗目的选择治疗模式,如单独液体过负荷应用SCUF模式,AKI时可以应用CVVH和CVVHDF模式,为了清除炎症介质可以选择HVHF、PE、HP和CPFA模式,对于ARDS患者可以联合ECMO+CRRT模式。血管通路的建立可以采用颈内静脉、锁骨下静脉及股静脉通路,同时要求经验丰富的医师穿刺置管,以超声引导下穿刺更为安全可靠。治疗剂量以25~35ml/(kg·h)的剂量对于CSA-AKI患者较为合适,过高或过低的治疗剂量均不会使患者额外获益。抗凝目的是保证体外不凝血,体内不出血,能够充分延长滤器寿命,防治跨膜压过高。局部抗凝包括构橼酸抗凝和肝素-鱼精蛋白抗凝,枸橼酸抗凝为首选;其次有甲磺酸萘莫司他抗凝方案,该药半衰期短,8分钟,抗凝效果好,出血风险小,用法简单,但费用稍贵;全身抗凝:对于存在枸橼酸局部抗凝禁忌证者,可采用肝素、阿加曲班等进行全身抗凝,应用之前要充分评估患者出血风险。
临床中也有CRRT应用可能无效的心衰,如瓣膜狭窄、缩窄性心包炎、大面积心梗、肺动脉高压、肺动脉栓塞、限制型心肌病。CRRT治疗过程中常出现一些并发症,由心脏疾病所致并发症:如严重的低血压(常由于滤过分数过高导致)、心律失常和冠脉缺血;由技术原因导致的并发症如:低血压、肾脏缺血加重、低体温及滤器丧失功能。
CRRT治疗心脏危重症患者需要严密进行各项指标的监测管理与参数调整,包括生命体征监测:应密切监测患者的体温、心率、血压、呼吸、血氧饱和度、中心静脉压,持续心电监护,及时发现和处理各种异常情况并观察疗效。体温监测:由于CRRT过程中患者热量损失大,要注意给患者的保暖。内环境监测:治疗过程中,应定期检测患者内环境状况,PH,乳酸,电解质等,根据检测结果随时调整剂量,以保证患者内环境稳定。记录出入量,调整血流量、透析液流量,记录病情变化等。对抗凝监测,既要监测其有效性,又要监测其安全性,枸橼酸局部抗凝时,要监测滤器后离子钙浓度(0.2-0.4mmol/l),同时也要进行血栓弹力图的监测,以便及时调整抗凝方案;对于肝功能异常者,需要监测天冬氨酸转氨酶(AST)、谷氨酰转肽酶(GGT)和总胆红素(TBI)水平;选择肝素及低分子肝素全身抗凝者,需要监测活化部分凝血活酶时间(APTT)在60~80s,或者ACT:180-200ms。同时监测血小板数量变化,以便及时发现HIT,当血小板数量<50✖109/L时需停止使用肝素。管路管理:保证管路的固定通畅,无脱落、打折、贴壁、漏血等发生;置管口局部敷料应保持清洁、干燥,潮湿、污染时要及时予以换药,以减少感染机会;注意观察局部有无渗血、渗液、红肿等。做好口腔、皮肤等基础护理,动作应轻柔、仔细,防止各种管路的脱落、扭曲;注意牙龈有无出血;保持床单整洁、干燥,使用气垫床,防止皮肤压伤。针对报警情况:及时查找原因,给予积极处理,避免出现不可逆情况被迫停止CRRT或者出现危及生命情况。监测的目的是为了良好的掌握凝血功能变化,尤其对于肝功能不全者更加重要; 最大限度延长滤器寿命,以达到良好的治疗效果;避免在肝功能不全者中出现构橼酸蓄积,以免导致低钙血症发生;及时发现HIT,避免其引发的恶性并发症。
在CRRT的治疗过程中,会存在很多临床问题,操作过程中的风险,如损伤、出血等;与人体不相容的材料导致的炎症反应,对尿量的影响,对于药物清除的影响,增加感染的风险,体外循环引起栓塞、低体温等情况,其他营养问题、红细胞破坏、抗凝并发症、碱中毒和电解质紊乱等,任何一个环节出现问题都会导致CRRT效果减低甚至严重的问题如被迫下机情况。
CRRT对重症患者提供有效的的脏器支持,治疗指正的把控:Focus on “Why”是关键环节, CRRT治疗过程中要进行精细化管理,遵循个体化原则;未来期待AI对CRRT远程监控及更精准的评估及精细化管理提供帮助。
参考文献:
⇅ 向上滑动阅览
