
在第36届长城心脏病学大会暨亚洲心脏大会2025期间,辽宁省人民医院栾波教授围绕“慢性冠状动脉综合征(CCS)患者抗心绞痛药物治疗”这一主题进行了精彩演讲,详细汇总了CCS的定义及机制、治疗策略、抗心绞痛治疗的用药选择等。

CCS定义及机制
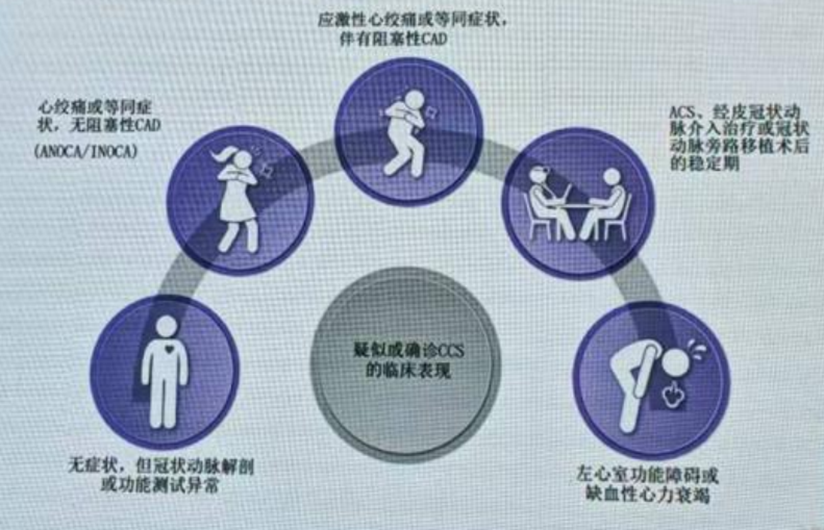
CCS是由与冠状动脉和/或微循环慢性疾病相关的结构和/或功能改变引起的一系列临床表现或综合征。这些改变可引起短暂的、可逆的心肌需求与血供不匹配,导致低灌注(缺血),通常(但不总是)由劳累、情绪激动或其他压力引起,并可能表现为心绞痛、其他胸部不适或呼吸困难,或无症状。
理想的 CCS 慢病管理应实现 “从起点回归起点” 的闭环:使患者能够无症状、高质量的幸福生活,相信通过基层医师能力提升、医疗资源下沉等措施将逐步实现。
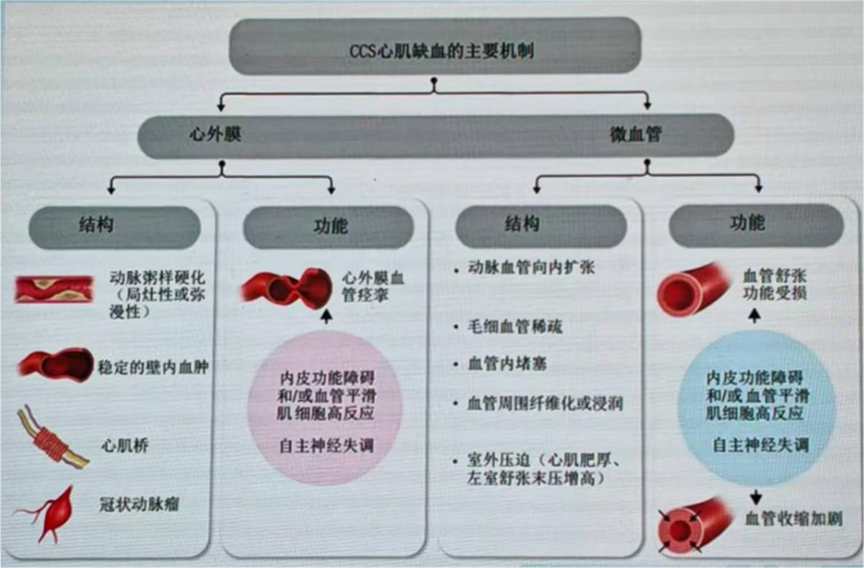
冠脉血管系统包括心外膜血管、心内膜下心肌内血管,这些不同结构和部位的血管各自承担着特定生理功能。冠状动脉主干和微血管的异常均可诱发CCS心肌缺血。支架植入解决了心外膜大血管的狭窄问题,但未能改善微循环功能障碍的问题。要恢复微血管的灌注功能,一方面需要保证充足的血液供应,这正是介入治疗的价值;同时还需改善微循环本身的功能,这方面则需要依靠药物治疗。因此,强调对其进行“全方位管理”的重要性——既要解决大血管梗阻,也要改善微血管功能。
CCS治疗策略
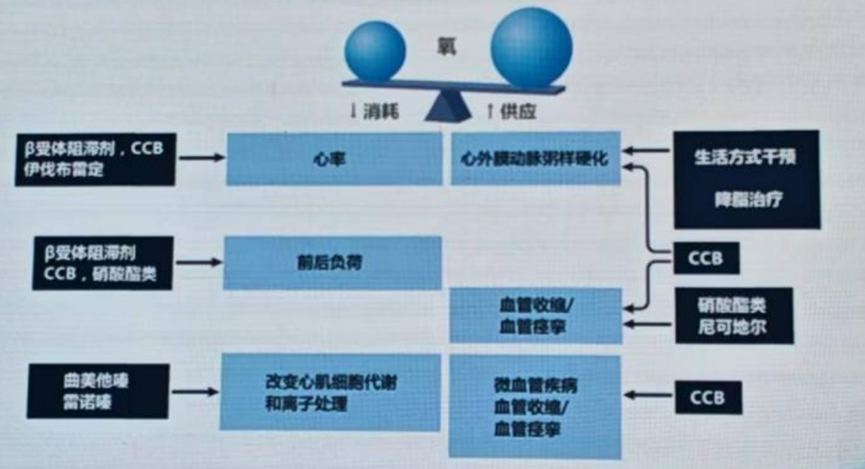
有症状的心绞痛需要治疗,而引起心绞痛的本质是心肌“供血-耗氧” 失衡。因此,抗心绞痛治疗的首要目标是增加缺血区域的氧气供应,减少非缺血区域的氧气消耗。
实现这种平衡主要通过以下三种机制:
增加冠脉或侧支的血流,改善氧气供应,药物包括硝酸酯类和钙通道阻滞剂(CCB);
通过血流动力学干预减少非缺血区域的耗氧量,通过降低血压和心率减轻窃血,药物包括CCB、β受体阻滞剂和伊伐布雷定;
提高心肌细胞的能量利用率,减少氧气消耗并产生更多的ATP,药物包括雷诺嗪和曲美他嗪等。
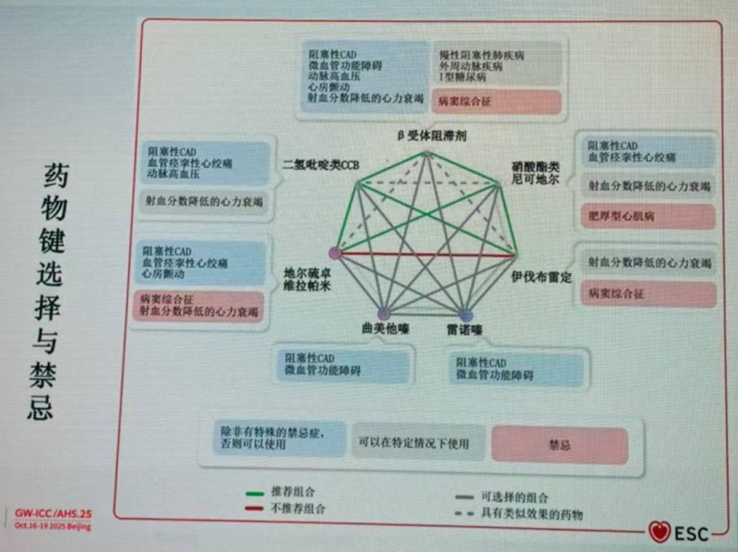
抗心绞痛治疗的用药选择
目前无论是欧洲指南还是国内指南,均强调根据患者个体特点,合并症、既往用药史、药物耐受性等制定强化药物治疗方案。需注意的是,在治疗强度达到一定程度后,医生需掌握“做减法”的重要性。

(一)β受体阻滞剂
作用
1.心肌梗死急性期:缩小心梗面积,减少复发性心肌缺血、再梗死、恶性心律失常,降低急性期病死率(疗效肯定)。
2.CCS(慢性冠状动脉综合征)患者:减少心绞痛发作与不良心血管事件,为初始治疗药物(无禁忌证时),尤其适用于伴高血压、既往心梗史、左心室功能不全者。
3.CCS 合并心衰患者(缺血性心肌病 + 左室收缩功能不全):缓解心绞痛,降低心力衰竭发病率和死亡率。
用药原则
1.药物选择:优先β₁选择性、无内在拟交感活性药物(如美托洛尔、比索洛尔)。
2.剂量调整:
起始:低剂量开始,逐渐加量;
目标:静息心率控制在55 - 60次/分(未合并房颤、房扑等心律失常);
维持:达目标心率后长期使用,选择可24h抗心肌缺血的剂型/给药次数;
调整:根据症状、心率、血压随时调整,撤药/停药需渐进缓慢。
3.联用建议:起始效果不佳时,联用CCB(钙通道阻滞剂)或长效硝酸酯类药物。
禁忌与慎用
绝对禁忌:严重心动过缓、高度房室传导阻滞、窦房结功能紊乱、明显支气管痉挛/支气管哮喘。
相对禁忌:外周血管疾病、严重抑郁。
特殊注意:慢性肺源性心脏病:谨慎使用高度选择性β₁受体阻滞剂。血管痉挛性心绞痛:避免使用,建议用非二氢吡啶类 CCB + 硝酸酯类药物。
(二)硝酸酯类
核心特点与联合用药
关键特性:单独使用会反射性增加交感神经张力,导致心率加快。
联合用药原则:
常与负性心率药物联用(如 β 受体拮抗剂、非二氢吡啶类 CCB);
联用优势:抗心绞痛效果优于单独用药。
长效药二线治疗前提:CCS 患者初始用 β 受体拮抗剂/非二氢吡啶类 CCB 时,存在禁忌证、耐受性差或症状控制不佳。
分类


禁忌与慎用
1.绝对禁用情况:
明显低血压(收缩压≤90 mmHg);
心动过速(心率>100 次/分);
近期用磷酸二酯酶抑制剂(24h内用西地那非/伐地那非,48h内用他达拉非);
严重主动脉瓣狭窄、梗阻性肥厚型心肌病引起的心绞痛。
2.慎用情况:下壁伴右室心肌梗死患者。
3.其他注意:无心绞痛患者,避免常规应用硝酸酯类药物。
(三)钙通道阻滞剂
作用
1.作用机制:通过改善冠状动脉血流、减少心肌耗氧量,缓解心绞痛。
2.关键定位:
一线药物:变异性心绞痛、以冠状动脉痉挛为主的心绞痛;
次选药物:持续性心肌缺血治疗;
联用优势:β 受体拮抗剂+长效 CCB 联用,抗心绞痛效果优于单药,且 β 受体拮抗剂可减轻二氢吡啶类 CCB 引起的反射性心动过速。
不同类型 CCB 的适用与禁忌
二氢吡啶类 CCB(如氨氯地平、非洛地平)
作用特点:
NSTEMI患者:持续/反复缺血发作,且存在 β 受体拮抗剂禁忌证时,作为初始治疗(除外禁忌情况);
合并心衰的稳定型心绞痛:需用长效 CCB 时,优先选择氨氯地平或非洛地平;
合并高血压的冠心病:可作为初始治疗药物;
β 受体拮抗剂不耐受者:推荐氨氯地平缓解心衰患者心绞痛症状。
禁用/慎用:
禁用:严重左心室功能障碍、心源性休克、PR间期 > 0.24s、二/三度房室传导阻滞(未置起搏器);
不推荐:短效二氢吡啶类 CCB。
非二氢吡啶类 CCB(如地尔硫䓬、维拉帕米)
作用特点:
替代治疗:β 受体拮抗剂禁忌者,可作为替代药物;
伴心律失常的心绞痛:因能减慢房室传导,常用于伴心房颤动/心房扑动的患者。
禁用/慎用:
禁用:严重心动过缓、高度房室传导阻滞、病态窦房结综合征;
联用警惕:与 β 受体拮抗剂联用会加重传导阻滞、减弱心肌收缩力,老年人、已有心动过缓或左室功能不良者避免联用。
特殊人群与用药注意
急性心肌梗死:CCB 不作为一线用药。
合并症用药选择:
合并心衰:仅可选长效二氢吡啶类(氨氯地平、非洛地平);
合并高血压:优先长效 CCB 作为初始治疗;
合并房颤/房扑:优先非二氢吡啶类(地尔硫䓬、维拉帕米)。
(四)其他药物
尼可地尔可扩张冠脉血管,长期使用可稳定冠脉斑块,亦可用于治疗微血管性心绞痛。
伊伐布雷定能延长心脏舒张期,改善冠脉灌注、降低心肌耗氧,对心肌收缩力和血压无影响。
曲美他嗪能改善心肌对缺血的耐受性,从而缓解心绞痛,可与β受体阻滞剂等抗心肌缺血药物联用。
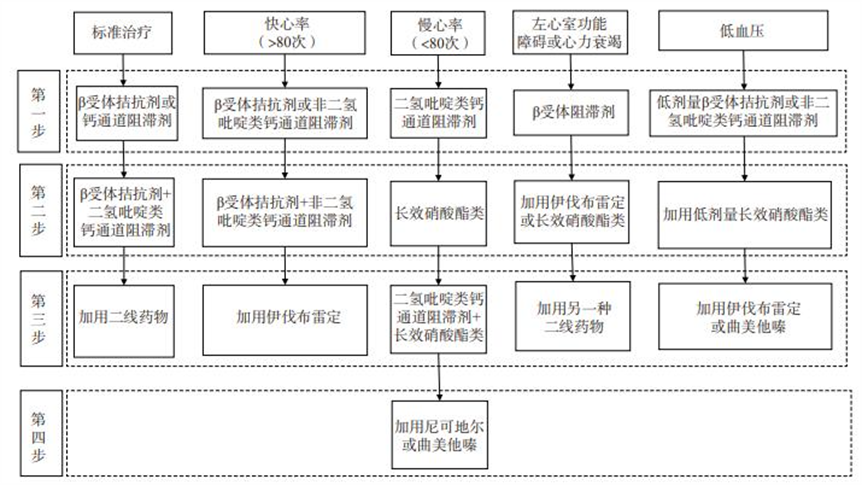
冠心病患者长期心肌缺血药物选择路径
注:二线药物包括长效硝酸酯类、尼可地尔、雷诺嗪、伊伐布雷定或曲美他嗪
总结
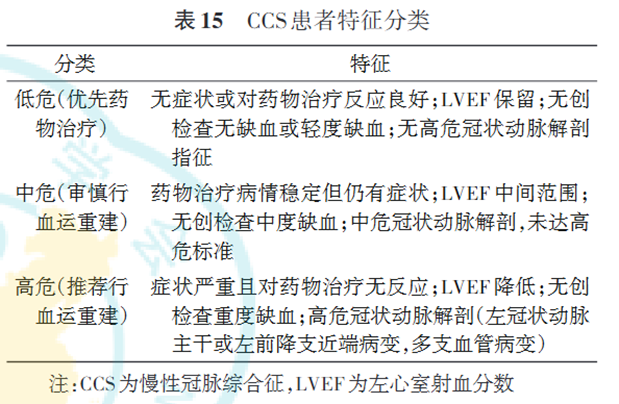
低危 CCS 患者应优先考虑最佳药物治疗,无特殊情况不考虑血运重建。
高危患者推荐行血运重建。
中危患者介于 2 个明确定义之间,其典型特征是有症状但不严重,中等危险度解剖学特征或功能风险特征。这类患者当最佳药物治疗效果不佳时,可通过血流储备分数(FFR)与血管内超声(IVUS)等来指导血运重建策略。
转自:GW-ICC