韩志华2007年德国进修日记(十)
2017-07-06 09:27
2007-06-09 星期五 晴
病例1: 对角支小血管长弥漫病变,钙化病变
导引导管深置(Deep seating), 支架强行突破,不行。
球囊预扩后支架强行进入。这种病变要当心,因为是小血管长病变,支架术后再狭窄率(ISR)高,不要追求完美。
个人小结
· 导丝不能走远,球囊进入后,导丝继续前行。这是Dr. Yu的风格。且近端放支架后,再远端支架。
· 对角支病变:右斜+头位。有时LAD内进一导丝增加支撑力(前面已多次介绍,锚技术)。
病例2:(Dr. Onlow)胸痛待查
胸痛待查,CAG示:冠脉血流缓慢,无狭窄。
左心室造影后,主动脉根部造影:无主动脉夹层
个人小结
· 从此病例中体会到:CAG、左心室造影后,不要忘记主动脉根部造影,排除主A夹层。
· 注意这种简单胸痛患者心导管检查思路。不能大意。
2007-06-10 星期六 晴
一名来自中国的医生成为德国心脏病医生的奋斗历程
1993年余江涛老师来到德国,是公派自费名义出国的。他来到德国弗莱堡大学攻读博士学位。刚来的第一天,导师就跟他说了很多分子生物学的内容,要他做。那时候分子生物学真得没有什么教材,也没有几个人懂。当然余老师也不懂。导师先交给他一大摞电镜照片让他洗。还好,余老师在国内读武忠弼教授的硕士研究生时对病理很了解,曾洗过黑白照片。结果他完成的很好,余老师说,这大概是教授让他在暗室适应时差吧,这导师真会体贴。
他的导师认为他德语水平不行,专业德语当然很难,又是分子生物学,其难度可想而知。国内学的德语仅起5%的作用。导师要求他到语言班学习德语。当然,这是在工作八小时之外,自己安排时间。他去报名时,预先测试,决定读何种等级。老师给了他一张试卷。结果是他全做对了,老师说,你回去吧,不必来学习了。但导师说,你这是普通德语,不是专业德语,你还需要学习专业德语。这样余老师就请了一个专业德语老师,一对一学习了一个月,每小时60马克(约30欧元)。过关了。余老师做的是HIV病毒耐药性课题,要求非常严格。结果他用了两年时间,拿到了博士学位。导师就留下了他,在实验室里。在这期间,海德堡大学有个课题,有关骨骼肌线粒体问题。他的导师问他是否愿意,余老师答应了。他完成课题后,要到海德堡大学去做学术报告,用德语,可以想象当时的情景,他完全征服了在做的教授们。那个海德堡大学的教授对他非常满意。在这个时候,莱比锡大学全球招聘心脏中心主任,结果是海德堡大学的那个教授成功应聘。这时,机会来了,他问余老师:“你愿不愿意跟我一起去莱比锡大学,为我创立分子生物学试验室?”余老师说:“创建分子生物学试验室可以,但我有一个条件,我的梦想是当一名临床医生,我帮你创立分子学试验室后,你得让我做临床”。教授答应了。一年后,余老师代表莱比锡大学创立的试验室所写论文在德国年会上发表演讲,发表在JAMA杂志上。他终于有机会了去临床了,一年后,他把试验室的工作交给了他的同事,开始了临床医生魔鬼式的训练。
导师说:你来临床,把中国学的东西全忘掉,从头开始学起。余老师当然同意,反正从头开始学,他已不知道有多少事情是从头开始了。来到德国,所有的事情都从头开始,做实验,学习德语,学习分子生物学,做报告等。
头三个月必须学会抽血,每天早上6:30准时在病房抽血,一直坚持了3个月,导师后来问护士,“Yu做得如何?”护士回答:“这个人表现很好,每天准时来,工作认真。”
抽血一关过去了,到超声室去学心脏超声,必须单独操作超声500例,食道超声100例,才允许进临床。他做到了!
到临床后,必须书写1000份病历,才能进临床,他完成了。(要知道我们仁济西院心内科全年入院的病人为900例左右。等于说,余江涛老师一人完成了我们整个病房全年的入院病历书写。)
在进ICU之前,他又去麻醉科练习气管插管,静脉穿刺技术。麻醉科主任说过关后,才能进入ICU。他去了ICU,主管ICU。
2007-06-11 星期一 多云
病例1: 前降支/对角支分叉病变
前降支/第一对角支(LAD/D1)分叉病变,双导丝分别至(LAD/D1),首先LAD植入一支架, 覆盖(cross over)第一对角支开口,然后做 Kissing balloon(球囊对吻技术),交换导丝时,先将LAD 中的导丝抽出进入对角支(D1),这样比较方便,因为进入第一对角支时,要穿过支架网眼,有根导丝在对角支中,作标记,再进一导丝较易,等LAD中的导丝进入对角支后,再将对角支原来的导丝撤出交换至LAD中。
· 个人小结:球囊对吻技术(kissing balloon technique)交换导丝的技巧。(具体参见马长生主编心脏介入病学)
病例2: VB桥血管的处理策略
CABG术后,第一对角支桥血管近段85%狭窄(下图)
处理策略:血栓保护装置:Triactive System Pro-guard
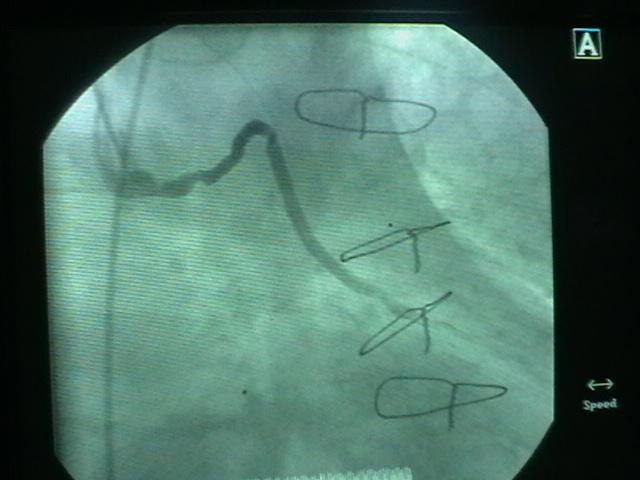
上: 箭头所示为病变 右: 箭头所示为球囊进入桥血管,导丝球囊张开(有一小黑点为标记),这时造影血流已阻断
这种病例以前余老师已做了很多了。
此病例因近端病变重,进入球囊导丝困难,怎么办?
此病例比较有趣,总结操作步骤如下:
先进入一普通软导丝至桥血管远端,作为引导,然后再进入球囊导丝-----撤出软导丝-----进Yukon DES支架----支架定位(或靠近病变)----球囊导丝到达目标,
即对角支吻合口之前----导丝球囊张开-----确定支架定位准确-----快速扩张支架(14Bbar,20sec)----撤出支架球囊----快速进入抽吸导管----以1cm/sec速度回撤抽吸导管,抽栓---- 抽栓完毕----导丝球囊放气(快速)----撤出导丝球囊----作造影。
个人小结:
· 球囊导丝中有一小导丝保护,用前注意拉出
· 充气放气装置(Depress)中亦有一小导丝(pull 标记)拉出,将球囊导丝插入充气。
· Align arrow 对齐箭头
· 旋转depress volume control cap 使导丝球囊充气,球囊张开后要完全阻断血流。本病例转到“4”(即导丝球囊张开后直径达4mm)
· 注入造影剂contrast column demonstrating vessel occlusion
· Rotate knob, deployment of the wire seal.( 封住导丝球囊,不让气跑出,使导丝球囊持续张开)
· 放气时:insertion of wire into the deflation tool in ShieldWireTM Inflator volume control cap.

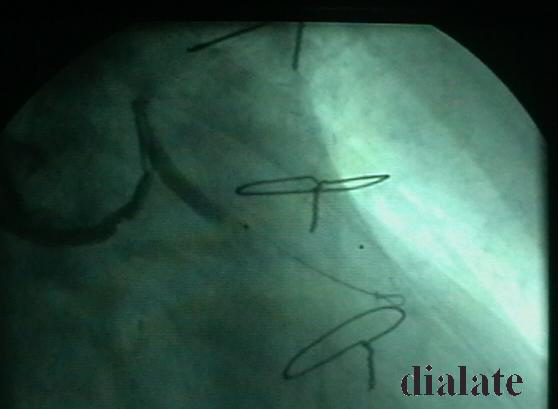
图示为球囊导丝之球囊(张开时,内充CO2)

图示为:Triactive System Pro-guard血栓保护装置的充气放气装置(Depree),旋转把手上标的刻度为导丝球囊张开的直径大小
病例 3:RCA 远段CTO病变
RCA开口向上。
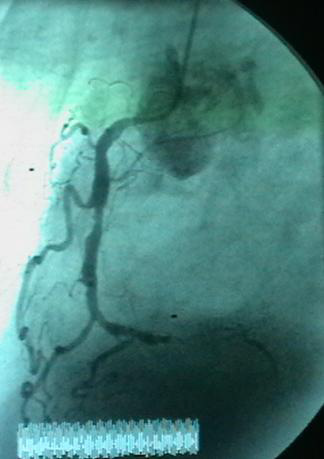
(RCA远端CTO)
手术步骤:AL2 GC---AL1 GC-----中等硬度导丝-----在微导管支撑下-----导丝通过病变----1.5mm 球囊预扩-----远段植入Yukon DES 2.5mm×24mm, 中段植入Yukon DES3.8mm×18mm DES (14bar, 20sec)。
小插曲:
进一个支架阻力并不大,但进入第二个支架时阻力很大,甚至将导引导管 (GC)弹出,(因为GC已经顶在后壁上,固定很好,第一个支架进入时GC提 供了良好的支持,纹丝不动)余老师断定:支架本身出问题,结果拉出来果然支 架远端起了毛刺(有两三根钢丝断开),只有对导管理解深的人才会做出这种判断。(我还以为他撤出支架,要预扩病变)。
个人小结
(此病例成功主要在于前两点)
· AL1-GC 支持良好,占了50%。但AL1-GC费了很大周折,靠不上去,几次进入左室,拉出,下压,使导管头上翘,旋转。当然有时借助导丝引导一下。
· 微导管(德国导管室称支持导管,support catheter)提供了良好支持. 又占了50。
· 此病例没用硬导丝就通过病变,足以说明导管支持足够好。
· 经微导管注入造影剂时,先回抽几次,有回血,说明是真腔(true lumen), 再注入造影剂。远端血管显影,说明真腔。
2007-06-12 星期二 多云
病例1:心肌活检
此病人5个月前作过心肌活检,当时查出是病毒心肌炎,经过治疗后,今复查。右股V穿刺----8F 右冠GC----进右室。
个人小结:
· 选择投射体位AP位+左侧90°
· Dr. Yu 在AP位: 3-4:00点处活检。与Dr. Lauer稍有不同。
· 为何每次活检完都必须冲洗钳子?因为冲洗掉碎屑,避免肺栓塞。这很重要!
· 5个月之内连续两次做心肌活检,在中国心导管室几乎不可能做到的。
病例2:CABG 术后,股A人造血管术后。
此病例CABG 术(左内乳动脉LIMA-LAD)后,双侧股A有人造血管。
个人小结
· 穿刺要求:当然不能穿股A,需要桡动脉穿刺。
· 桡A途径,左侧还是右侧?
左侧桡A。因为有LIMA桥,穿右侧无法到左内乳动脉(LIMA)。
· 此病人左侧桡A难以穿刺,改穿左肱A。
· 肱A保留导丝技术比较容易。
· 肱A压迫止血同桡A,压迫10min后,用压力绷带包扎。
病例3:对角支开口病变

右斜+头位 支架定位
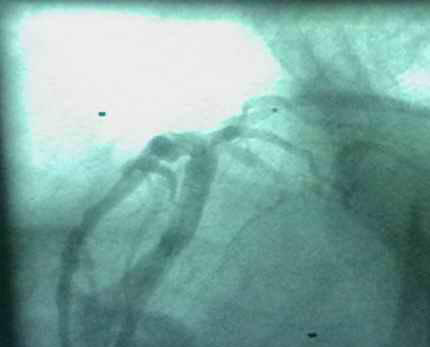
蜘蛛位支架定位
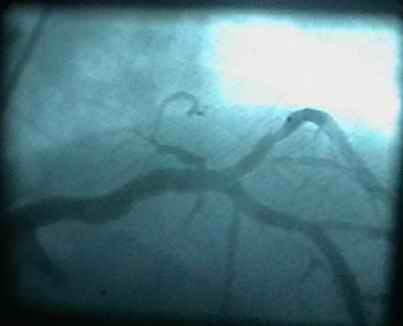
支架植入术后
看对角支病变采用蜘蛛位(Spide位)、右斜+头位
TAXCOR 2.5×13mm DES植入。此病例入选TAX.DE 研究
采用双导丝分别到LAD/第一对角支,因为LAD粗大,以防万一。
个人小结
· 注意点:植入支架时用ZOOM放大技术、FOCUS聚焦技术。
· 此病例注意一点:定位时支架近端标记(mark)在LAD内1mm(如图所示),mark位于LAD管腔中央。支架移动定位时,在造影下定位。
· 当然中间支也用这个体位。
病例4:做不做手术要尊重病人选择
病人来到导管室后,不想做介入了,让病人签字,回去。
感想: 德国是世界上病人依从性最好的国家,但并不是说每个病人都听医生的话,有极个别的病人可能有自已的想法。当然在国内很多病人自已主意很大,不采纳医生的建议。
病例5:RCA CTO不能完全解释心衰
心衰患者常规做心导管检查,
CAG:RCA 近段 完全闭塞病变(CTO),左冠尚可,
左心室造影:心室弥漫运动障碍,EF22%。
右心导管:肺动脉压(PA)升高,肺毛嵌压(PCW)升高,(MP导管简易法做,
不用鞘,但用鞘内芯扩张股V)。抽血演常规查氧饱和度:肺动脉(PA),右房(RA),股A。看有无分流。
诊断思路:
1.RCA CTO病变不能完全解释心衰,是否有心肌炎、扩张性心肌病,此病人有心肌活检的指征,作心脏MRI,确定炎症部位后做心肌活检。
2.RCA CTO病变为何不干预?
因为此病人主要是心衰,做CTO对改善症状获益不大。
有关造影剂过敏的问题处理,造影剂过敏能否做介入?
· 造影剂过敏不是作介入绝对反指征
· 造影剂过敏做心导管检查处理:给予三联治疗:激素,抗组胺受体(H1受体、H2受体)阻断剂扑尔敏与雷尼替丁。术前注射。
这一点可能与国内医院有所不同,有的医生可能担心造影剂会造成过敏性休克,放弃心导管检查。在他们的导管室,我曾经见过一例既往有造影剂过敏休克史病人,需要做介入时抗过敏后再做)
病例6:对角支开口病变,支架内再狭窄(ISR)。
明天做药物涂层球囊(drug coated balloon)研究。
病例7:
RCA 近段 CTO, LCX中段 90%狭窄,发出侧支到RCA,LAD(-), EF 70%处理思路及策略:
1. 做PCI or Bypass?
做PCI. 因为此病人两支病变,心功能还可以。
2. PCI做什么?
处理LCX。因为LCX易处理,且有侧支到RCA。
AL2-GC进入左冠费了很大周折,亦多次入左室。
植入内皮祖细胞支架(Bio-engineered Genous stent)3.0×15mm 。
术后氯吡格雷用4周,同一般裸金属支架(BMS)。