健心知著
2024.11.20
第423期

老年HFpEF患者冠脉微血管功能障碍可能涉及的其他因素

刘健、柏庚、彭欣
北京大学人民医院
健心荐语
冠状动脉微血管功能障碍(CMD)与许多心脏疾病有关,包括射血分数保留的心力衰竭 (HFpEF),其不仅作为HFpEF的一种亚型,而且还与HFpEF的预后相关。对CMD的检测依赖于侵入性CMD检测或无创CMD的检测(电子发射断层扫描或心脏磁共振),但无论是侵入性还是无创的CMD检测均施行困难或应用标准不明确,因此需要探寻CMD可能参与HFpEF进展和预后的其他因素。该研究旨在确定能够反映CMD并预测HFpEF进展和预后的其他指标,于2024年10月发表于Journal of Clinical Medicine杂志。
研究方法
该研究招募了PURSUITHFpEF 登记处2016年6月–2020年2月因急性失代偿性HF住院的607名患者,并从该处获得了预后数据。PURSUIT HFpEF 研究是日本大阪地区采用前瞻性、多中心、观察性设计研究,包括因 HFpEF 住院患者的人口统计学、临床和结果数据。排除标准包括瓣膜病、冠状动脉疾病 (CAD) 病史以及没有经胸超声心动图(TTE)检测到的左心室质量指数 (LVMI) 和舒张功能 (E/e') 数据的患者。主要终点为全因死亡率。考虑到CMD的结构和功能机制,该文重点研究了左心室 (LV) 肥大 (LVH) 和冠状动脉灌注压 (舒张压[dBP])与LV 舒张功能和 HFpEF 预后的关系。此外,该研究使用了一个评估HFpEF预后的新型超声心动图参数来评估左室舒张功能:左心室舒张弹性 (Ed) 与动脉弹性 (Ea) 的比值,即左心室充盈压与左心室收缩末期血压的相对比值。
研究结果
表1比较了全部患者和全因死亡患者中患有LVH或不患有LVH患者的临床和实验室特征以及药物治疗。在全部患者的比较中,两组年龄和dBP无差异,但体质指数 (BMI)、收缩压 (sBP)、女性性别、高血压、血脂异常和心房颤动(AF)的发生率两组有显著差异。在全因死亡患者中,两组dBP、BMI 和女性性别及AF的发生率存在显著差异。超声心动图参数方面,LVH患者的左心房容积指数(LAVI)、LV容积指数、LVMI和E/e'值明显高于无LVH患者(表2)。在全因死亡病例中,两组LVH患者的 LAVI、LVMI 和 E/e’值也存在显著差异。
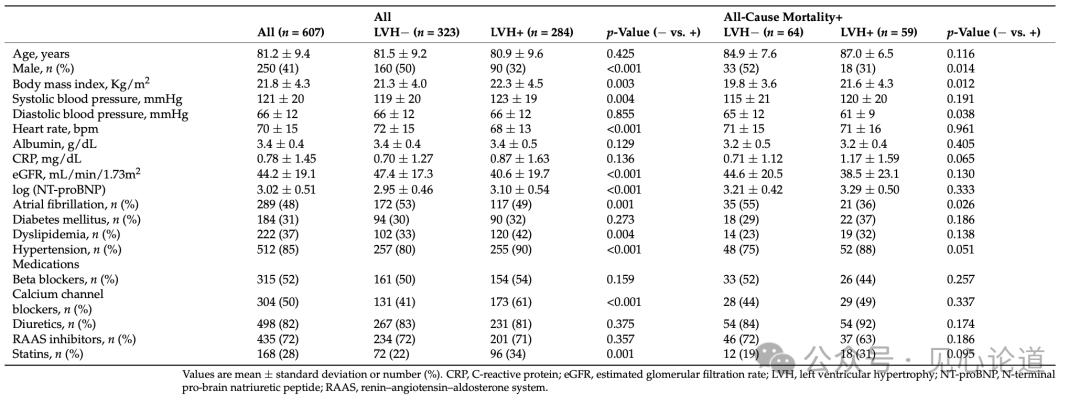
表1:所有患者中患有LVH和不患有LVH患者以及全因死亡率患者出院前特征的差异
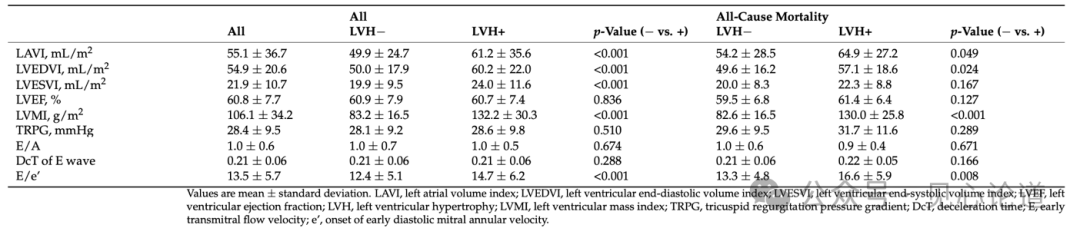
表2:所有患者中患有和不患有LVH的患者以及全因死亡的患者出院前超声心动图数据的差异
接下来,该研究比较了低dBP患者与高dBP患者临床和实验室特征。在不患有LVH的患者中,低dBP患者与高dBP患者在年龄、男性性别或AF发生率方面均无显著差异。然而,在患有LVH患者中,低dBP患者与高dBP患者在年龄、男性性别和AF发生率方面存在显著差异,这与C反应蛋白(CRP)水平和估计肾小球滤过率(eGFR)水平在C反应蛋白(CRP)和估计肾小球滤过率(eGFR)水平方面存在显著差异有关(表3)。超声心动图方面,无论是将患者根据是否全因死亡分组或者根据dBP的高低分组,均观察到合并LVH以及低dBP与Ed/Ea值更高相关。(表4)
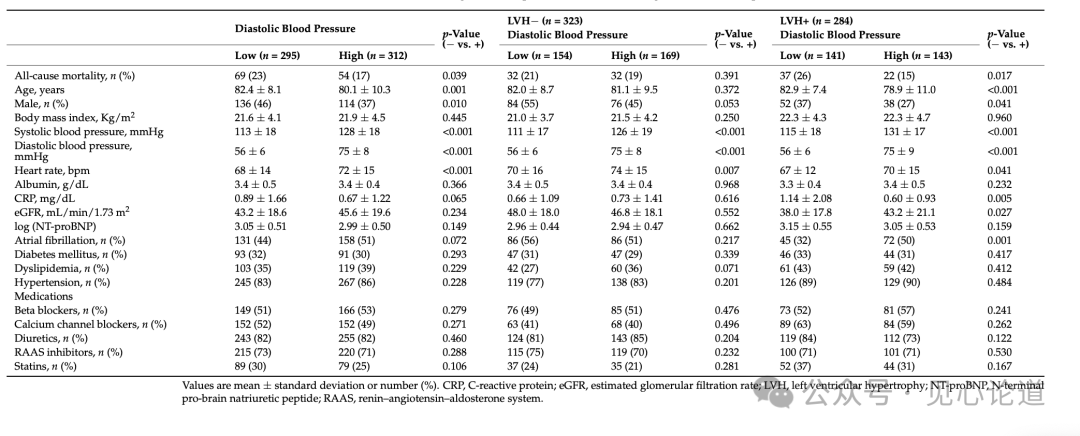
表3:患有和不患有LVH的患者中舒张压低和高患者的出院前特征差异

表4:有无全因死亡患者、有无LVH患者出院前 Ed/Ea的差异
最后,该研究进行全因死亡的预后分析,在平均660天的随访期内,全因死亡的人数为123人(20%,男性/女性:51/72)(表1)。在K-M生存曲线分析中(对数秩检验,p = 0.016),dBP是LVH患者的全因死亡率的重要因素,但在无 LVH 患者中则不是(图1)。在单变量 Cox风险分析中,年龄、白蛋白、NTproBNP 和Ed/Ea水平是无 LVH 患者的显著预后因素。在这些患者的多变量Cox风险分析中,这四个因素也与预后显著相关(表5A)。
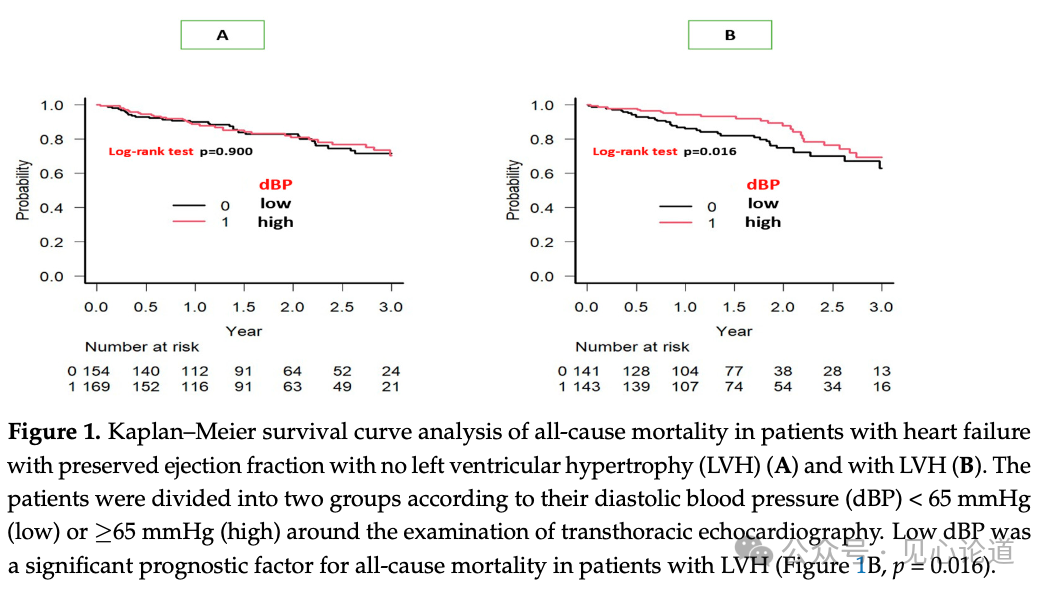
图1:无LVH(A)和有LVH(B)的心力衰竭患者全因死亡的 K-M生存曲线分析
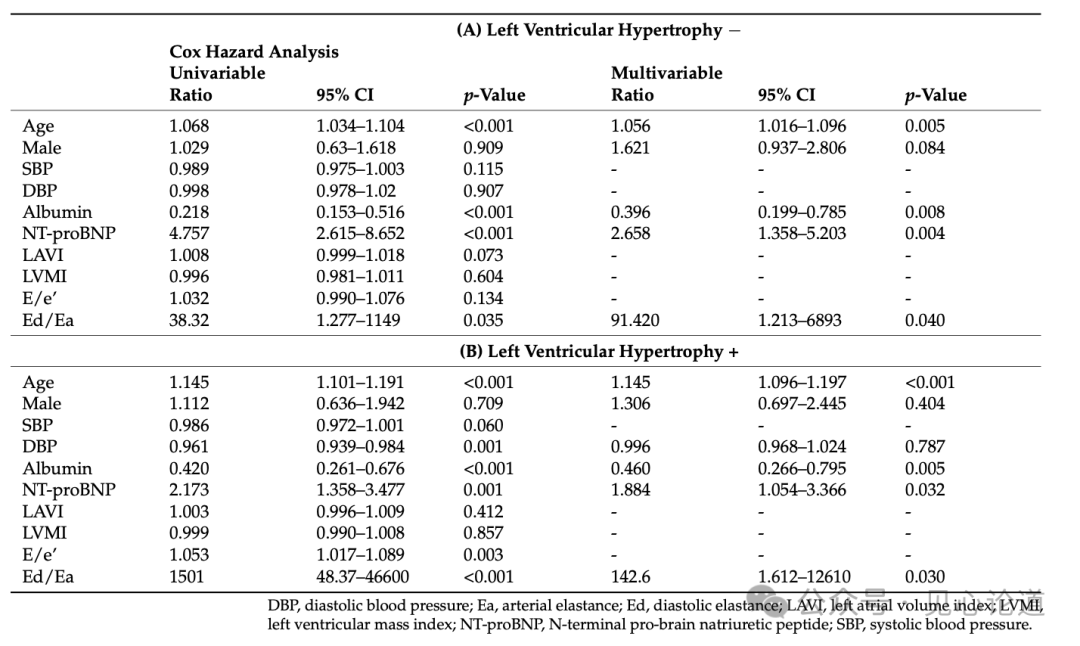
图4:冠状动脉微血管阻力与16:0神经酰胺(A)和16:0/24:0神经酰胺比值(B)的亚组分析
结 论
在伴有LVH和低dBP的HFpEF患者中,与高dBP患者相比,综合舒张功能严重下降,预后较差,且与NT-proBNP水平无关。无CAD病史的老年HFpEF患者LVH和dBP是临床重要因素,可能与CMD有关。
讨论
该研究尝试在HFpEF患者中寻找能够反映CMD的其他因素,发现左心室肥厚和低dBP与较差的舒张功能和预后相关。然而,该研究仅针对全因死亡而非心源性死亡,而且HFpEF的亚型较多,除了本研究所关注的高血压相关HFpEF,还有心肌病相关、代谢病相关等诸多类型的HFpEF,不同类型的HFpEF的dBP和左心室肥厚程度均不同,以上均限制了该研究的在临床上的应用。