
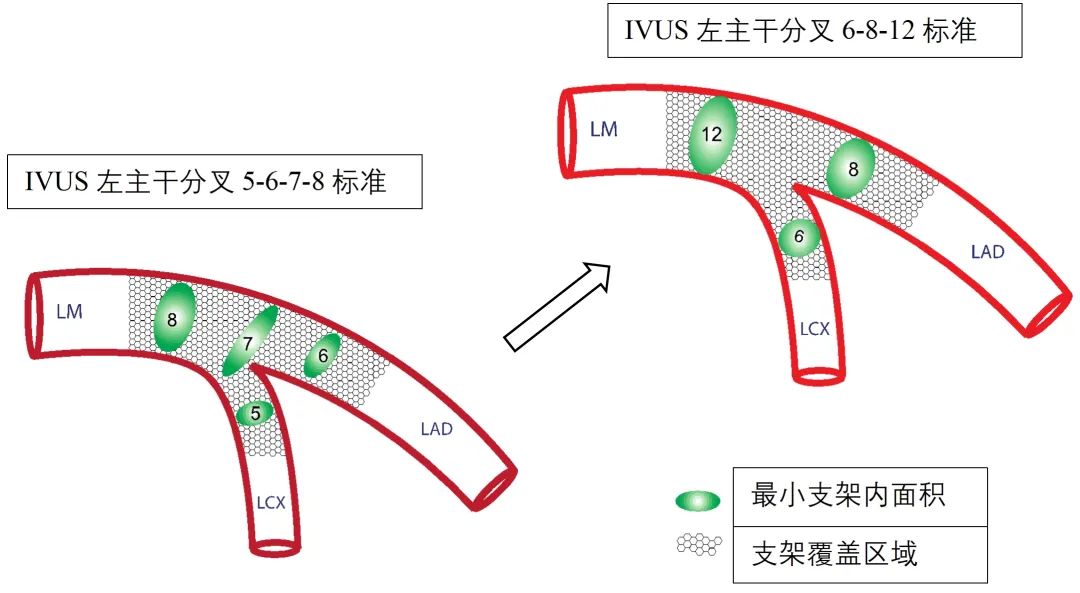
左主干分叉病变6-8-12新标准[1]
引言:
在冠脉介入领域,左主干分叉病变5-6-7-8标准早已深入人心,近期一项发表于Circulation: Cardiovascular Interventions的研究提示,我们长期以来熟悉的左主干分叉最小支架内面积标准仍然是不足的,我们可能需要新的更高的标准来进一步减少临床事件的发生。
来自韩国的Asan医学中心的Seung-Jung Park研究团队,在2005到2019年期间连续性筛选了479例该中心接受双支架治疗的无保护左主干病例。最终完成Crush术式且有术后完整的前将支(LAD),回旋支(LCX)血管内超声(IVUS)回撤影像的292位病人入选最终分析[1]。

术后即刻IVUS测量的LCX开口中位数面积为5.8mm²,25%-75%分布区间为5.1 mm²-6.6 mm²;LAD开口中位数面积为8.0mm²,25%-75%分布区间为6.9 mm²-9.1 mm²;LM远端中位数面积10.8mm²,25%-75%分布区间为9.4 mm²-12.4 mm²。
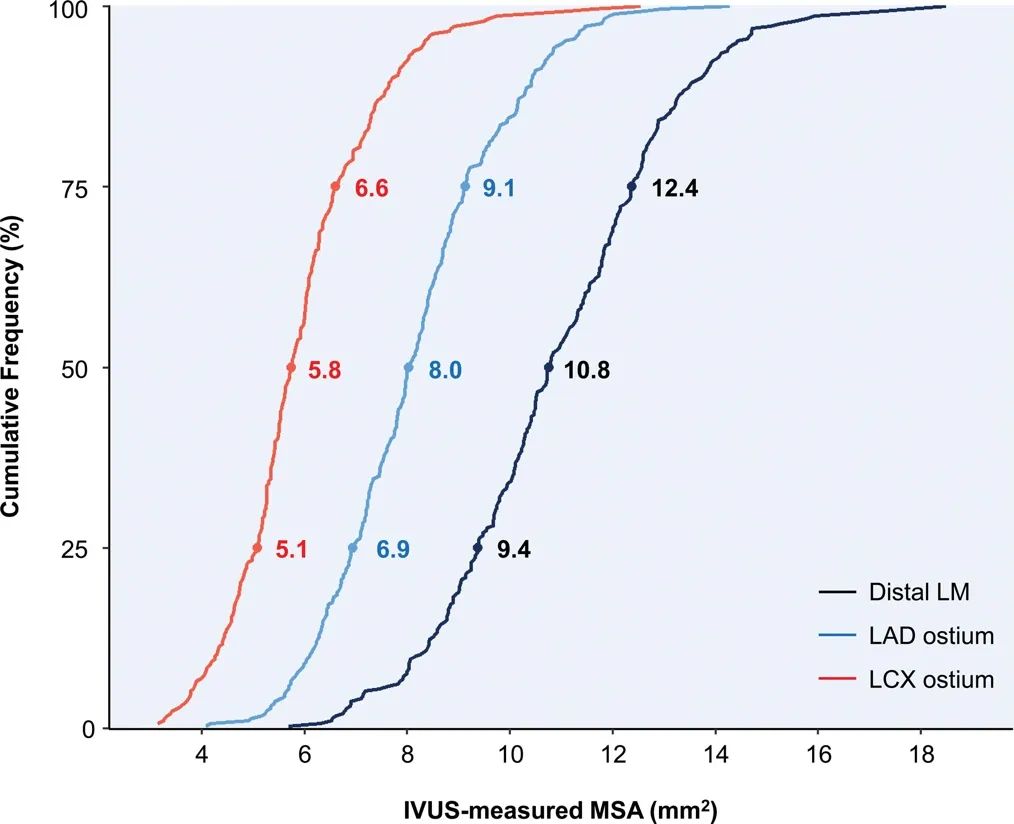
经Spline回归模型分析显示,5年主要心脏不良事件(MACE)和最小支架内面积(MSA)是渐变线性关系。预测5年MACE的MSA 在LM远端界值是11.8 mm² (曲线下面积[AUC],0.57 [95% CI,0.48–0.67];P=0.15),LAD开口是8.3 mm² (AUC,0.62 [95% CI,0.54–0.71];P=0.02),LCX开口是 5.7 mm² (AUC,0.64 [95% CI,0.55–0.74];P=0.01。按照此LM标准 64.7%病例支架膨胀不全,按照此LAD标准,55.1%病例支架膨胀不全,按照此LCX标准48.3%病例支架膨胀不全。

在中位时间长达5.9年的随访期间,35个病人发生了MACE,按照各节段MSA标准分类的累积事件发生率和全因死亡率显示于下图中。

按照此标准,当LAD和LCX均存在膨胀不全时,5年MACE发生率高达 23.1% ,全因死亡率高达10.6%,与此标准定义的无支架膨胀不全病人比较,LAD和LCX均膨胀不全病人MACE风险升高5.5倍, 全因死亡风险升高7.1倍,靶血管血运重建风险升高4.2倍。而仅存在LAD或LCX单一血管支架膨胀不全时,临床结局与无支架膨胀不全结局相似。

这项研究的研究者团队也是当年提出左主干分叉介入治疗5-6-7-8标准[2]的研究者团队,当前研究基于5年临床事件(全因死亡,心肌梗死,靶病变再次血运重建)他们的这项新研究对于双支架术式提出了新的优化标准,新的标准将LCX开口MSA标准提高到6.0mm²,LAD 开口MSA标准提高到了8.0mm² 。
尽管这项研究对象是亚洲人群,但结果显示主干远端的最小支架内面积和先前的西方人群研究是相似的,主干远端最小支架内面积并没能够预测不良预后,其原因可能是主干内支架内的面积已经足够大,而LAD,LCX两个分支的出口与预后关系密切。较小的LCX开口是再狭窄最频发的位置[3]。该研究结果显示LCX开口的面积与5年主要心脏不良事件是强相关的。这也强调了我们支架前充分预处理边支开口,Crush边支支架前,对边支支架进行充分扩张处理的重要性。
支架膨胀率显然是一个常用的参考指标,但常常由于斑块分布的弥漫性,支架膨胀率并不容易客观计算[4],况且当管腔足够大时,支架内最小面积计算的支架膨胀率并没有预后预测价值[5]。这项研究提出的MSA目标对于我们的左主干分叉病变提出了新的标准,当然,当遇到参考血管太小不能达到上述标准的时候,仍应参考支架膨胀率进行支架优化处理。
6-8-12标准是左主干分叉病变介入治疗IVUS即刻评价提出的更新更高的要求,对于我们中国人群实施的安全性,和可行性期待在不久的将来能得到我们自己的数据的验证和支持。
点评
这篇研究带给我们的几个重要启示:
参考文献:
扫描进入CCEC专栏
了解更多精彩内容
