作者:大竹县人民医院 谢植宇
第一章 电话分析
有时候觉得时间是公平的,也是公正的。
曾有人写过一段话,具体内容忘了,大概意思是:某某少年13岁那年捡起一把枪,因为年少无知,天不怕地不怕,随便开了一枪,没有人死,也无人受伤,他以为开了空枪。直到年老的某一天,他走在路上,忽然觉得后背呼呼风声,他转过头,那枚子弹正中他的眉心。这段有宿命感的话,作为医生的我读出一些因果循环来。
而整个事情来源于一个夜班。
我才来科室,办公室电话就响了,一看号码,是急诊科,顿时有一种不太好的预感。果然,是急诊科杨医生,杨医生平素做事认真负责、谨小慎微,有时候谨慎到略显婆妈,一个事情他会反复跟你打电话确认。此时,听他的语气有点犹豫中带着温柔,温柔带着点坚决,坚决中带点疑问,他说 “喂,宇哥,才来一个病人,病情有点古怪?”
我说:“怎么古怪法?”
“老年患者,男的,呼吸困难10多天,照了肺部CT没有发现问题”
我说:“脑钠肽呢?其他方面呢?”
那边停顿了一下,我似乎看到杨医生在电话那边骚首挠头,他说:“脑钠肽太贵了,我们没查,但是我们查了肌钙蛋白、心电图都是好的。图已经发到医院胸痛中心群里面去了”
我看了手机微信里胸痛中心群,然后说:“看心电图,似乎心肌梗死不考虑,像不像心衰呢?”
心衰,又称心力衰竭,是指是各种心脏疾病的严重表现或晚期阶段。心脏就像一个“水泵”,不停地通过动脉把血液输送到全身,同时接受静脉从周围组织脏器输送回心脏的血液。心脏泵血功能衰退,输出血量不能满足身体代谢需要(射血功能下降),器官和组织中的血液也不能顺利回流到心脏,导致身体其他组织淤血肿胀,可能出现呼吸困难、乏力、水肿等心衰表现。其中呼吸困难是最常见的表现。
他说:“心衰,有点像,又有点不像?”
我也奇怪了,问:“为什么?你说说看”
他说:“这个病人确实有心累、气促,而且和活动相关,但是不支持的地方是他心脏不大,下肢不肿,也没有高血压、糖尿病等病史”
我又问:“会不会是慢阻肺?”
慢阻肺,全称“慢性阻塞性肺疾病”,英文简称“COPD”,是一种以持续性、进行性加重的气流阻塞为特征的常见慢性呼吸道疾病。一般来说,慢阻肺患者会出现一些呼吸道的症状,包括慢性咳嗽或咳痰,喘息、气短、呼吸困难等。其中呼吸困难也是最常见的表现。
他说:“像,又不像”
我来了兴趣,忙问:“为什么?你且说说看”
他说:“他确实有呼吸困难,但是查体没有桶状胸,没有挖煤炭、矿下作业以及粉尘接触史”
这里提一句,我们医生平时会问题,有没有“挖煤炭、矿下作业以及粉尘接触史”,是为了了解患者有没有“尘肺、矽肺”等病史,如果患者有尘肺病史,常常会合并慢阻肺或者肺气肿,这也是呼吸困难常见原因。
我又问:“会不会是肺部感染?比如甲流?”
甲型流感,简称甲流,是由甲型流感病毒感染引起的急性呼吸道传染病,常发生于冬春季并可引起季节性流行。流感病毒一共可分为甲、乙、丙、丁4型,其中甲流病毒的抗原变异性最强,在人群中普遍易感。甲型流感一般表现为急性起病,典型症状有发热、寒战、咳嗽、咽痛、头痛、全身肌肉酸痛、乏力等症状。部分患者还会出现腹泻、呕吐等消化道症状。更有重者会病情进展迅速,可发展为肺炎、脑炎、心肌炎、诱发多器官衰竭等,甚至出现死亡。
他说:“不像,患者没有发热、畏寒、寒战等症状”
听他说完,我更觉得奇怪了,勾起我强烈的好奇心。
诊断学上告诉我们,呼吸困难(dyspnea)是指病人主观感到空气不足、呼吸费力,客观上表现为呼吸运动用力,严重时可出现张口呼吸、鼻翼扇动、端坐呼吸,甚至发绀。常见的原因无非就是肺源性,比如慢阻肺、胸廓畸形、气胸、气道异物等,心源性,比如心衰,或者又比如中毒,各种药物中毒、食物中毒等等都有可能,还有比较少见血液系统疾病、颅脑系统疾病,比如脑出血、脑卒中等,当然,也不能忘记,是否病人自己装病,也就是我们所说的癔症。
而这个病人似乎避开了大部分可能性,确实让人觉得奇怪。
我叹了一口气,只好说:“你想把他收到我这里来住院吗?”
杨医生嘿嘿一笑,说:“等着就是这句话,谁让你值班呢,反正这个病人不是呼吸科就是心内科,现在呼吸科没床,你就接着呗”
果然没安好心,不过好在急诊科作为我们临床战场的前线,他们其实已经把大部分危重病人排除了的。
那就,接吧。
第二章 现场接诊
嘱咐护士老师铺好床位。不一会,三个人走进我的办公室,两男一女。男的年纪稍大,约60岁左右,头发半白,面色黝黑,皮肤粗糙,口唇发绀,走到我面前一下就坐在我对面的椅子上。看来确实是呼吸困难,最起码排除了癔症可能。男人还没有说话,年轻人首先开口:“医生,你帮忙好好诊断一下?我爸的病太复杂了”
我看了一眼,问:“你说说看,怎么个复杂法?”
年轻男人说:“在乡镇医院住了十多天,一点效果都没有,该做的检查几乎都做完了,还是没能说出什么病来?我相信你们医院,才来你们医院的”
作为医疗同行,我们的原则是互不拆台,不能像中国大部分文人一样文人相轻,但是我还是提前给病人家属打“预防针”,说道:“他们没有诊断出来,有他们自身条件限制。但是你不要给我带高帽子哦,有些病,我们医院也不定查的出来,况且,有些检查你们未必全部做完了。”
听到这里,年轻男人急切地说:“还有哪些检查?现在马上做,你看可以不?”看得出来,这是一个十分孝顺又有一定经济能力的家属。
我说:“检查不急哈,医生诊断疾病包括问诊、查体和辅助检查,你看辅助检查是放在第三位的,你容我先问诊和查体看看”,于是,我转头看向老头。
老头一看就是广大中国劳苦农民打扮,灰衣服灰裤子,他们即勤俭节约,又吃苦耐劳,有什么疾病也强忍着,所以,很多时候会错过疾病最佳治疗时间。我说:“大爷,你再说说看,你最主要是哪里不舒服?有多长时间了?”
大爷说:“哎呀,我都说了好多遍了,就是走路累、喘气,就这十几天,以前一直都是好好的”
我问:“胸口痛不痛?”
大爷说:“不痛,不痛,一点都不痛”
我又问:“闷不闷?像不像有块石头压在胸口的感觉?”
这句话旨在询问患者有没有心绞痛症状,医学上称之为“压榨感”,在四川很多老百姓其实并不知道这种症状,他们一直以为心绞痛,就应该像刀绞一样痛,然而,刀绞一样的痛其实胆结石的表现之一。
大爷说:“一点都不闷”
我说:“咳不咳嗽?咳不咳痰?痰是什么颜色?发不发烧?”这句话旨在询问患者有无肺部感染,尤其是新冠后遗症那种疲倦、乏力感觉。
大爷说:“不咳嗽、不咳痰,不发烧”,大爷回答得干脆利落,看得出来,前面起码有N多个医生询问过类似问题。这个时候我觉得自己的行为有点像个傻子了。因为,直到这里,我还是没有获取什么有用信息。
顺便和大家提一句,有时候不要怪医生,他们就是这样的呆板,尽管没有获得什么证据,他还要按部就班把呼吸困难的原因挨个问完。
我说:“大爷,你有没有高血压?有没有糖尿病?有没有冠心病?”
“没有没有”
我再问:“大爷,有没有下过煤井?有没有打过石头?”
“没有没有”
“大爷,你有没有贫血?”这句话旨在问有没有血液系统疾病。
“没有没有”
“你脑袋有没有受过什么伤?最近有没有胡言乱语的情况?手脚有没有不对的地方?”这句话旨在问有无颅脑病变。
“没有没有”
”你十多天前有没有吃过药酒?或者别的什么药物?”这句话旨在问有没有食物或者药物中毒情况。
“没有没有”
我诧异地看了大爷,我还想再问,却发现好像也没有再问的了。这个时候,场面有点尴尬了。
足足愣了有十几秒钟,我说,那就住院观察吧。
家属大爷安置在床上,把心电监护安置,护士跑到办公室对我说:“谢医生,患者氧饱和度只有89%。”
第三章 峰回路转
我一惊,氧饱和度怎么这么低?
氧饱和度(SPO2)是指血液在一定的氧分压PO2 下,氧合血红蛋白(HbO2)占全部血红蛋白的百分比。正常情况下应该是 97% 以上,血氧饱和度降低时会引起补偿性的心率加快。血氧饱和度的高低主要取决于氧分压的高低。氧分压是指血浆中物理溶解的 O2 所产生的压力,是溶解在血液中的混合气体中氧气部分压力,是判断缺氧程度和呼吸功能的一个重要指标。参考范围:75 --100 mmHg,当氧分压 < 60 mmHg 时提示呼吸功能衰竭,当氧分压 < 30 mmHg 时,可危及生命。
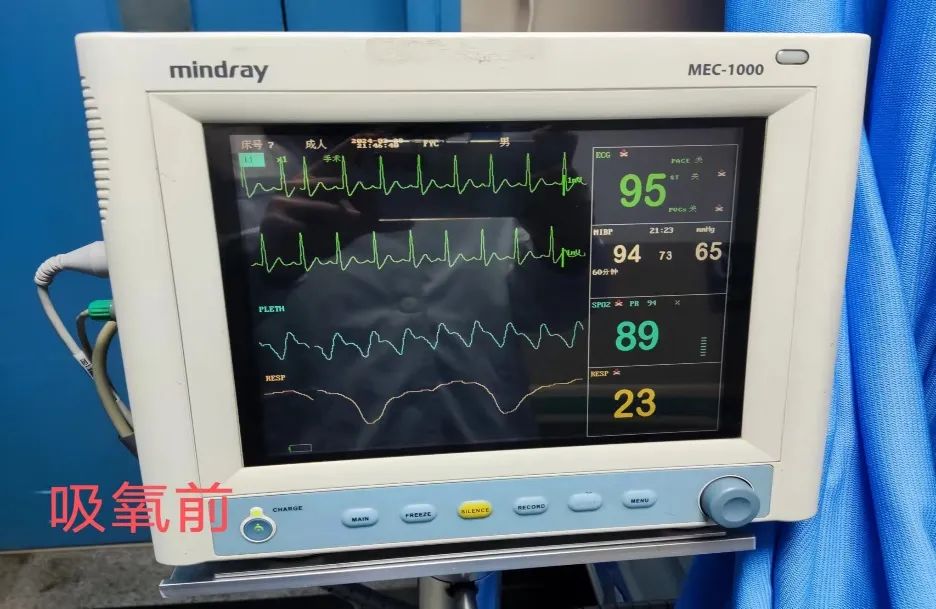
(图1 患者入院时氧饱和度 89%)
理论上,氧饱和度正常参考范围在:95 -- 98%。患者目前只有89%,只有出现呼吸衰竭才会这么低,我再次阅读患者胸部CT,发现感染其实并不重啊,很显然,还有一个我们大家都忽略的原因,它会是什么呢?
它会是什么呢?
它会是什么呢?
我不断的喃喃自语。
猛然之间仿佛天边打了一个晴天霹雳,想起以前进修时的带教老师一句话“所有不明原因的低氧血症一定要想到肺栓塞!”。
我一边嘱咐护士老师给患者吸氧,结果不容乐观,吸氧之后氧饱和度只是上升至92%。

(图2 患者入院吸氧后的氧饱和度 92%)
我立即急查血气分析和D-2聚体,同时跑到患者床旁再次询问:“大爷,你最近有没有长期卧床?”
“没有没有”
“最近有没有长期打麻将?”,四川人喜欢打麻将,以前有个笑话说的就是,坐飞机路过四川,可以听到地上一阵阵麻将声。因为很多人长期久坐打麻将,出现下肢深静脉血栓,深静脉血栓掉了,可以通过下腔静脉到达右房、右室,然后到达肺动脉导致肺动脉堵塞,也就是我们所说的肺栓塞。
“没有没有”
“你以前得没得过什么肿瘤?”因为肿瘤患者本身血液处于高凝状态,比普通人更加容易形成血栓。
一听说肿瘤,大爷一下子生气了,说:“你说啥子哦?我得啥子肿瘤?没有没有”
我说:“大爷,你的脚有没有一个大一个小?”。为什么这么问呢?因为肺栓塞的血栓大部分来自于下肢深静脉血栓,而往往这种病人会因为患肢静脉回流不畅,患肢会比健肢肿胀,看起来显得一大一小。
大爷还是说:“没有没有”
我差一点彻底死心了,我仿佛已经看着答案就在眼前,就像看着一个锁在面前,而钥匙却突然找不到了。
但是我还是忍不住,我说:“大爷,希望你配合我一下,我想看一下你的双腿的情况,我要脱下你的裤子哦”
把帘子拉上,脱下患者裤子一看,确实两个脚大小基本一致,但是我还是看出了端倪,患者左下肢有明显的色素沉着,这就是下肢静脉血栓后遗留下来的皮肤表现。而且,你再仔细看,会发现左下肢好像要大那么一点点。
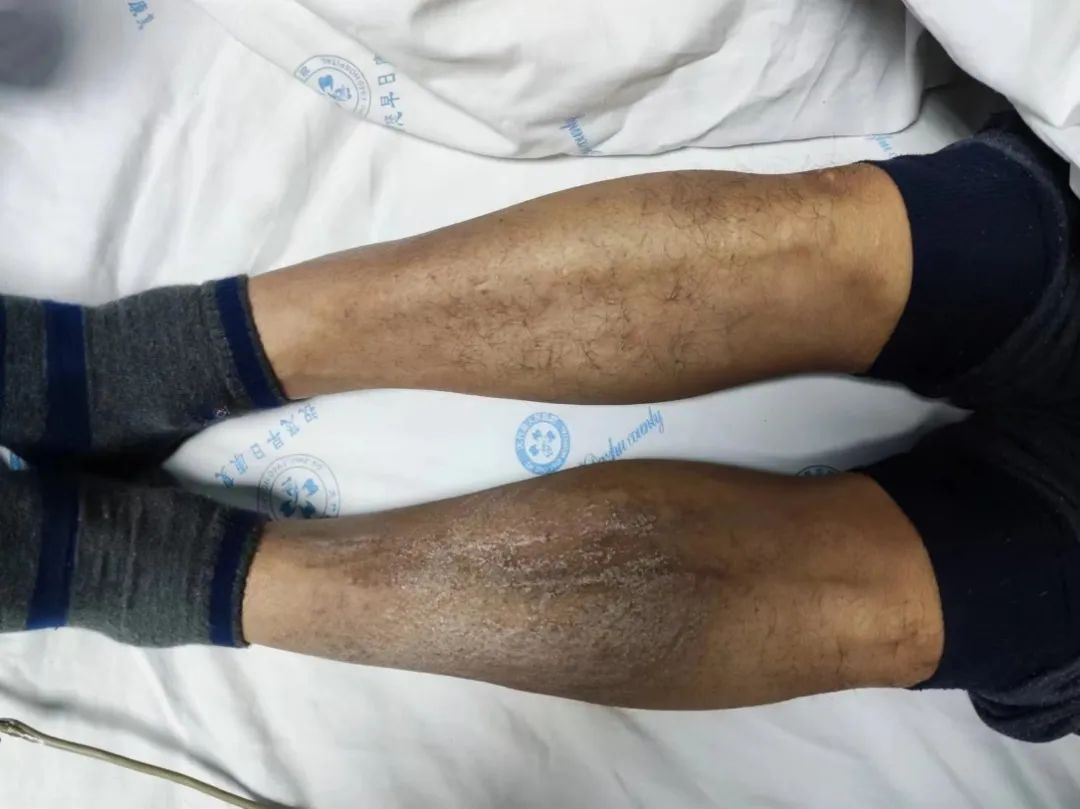
(图3 患者双下肢对比,看出左下肢明显比右下肢黝黑,似乎也比右下肢要大一点点)
我心中一阵狂喜,压抑不住内心的激动,忙问:“大爷,你再回想一下,你以前左脚是不是被血栓堵过?有没有这回事?”
谁知大爷立马回答:“啊?是啊,你怎么知道?医生说我以前左脚血管被堵过的,还住院了的”
我喜上眉梢,说:“你刚才怎么不说啊?”
大爷一脸无辜,说:“你也没问我啊”
我尴尬地嘿嘿直笑,连说:“对对对,不好意思,刚才确实是我忘问了”,刚才确实忘了问既往史。既往史又称过去病史,即就医时医生向患者问询既往的健康状况和过去曾经患过的疾病等方面的问题。
这时候,患者D-2聚体结果已经回示:10.6,正常参考范围在0—0.5之间,这个指标比正常值高了数十倍。
D-2聚体是什么东西呢?D-二聚体是纤维蛋白单体经活化因子XIII交联后,再经纤溶酶水解所产生的一种特异性降解产物,是一个特异性的纤溶过程标记物。
由于D-二聚体来源于纤溶酶溶解的交联纤维蛋白凝块。D-二聚体升高,代表体内凝血系统及纤溶系统的激活,该过程表现出高转化状态。D-二聚体阴性,可以用于血栓排除(最核心的临床价值);而 D-二聚体水平升高,表明体内存在着频繁的纤维蛋白降解过程。增高常见于继发性纤维蛋白溶解功能亢进,如高凝状态、弥散性血管内凝血(DIC)、肾脏疾病、器官移植排斥反应、溶栓治疗等。因此,D-二聚体是诊断深静脉血栓(DVT) 、肺栓塞(PE) 、DIC等关键指标。当然,在临床工作当中,我们要根据具体情况、具体分析。

(图4 凝血功能中D-2聚体明显升高)
这时候,血气分析结果也回来了,明显的低氧血症。
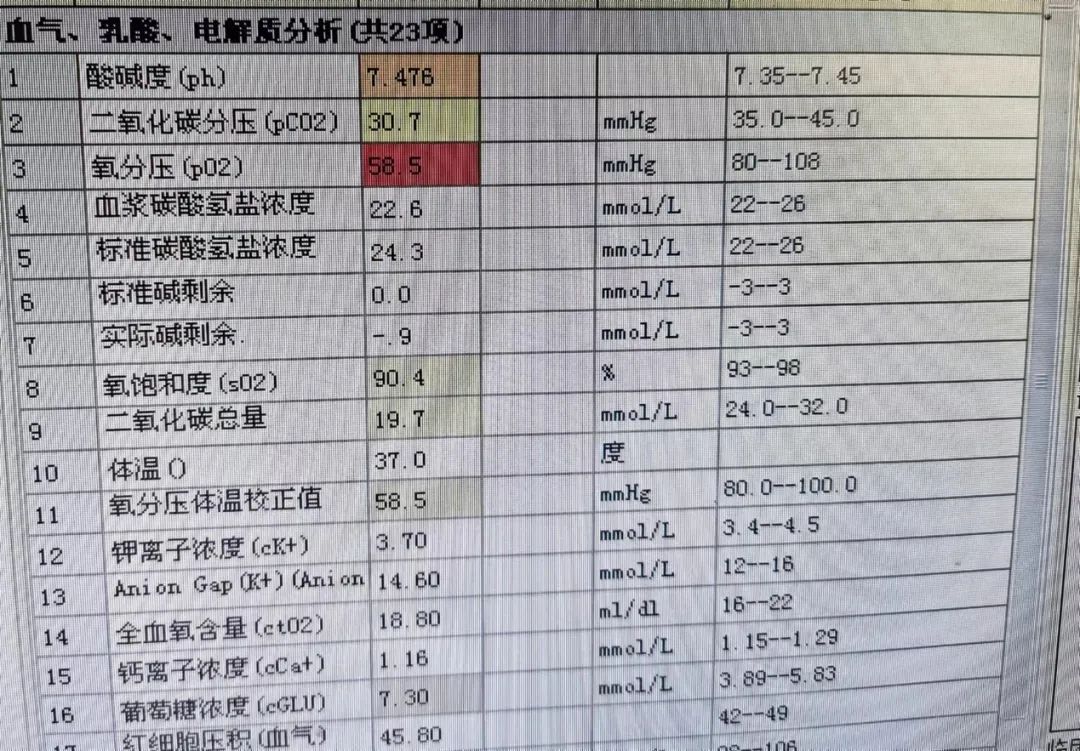
(图5 血气分析结果中,明显可以看到低氧血症)
终于逮到罪犯了,患者就是由于下肢静脉血栓脱落导致肺栓塞,从而出现呼吸困难的症状。
这种可能性很大。
是的,很大。
第四章 介入治疗
我连忙把患者家属叫来办公室,简单说明病情,患者家属一脸茫然,一时之间不能够理解,很是疑惑:“肺栓塞?什么是肺栓塞?肺动脉栓塞?怎么一下子是动脉,一下子是静脉的?为什么脚上的毛病会牵扯到肺上?医生,你的诊断太乱了。”
这不能怪他们,只要不学医,一般人多半想不到。
我解释道:“我们人体分为动脉和静脉,我们的血液从左心室泵出来,经过主动脉以及各种动脉分支流到全身各处,然后动脉-静脉网过滤,从下肢静脉到腔静脉然后到右心房、右心室,经过肺部循环再到我们左心室,从来完成一个大循环。”
家属很茫然,我有点着急了,连忙举个例子,说,“就像从我们大竹县粮站发出很多车粮食,发放运到各个乡镇,本来应该空车回来的。没想到,有一辆车拉了一车垃圾回来,堵在回城的重要路口,导致臭气熏天,造成社会不良影响,我们现在就是想办法把这车子垃圾去掉。”
这时候,患者和家属突然之间豁然开朗。
下肢深静脉血栓脱落是急性肺栓塞发生的常见原因之一,栓子脱落后经体静脉、右心房、右心室进入肺动脉内,进而造成急性肺动脉栓塞,临床出现胸闷、胸痛、呼吸困难甚至于危及生命。然而由于患者对于下肢深静脉血栓及肺栓塞危险性认知不足,未进行及早预防和治疗,给患者的健康及生命都带来了一定潜在风险。
我再把患者5年前住院资料调出来,发现患者当时被诊断为“双下肢深静脉血栓”,那时我们还没有介入技术,患者经过抗凝治疗后,症状改善,出院医嘱写着长期口服华法林,并且定期门诊随访凝血功能的INR比值,一边调整患者华法林剂量。患者嫌麻烦,拒绝我院门诊随访凝血功能。
这里顺便提一句,华法林是一种抗凝药物,它主要是抑制维生素K参与的凝血因子Ⅱ、Ⅶ、Ⅸ、Ⅹ在肝脏的合成,影响凝血途径,主要用于防治血栓栓塞性疾病。但是这个药物很“娇气”,吃多了出血风险大,吃少了作用不明显。因此要根据我们凝血功能中INR比值来调整华法林剂量。
这就需要病人要长期门诊随访,反复查凝血功能,这很麻烦,导致患者依从性很差,很多人就失访了。不过,对付这种血栓性疾病,我们有一种新型口服抗凝药物,就不需要患者长期复查凝血功能。
病人忙问,“是什么药?”
我笑了笑说,“你先不要急,这个药不是吃了马上就好,我会开给你的,我们今天晚上先把你肺栓塞的问题处理了,我们要做一个微创的血管手术。”
病人愣了,脱口而出:“还要做手术?”
我又赶紧与患者、家属解释道,“介入手术不需要开刀的,它是通过穿刺血管,大概只有针孔大小,利用我们的导丝、球囊、支架等对病变血管进行干预,它能够有效解决内科药物治疗伤害大,外科手术不耐受等等问题,是目前医学上主流的治疗手段之一。”
患者和家属听了似懂非懂,立刻在抖音上搜索,发现上面的科普内容和我说的差别不大,信任度一下子就上升了,所以那个夜晚,我有点感谢抖音。
于是赶紧联系介入科,征得患者和家属同意,很快便进行了手术,术中发现右下肢静脉血栓形成,肺动脉血栓形成,予以肺动脉溶栓术和下腔静脉滤网植入术。
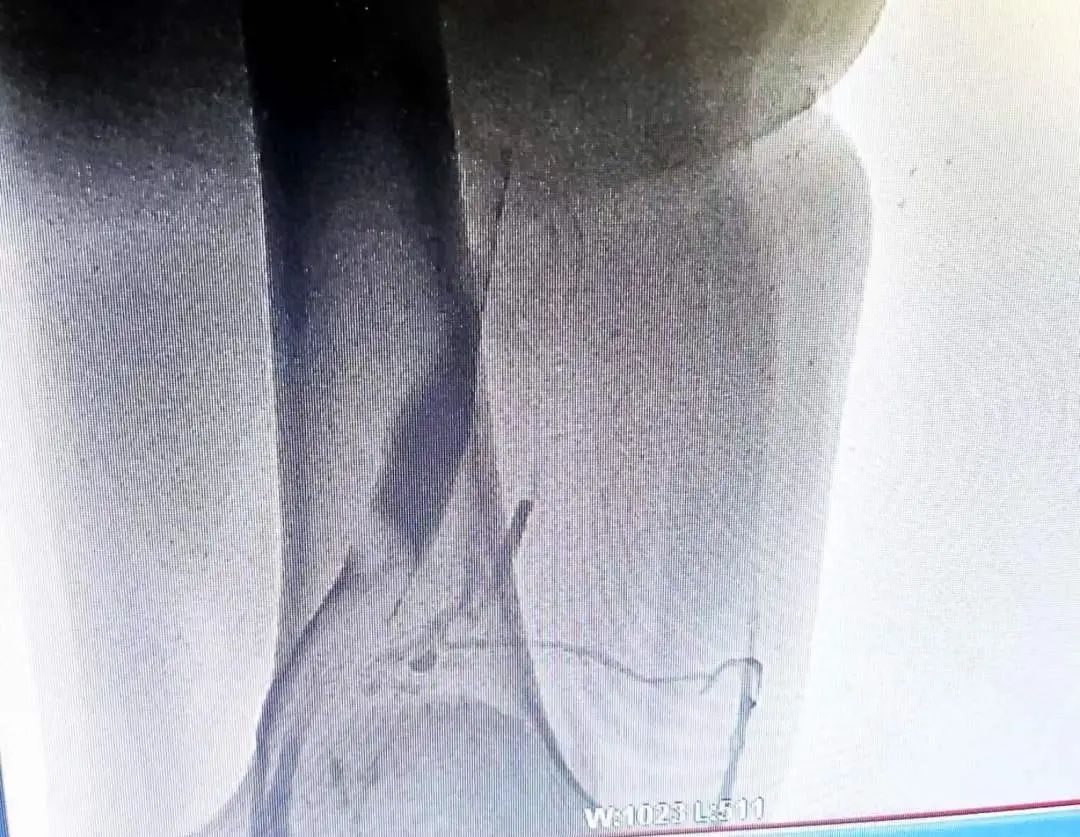
(图6 下肢血管造影可以看到下肢静脉血栓形成)
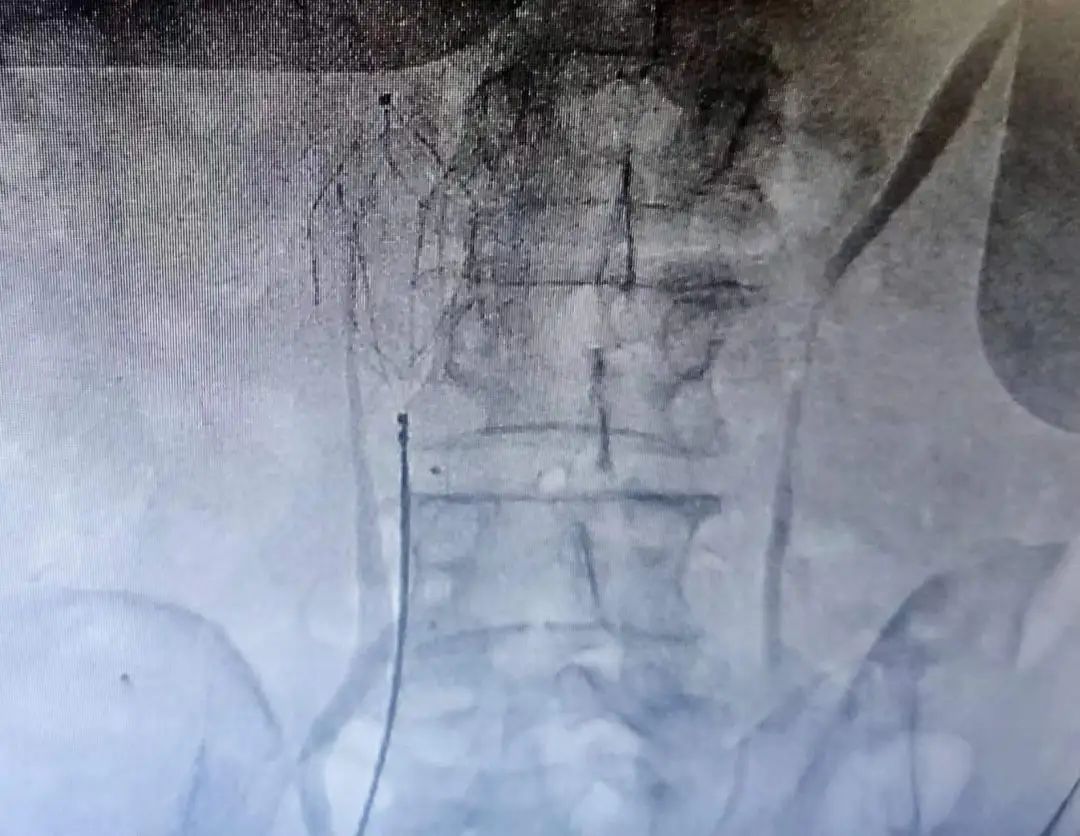
(图7 下腔静脉安置滤网)
术后下来,氧饱和度立即明显上升,效果斐然。

(图8 术后氧饱和度明显上升)
第二天,效果显著,患者自诉心累、气促完全改善。

(图9 术后第二天血氧饱和度明显上升)
患者经过抗凝一周后出院,一个月后嘱咐患者返回我院取下腔静脉滤网,复查血气分析和凝血功能D-2聚体完全正常,3个月后复查患者下肢血管彩超、脑钠肽、血气分析都是正常,因此停用抗凝药物治疗,患者没有遗留任何症状。这些都是我和患者家属在微信上联系所知道的,我们成为了朋友。
他们感谢我救了老爷子一条命,我感谢他们对于我非呼吸专科医生的信任。按照专业分科,其实我是一个心内科专科医生,但是在基层医院,我又是一个全科医生。随着医学分科越细,诊疗越细,我们偶尔会遗漏非专科疾病,这个和医生或者护士的专业知识无关,只是单纯的自然而然的“遗漏”,有时候他们也不想。
这个病例暂时告一个段落。
突然想起一句古话,露三分茫然无措,以瞒天地人泯然于世,藏七分众醉独醒,以致人智己看破红尘。作为医生,我想说,留三分外妇儿急,懂点三基知识防不时之需,剩七分心血管科,医海无涯尽力而为不负平生所学。