健心知著
2024.05.31
第376期

瓣口面积与跨瓣压差不匹配的主动脉瓣狭窄患者的患病率和临床结局

刘健、叶桢、霍黎明
北京大学人民医院
健心荐语
尽管对跨瓣压差较低的重度主动脉瓣狭窄患者(DLG-AS)进行了广泛研究,但关于不一致性高跨瓣压差主动脉瓣狭窄(DHG-AS)患者的管理和结局的文献有限。此外,现有研究仅包含选定的无主动脉瓣返流的患者。
文章介绍
本文是一项回顾性研究,旨在评估一组连续患者中DHG-AS患者的患病率、临床特征、治疗和生存率。本文于2024年3月发表于Journal of the American College of Cardiology杂志。
研究方法
研究共纳入了2005年至2015年期间在魁北克大学心脏病和心脏病学研究所(IUCPQ)接受静息经胸超声心动图的所有至少中度主动脉瓣狭窄的患者(AVA≤1.5 cm2和峰值速度≥2.5m/s或跨瓣压差≥25mmHg)。根据不同的AVA(主动脉瓣面积)和跨瓣压差,将患者分为4个血流动力学组:一致性中度主动脉瓣狭窄(CMod-AS):跨瓣压差<40mmHg和AVA>1.0cm2;一致性重度主动脉瓣狭窄(CSev-AS):跨瓣压差≥40mmHg和AVA≤1.0cm2;不一致性高梯度主动脉瓣狭窄(DHG-AS):跨瓣压差≥40mmHg和AVA>1.0cm2;不一致性低梯度主动脉瓣狭窄(DLG-AS):跨瓣压差<40mmHg和AVA≤1.0cm2。研究者收集各组患者基线临床、超声心动图数据以及主动脉瓣钙化(AVC)评分,进行回顾性分析。研究的主要终点是随访期间的全因死亡率,次要终点是全因死亡或主动脉瓣置换术(手术或经导管)的复合终点。
研究结果
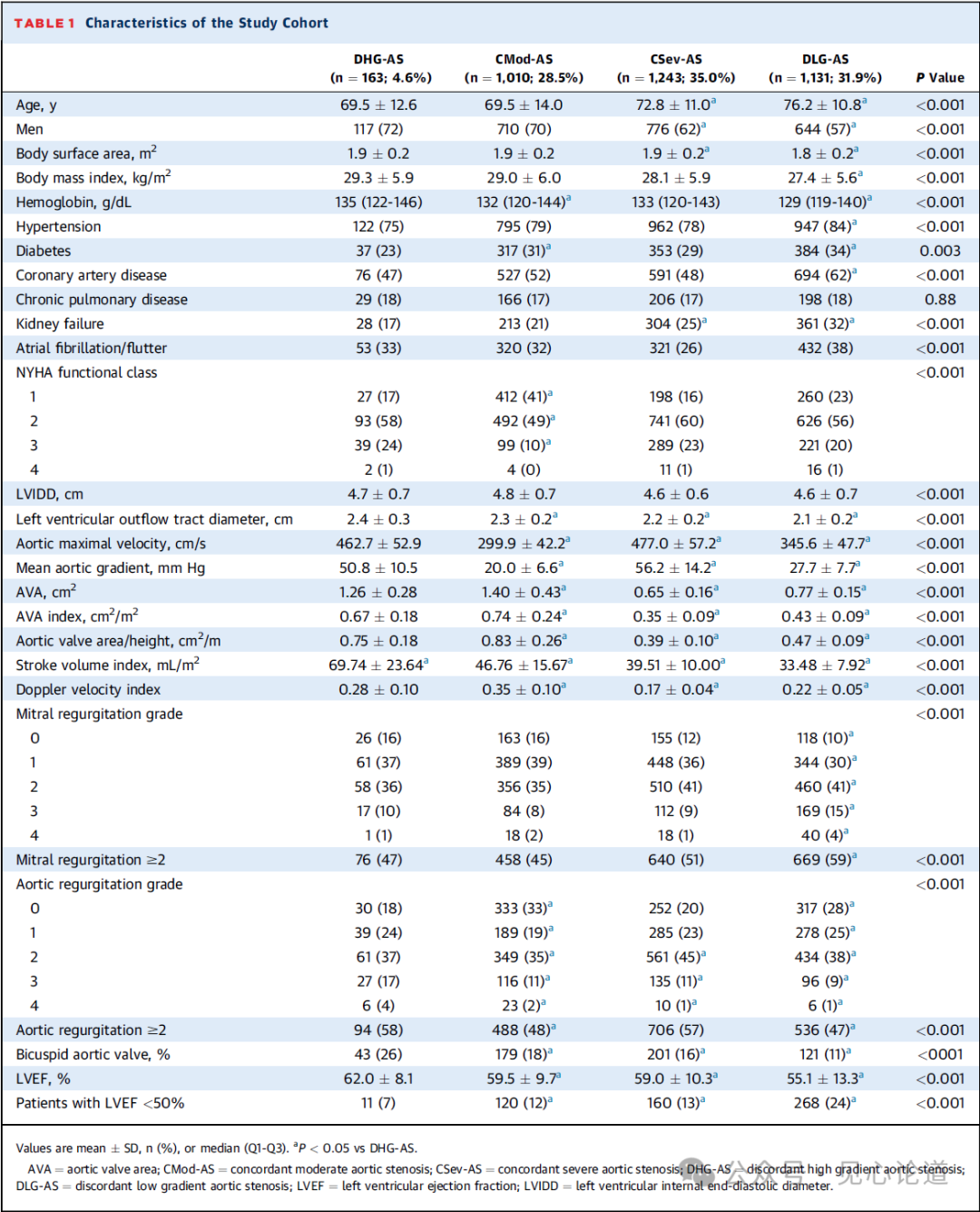
表1:研究队列的特征
研究共纳入3,547例患者,其中163例患者为DHG-AS(占研究人群4.6%,占高跨瓣压差AS患者11.6%)。各组基线特征见表1。在中位随访7.64年间,共有946例死亡和2399例行主动脉瓣置换术。
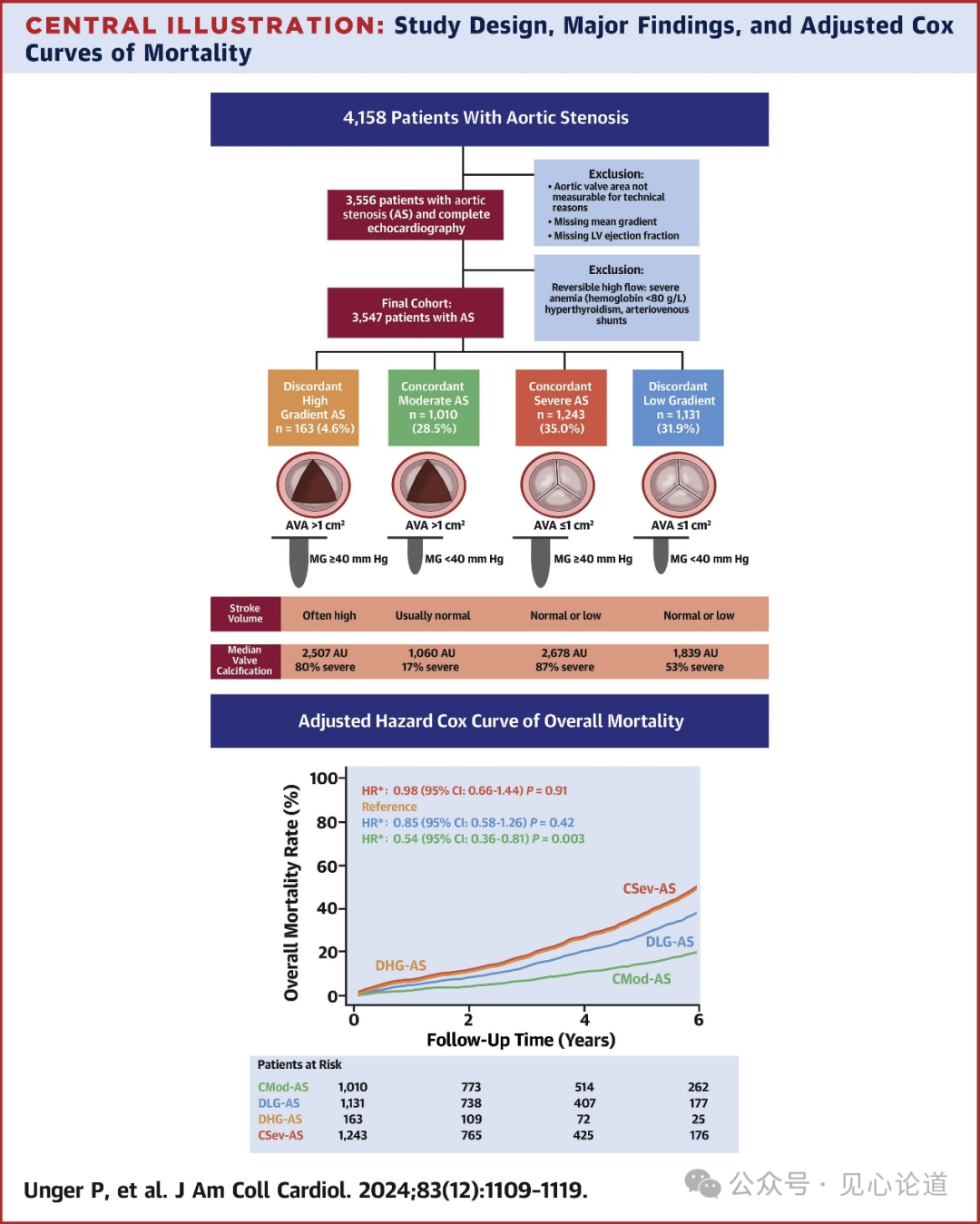
图1:研究设计、主要发现和死亡率的校正Cox曲线
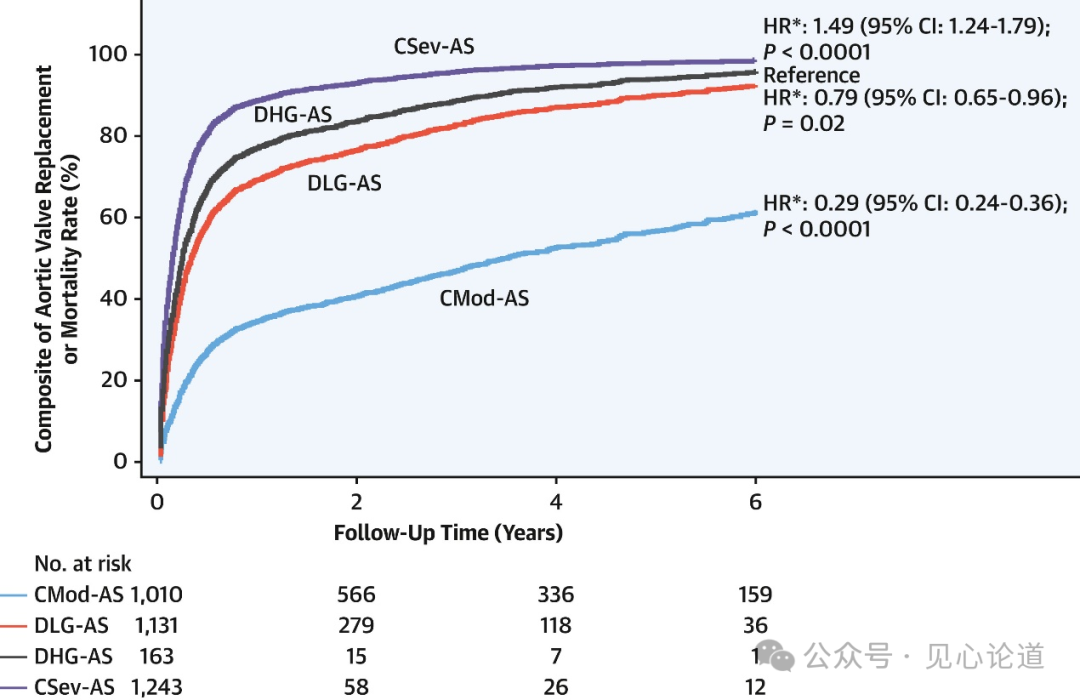
图2:复合终点的校正后Cox曲线
调整潜在的混杂因素后,DHG-AS的总死亡率与CSev-AS(HR:0.98 [95% CI:0.66-1.44];P=0.91)和DLG-AS(HR:0.85 [95% CI:0.58-1.26];P=0.42)相似,高于CMod-AS(HR:0.54 [95% CI:0.36-0.81];P=0.003)(图1)。若使用死亡率或主动脉瓣置换术的复合终点,与DHG-AS相比,DLG-AS和CMod-AS的无事件生存率更好,而CSev-AS更差(图2)。
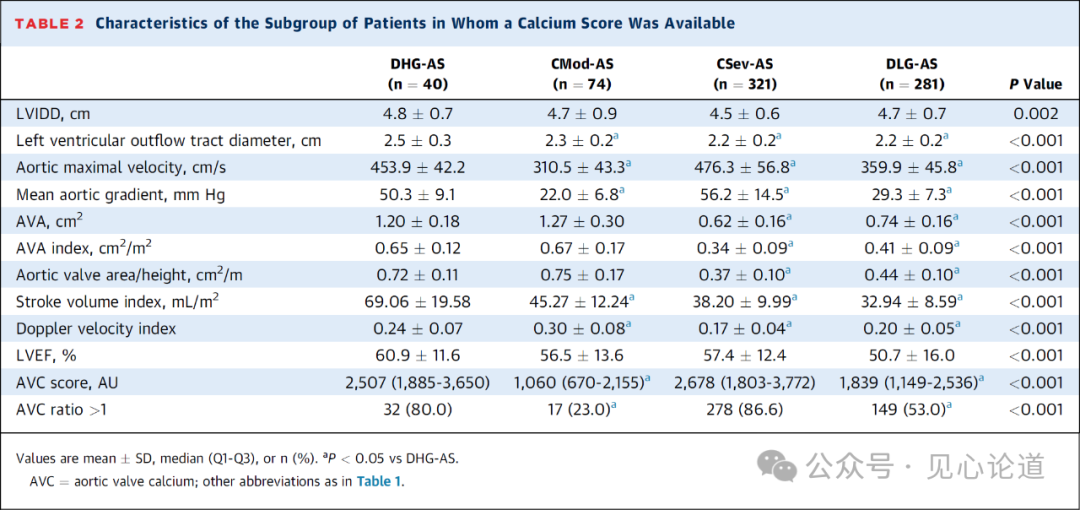
表2:可获得钙评分的患者亚组的特征
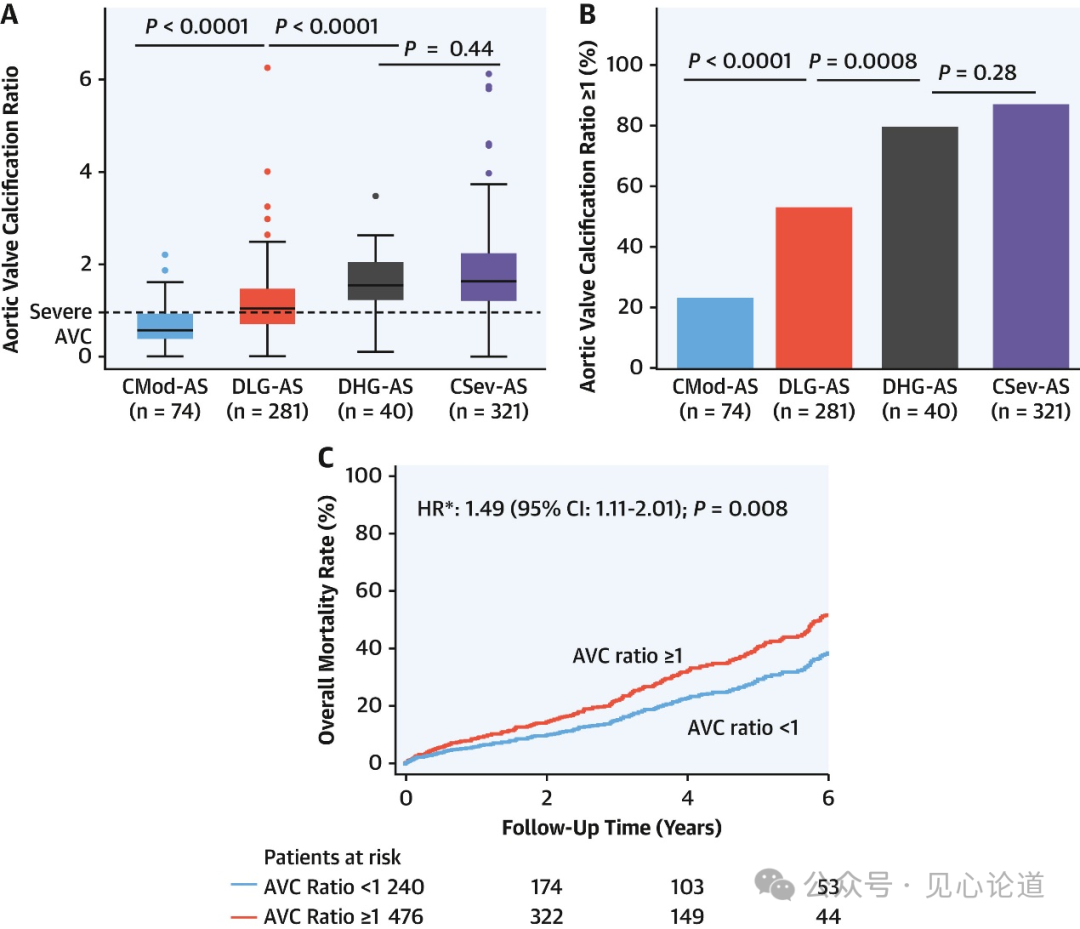
图3:AVC比率的分布及其对总死亡率的影响
对716例患者进行了钙化评分,其中包括40例DHG-AS,血流动力学数据见表2。AVC比率(图3A)和AVC比率≥1的患者百分比(图3B)中,DHG-AS均高于CMod-AS和DLG-AS,与CSev-AS相似。调整后,严重AVC(AVC比率≥1)与死亡率增加显著相关(HR:1.49[95%CI:1.11-2.01]; P=0.008)(图3C)。
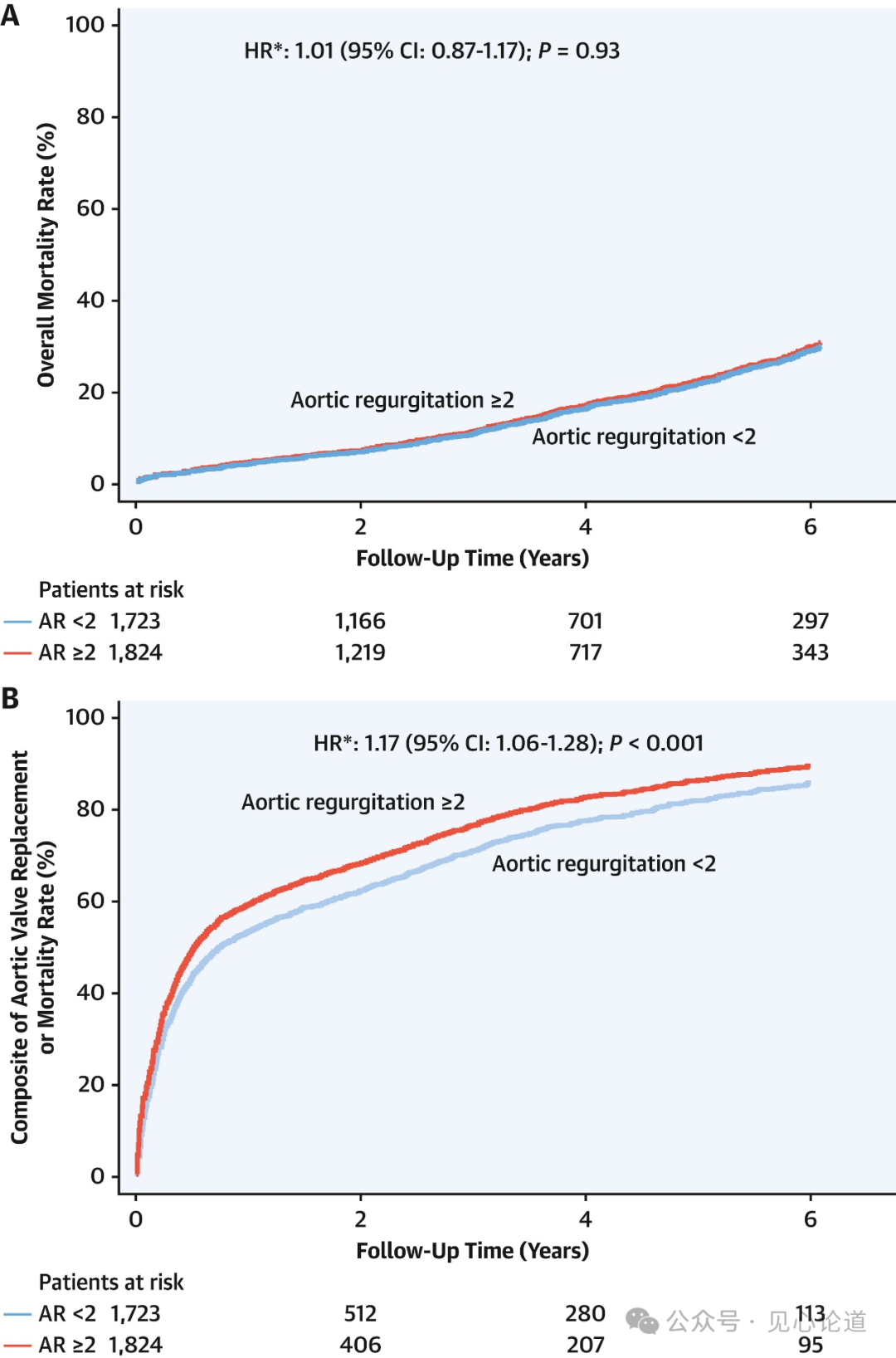
图4:主动脉瓣返流对死亡率和/或主动脉瓣置换率的影响
在单变量或多变量分析中,主动脉瓣返流等级≥2对生存率无显著影响(图4A),却与主动脉瓣置换术的发生率较高显著相关(图4B)。
结 论
DHG-AS并不罕见,尽管AVA>1.0 cm2通常被视为中度主动脉瓣狭窄,但无论AVA和伴随的主动脉瓣返流的严重程度如何,高跨瓣压差预示不良预后。
讨论
该研究纳入了迄今为止最多的DHG-AS患者,但仍然存在一些局限性。第一,本研究是单中心的、回顾性的,患者的治疗管理可能受到不可测量因素的影响。第二,钙化评分仅在有限的患者亚组中可用,因此不能排除选择偏倚。第三,DHG-AS患者的左室流出道内径较大,可能导致高估AVA。最后,AVA取决于体型,不同体型患者的AS严重程度可能被错误估计。