从高风险到中风险,再到低风险患者,随着TAVI适应证不断拓宽,对于主动脉瓣病变患者的治疗决策不再仅考虑单次住院的结果,而是应贯穿其整个生命周期。
本例术者:刘金平、张力、梁川教授
病例一
关键词
病例介绍
患者为71岁女性。
主诉:“活动后胸闷气促3年,加重2月余”入院,高血压病史7年余,脑梗病史5年余。
心脏超声提示:升主动脉瘤;主动脉瓣退行性变并极重度关闭不全,收缩期血流速度增快;二尖瓣退行性变并中度关闭不全;三尖瓣中-重度关闭不全;左心扩大、右房扩大,左室壁增厚;中度肺动脉高压,左室收缩功能减低;LVEDD 7.3cm,LVEF 46%。
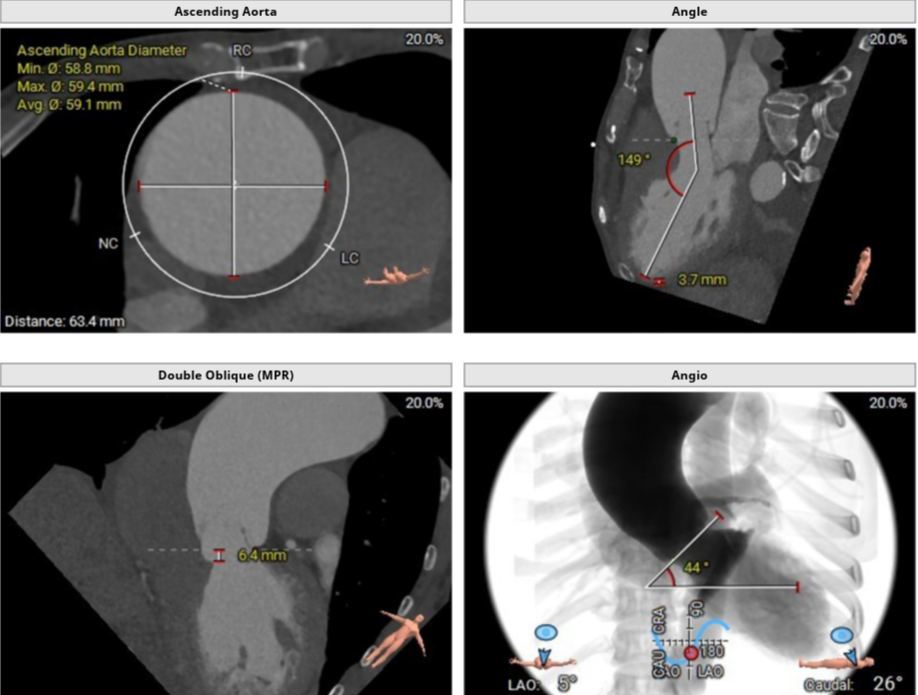
主动脉CT提示:提示合并主动脉弓B型夹层;升主动脉增宽,内径约63mm,考虑升主动脉瘤;主动脉弓降部-降主动脉局部增宽,管壁见弧形高密度影及半月形充盈缺损,其上部造影剂填充,考虑主动脉瘤伴穿透性溃疡及血栓形成可能。
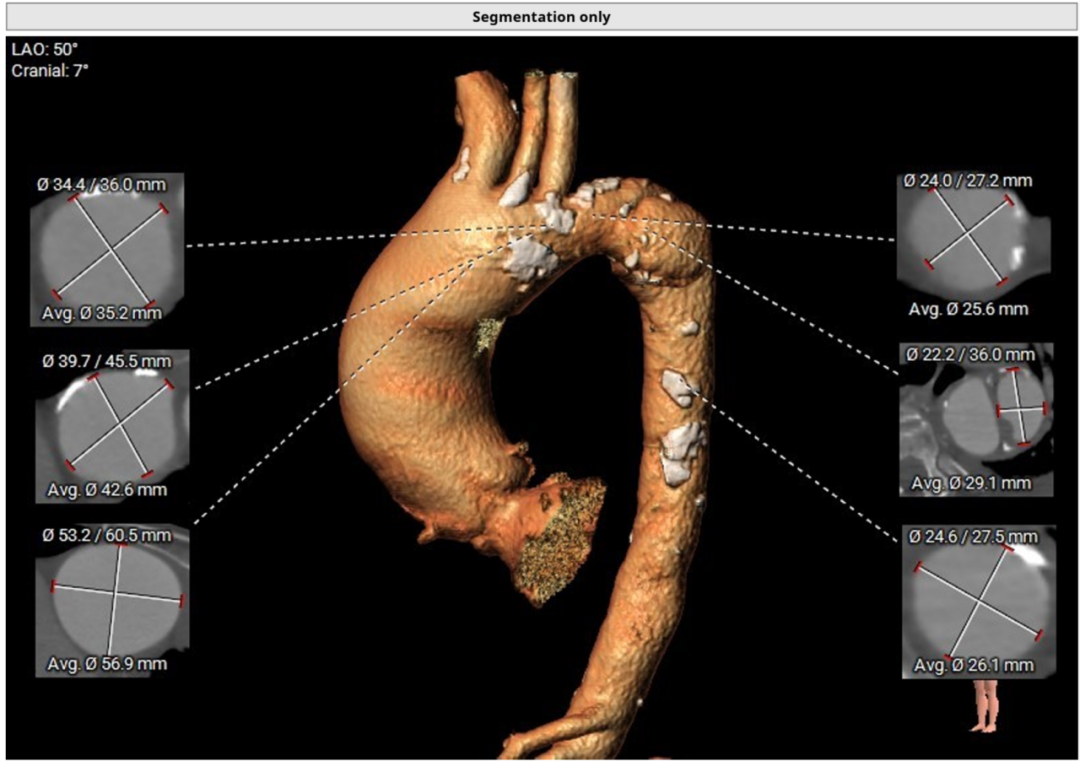
术前CT评估
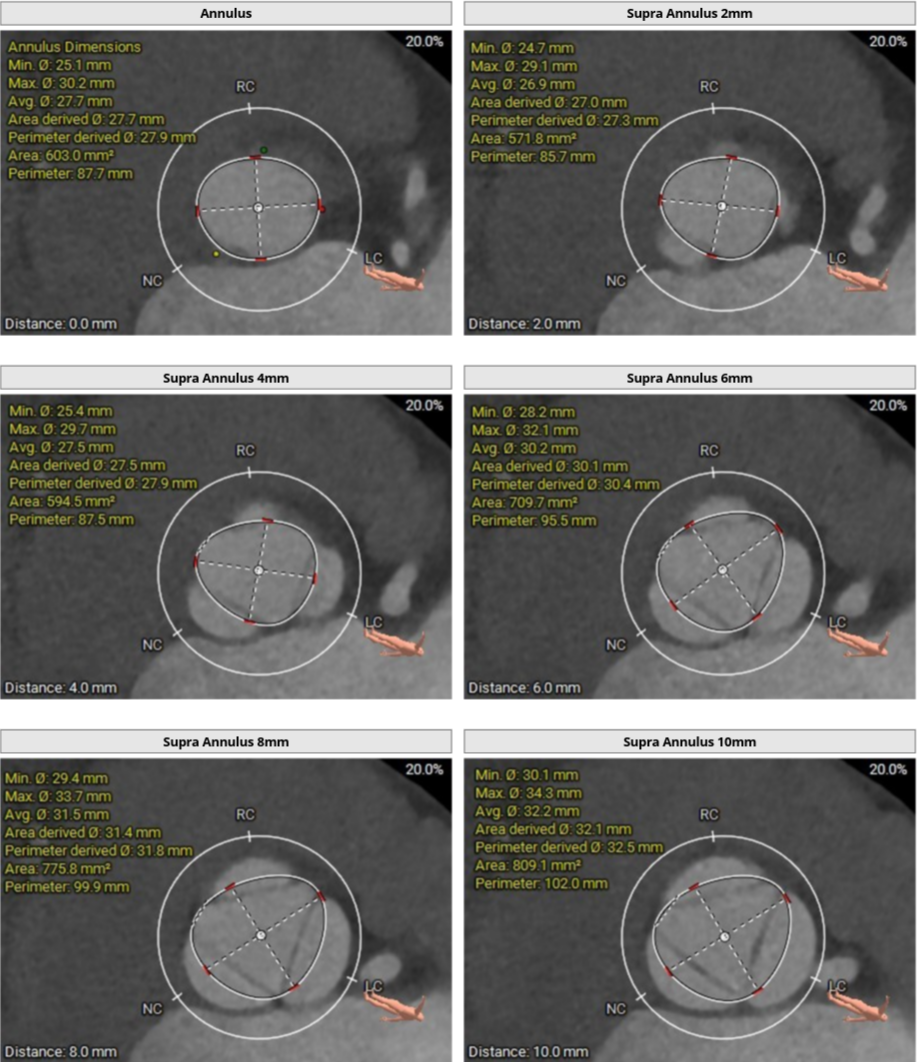
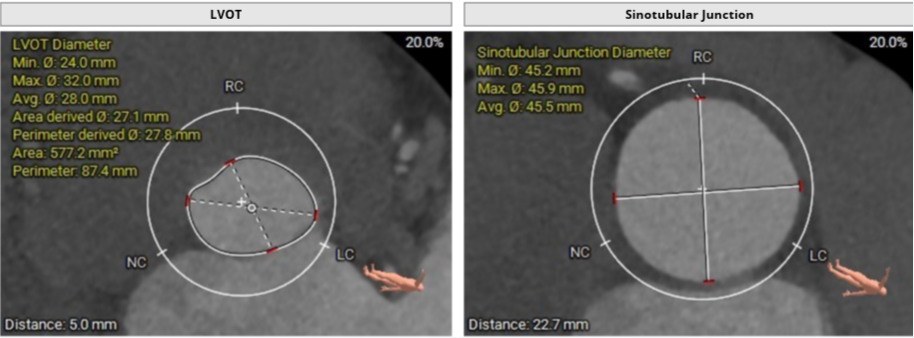
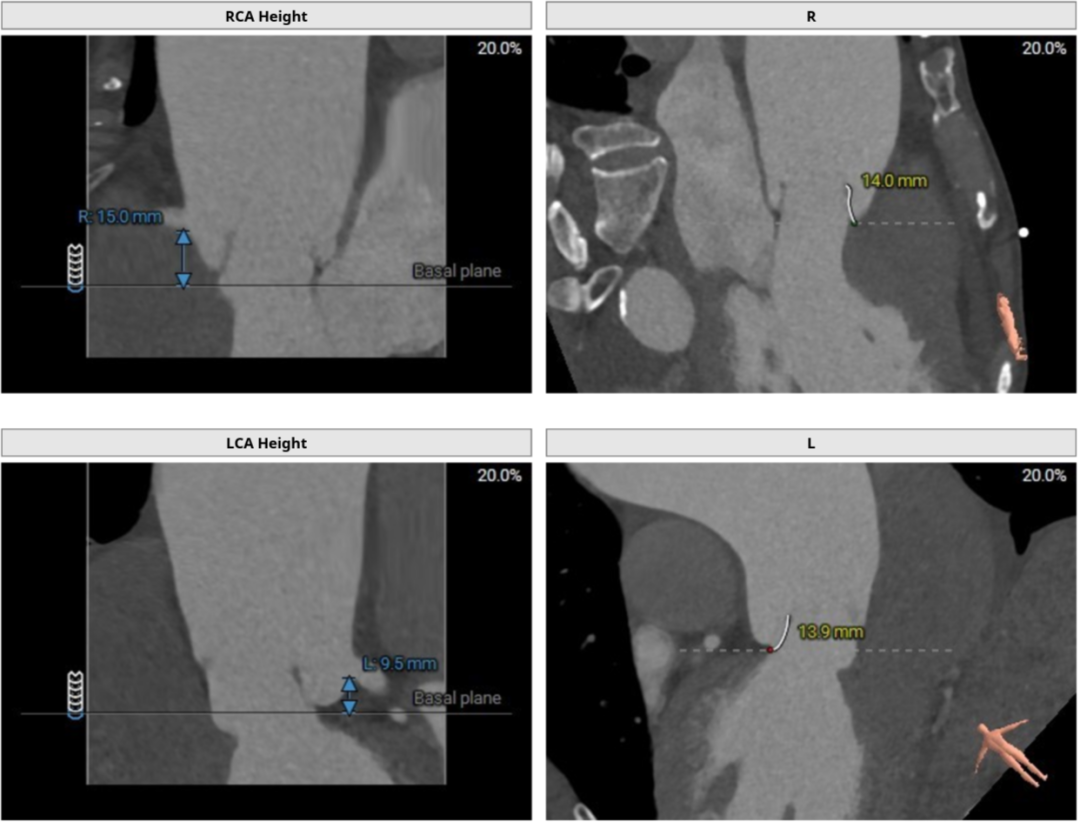
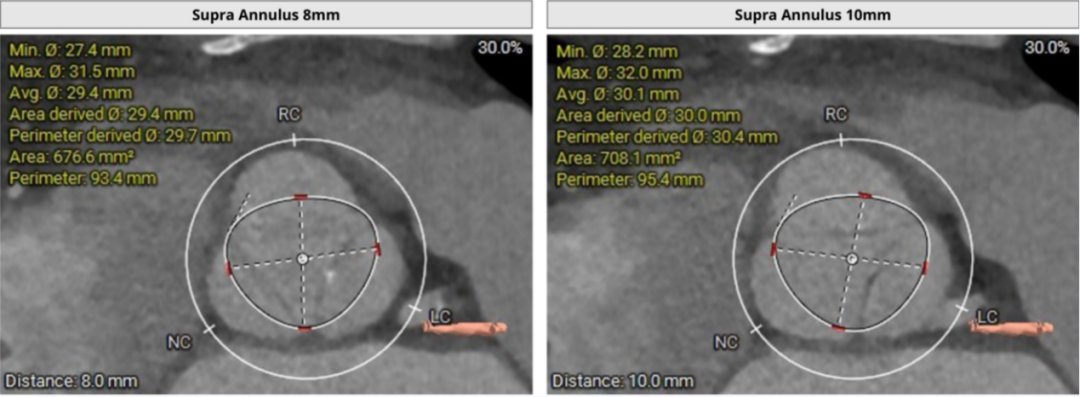
大瓣环,收缩期测量瓣环周长87.7mm,周长导出径27.9mm,LVOT周长87.4mm,周长导出径27.8mm,瓣环与流出道呈直筒型。







全生命周期管理手术策略
手术过程
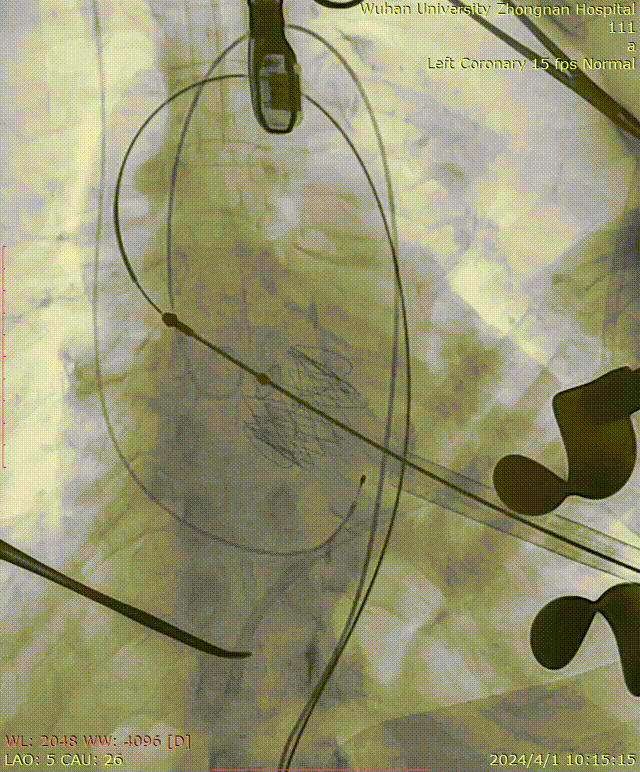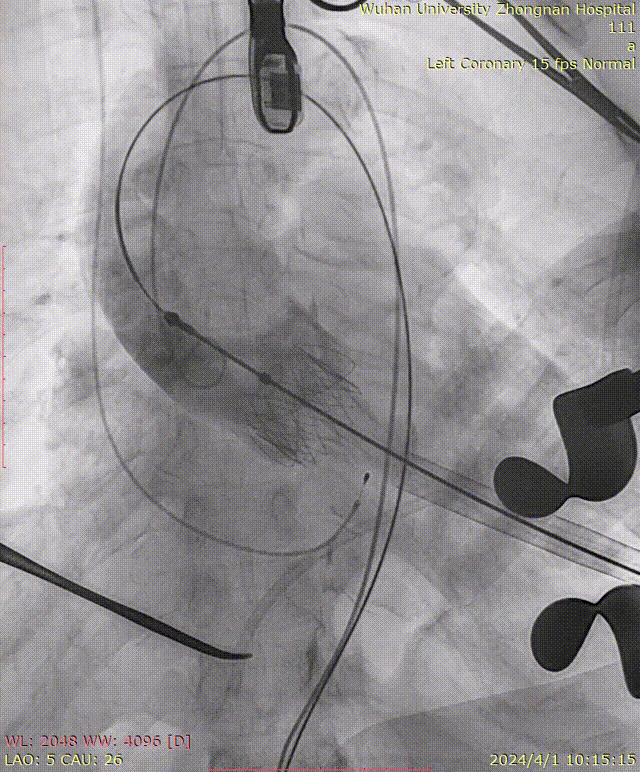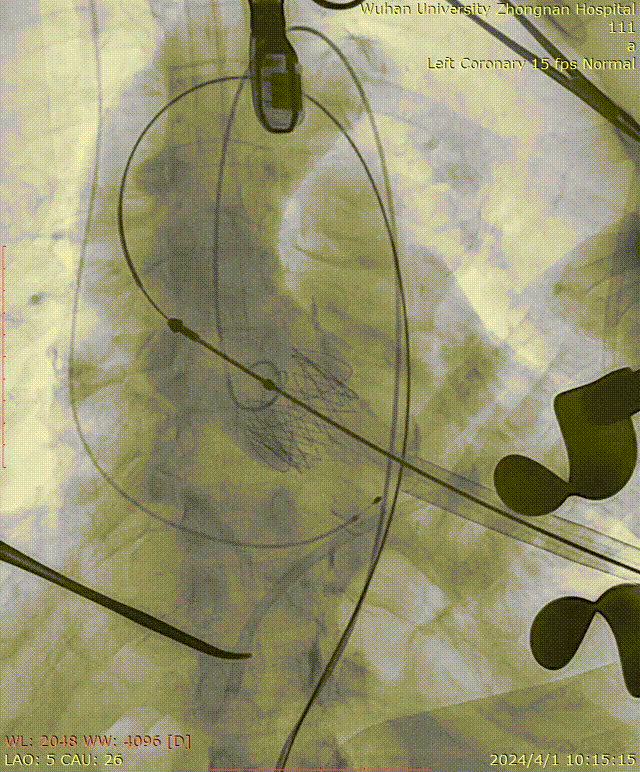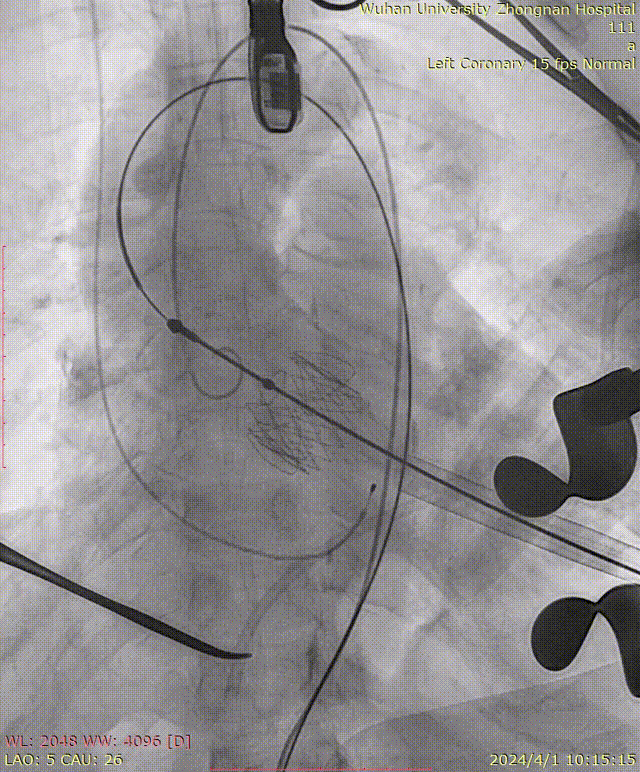
主动脉覆膜支架植入:


主动脉根部造影:
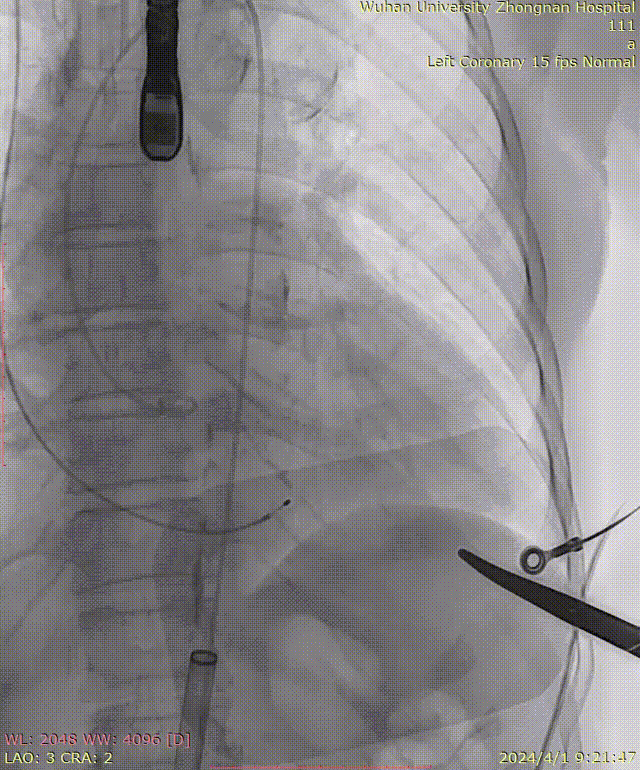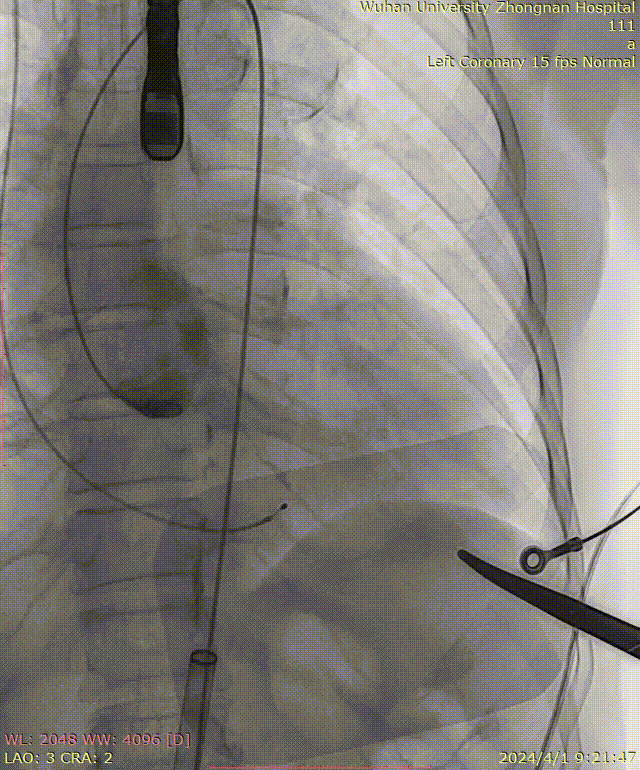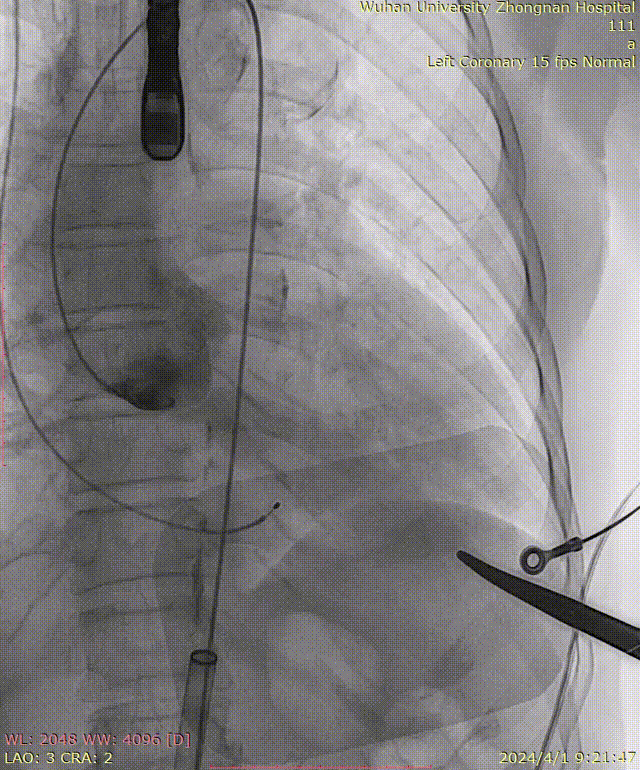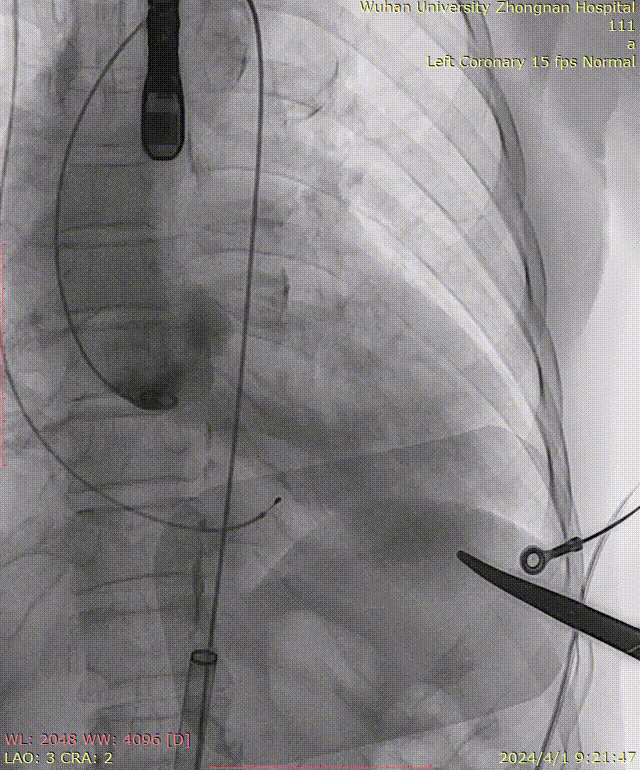
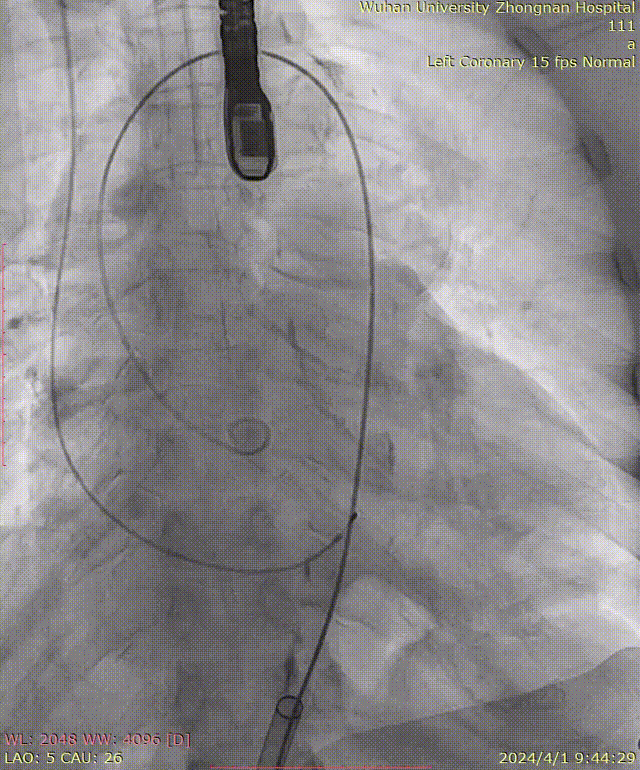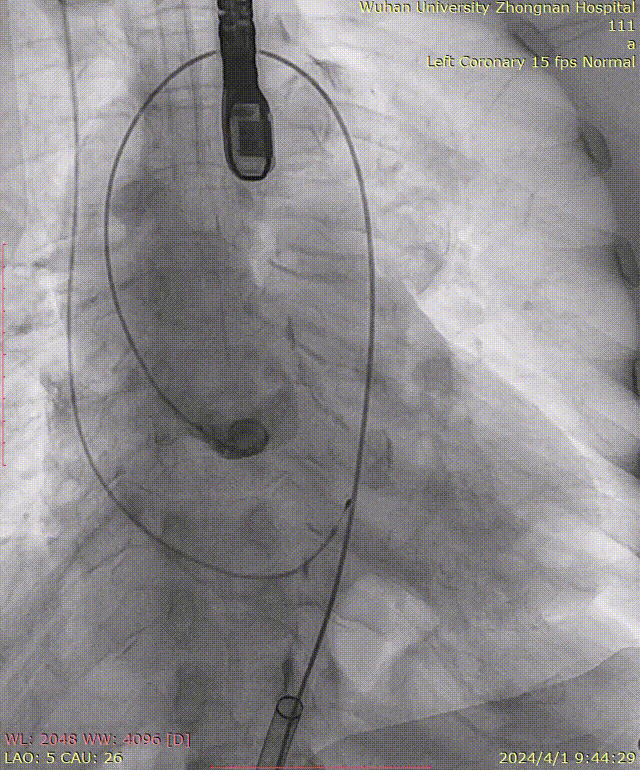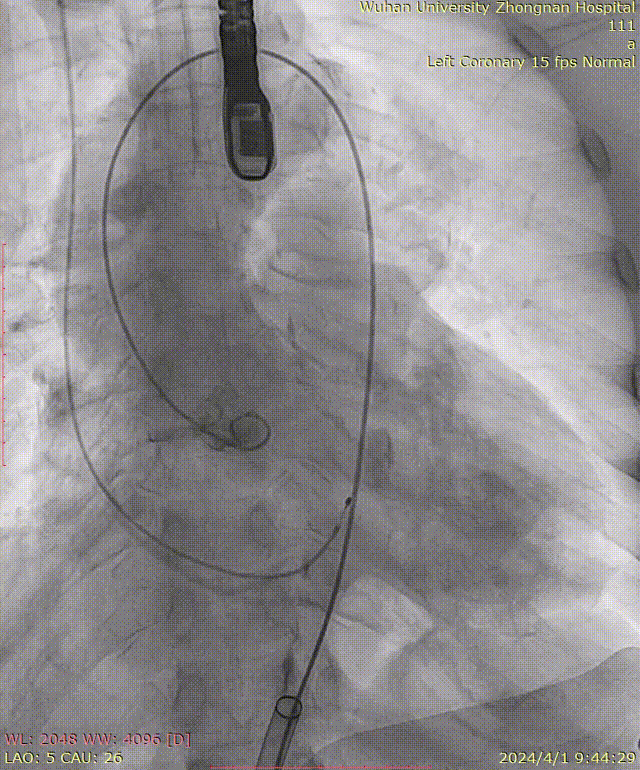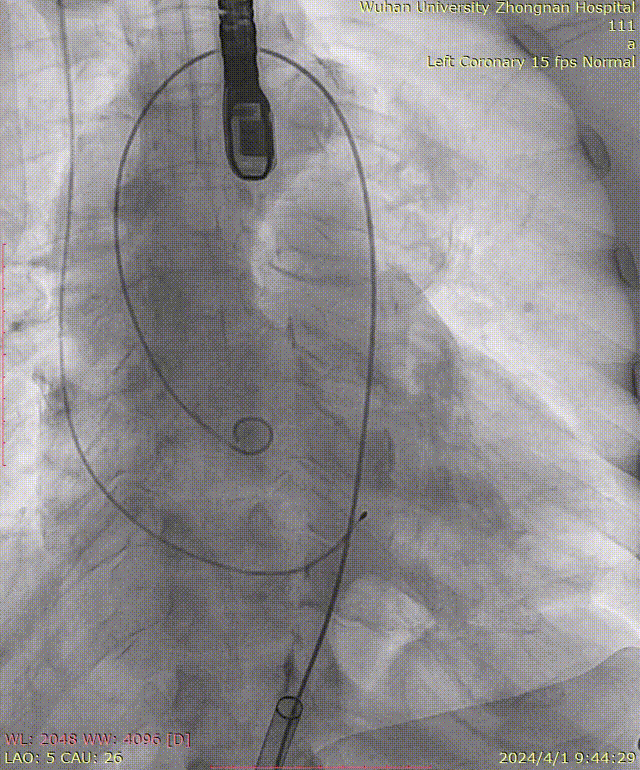
牵拉导丝,使其始终位于小弯侧,避免损伤主动脉夹层:
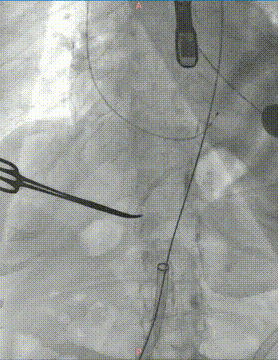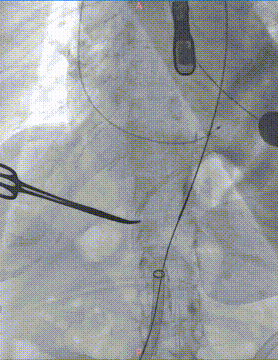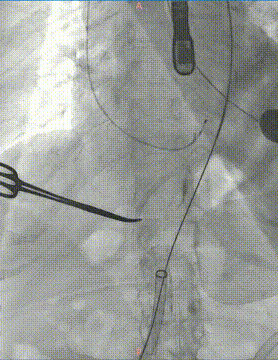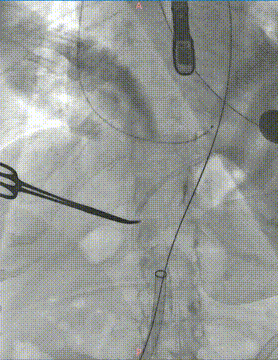
瓣膜定位:

定位件入窦及造影确认:
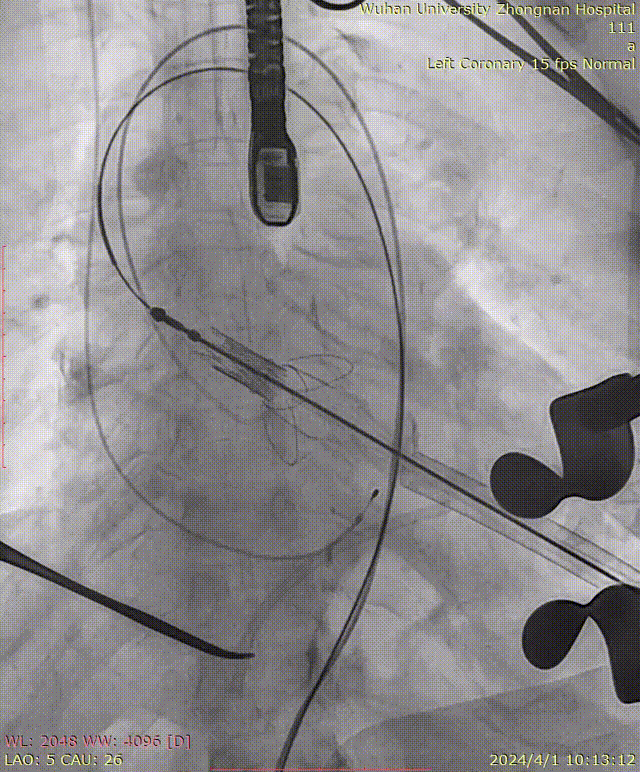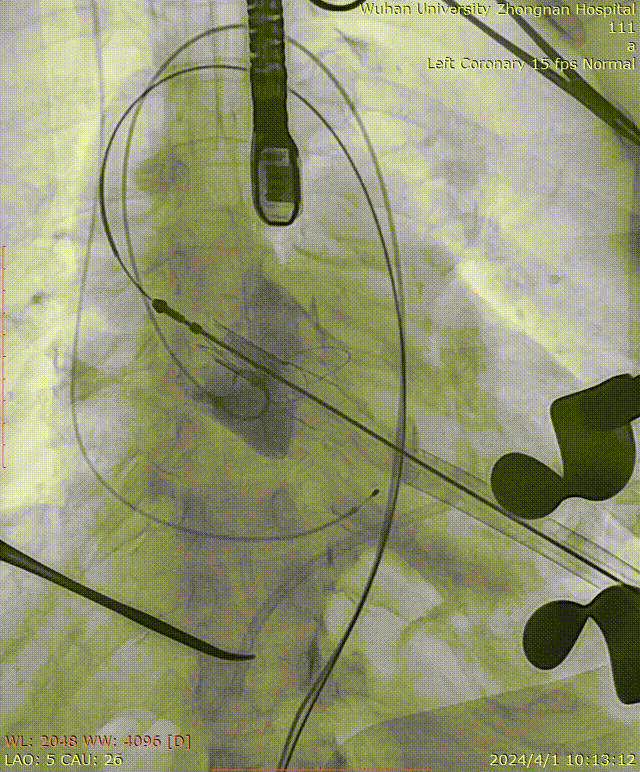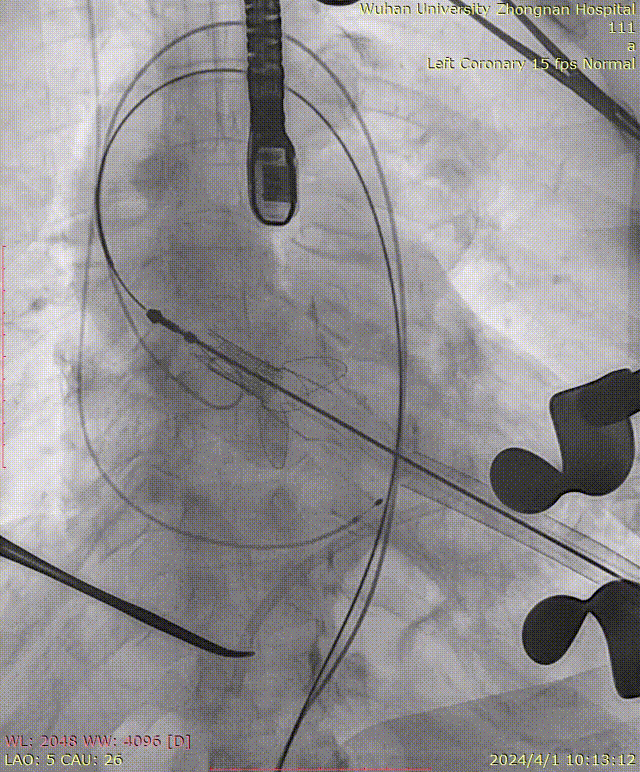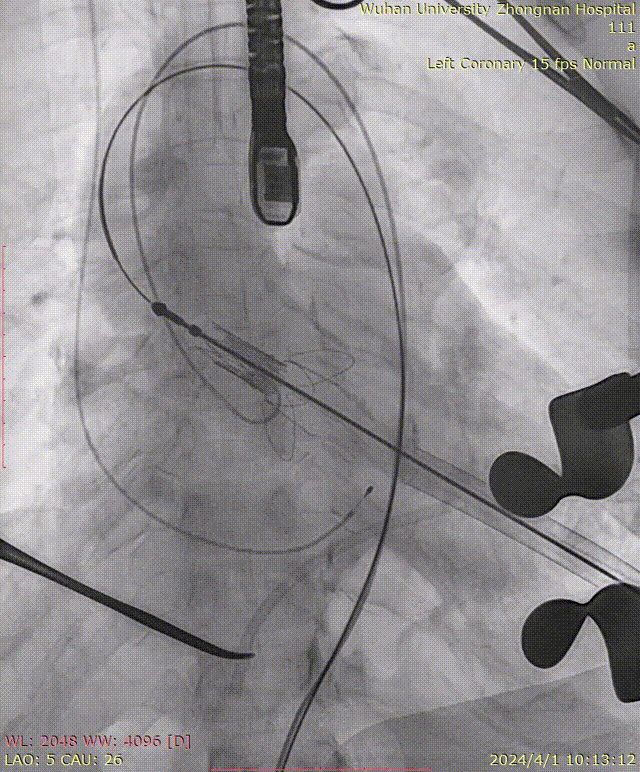
瓣膜释放后造影可见瓣周微量反流:

病例二
关键词
病例介绍
患者为男性。
主诉:“活动后胸闷、憋气4年余”入院。
心脏超声:左室壁运动弥漫性减低,主动脉瓣重度关闭不全,二尖瓣重度关闭不全,三尖瓣轻度关闭不全,升主动脉及肺动脉增宽,全心扩大,左室收缩功能减低,LVEF 28%,LVEDD 79mm。
心脏CTA:主动脉粥样硬化、管腔狭窄、溃疡形成,腹主动脉瘤样扩张,肺动脉干增宽,提示肺动脉高压。
术前CT评估
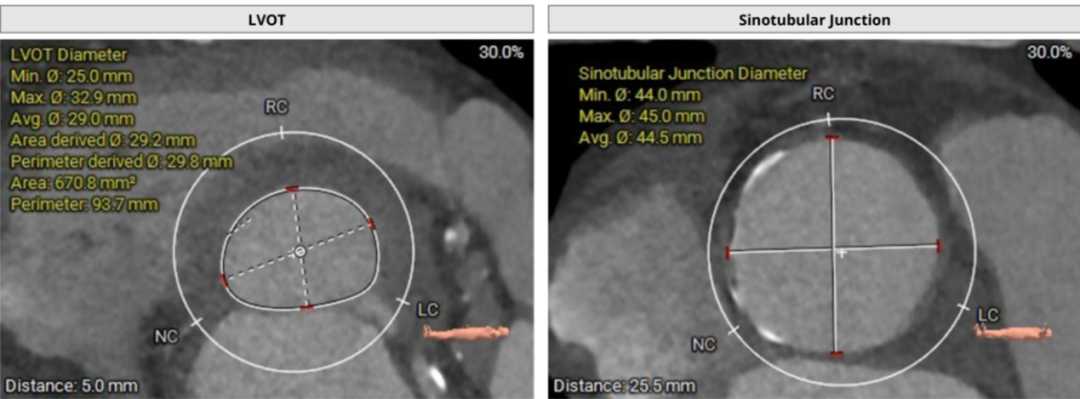
纯反流患者,瓣叶无钙化,瓣环周长为82.1mm,周长导出径为26.1mm,流出道周长93.7mm,周长导出径为29.8mm,瓣环与流出道呈敞口型。

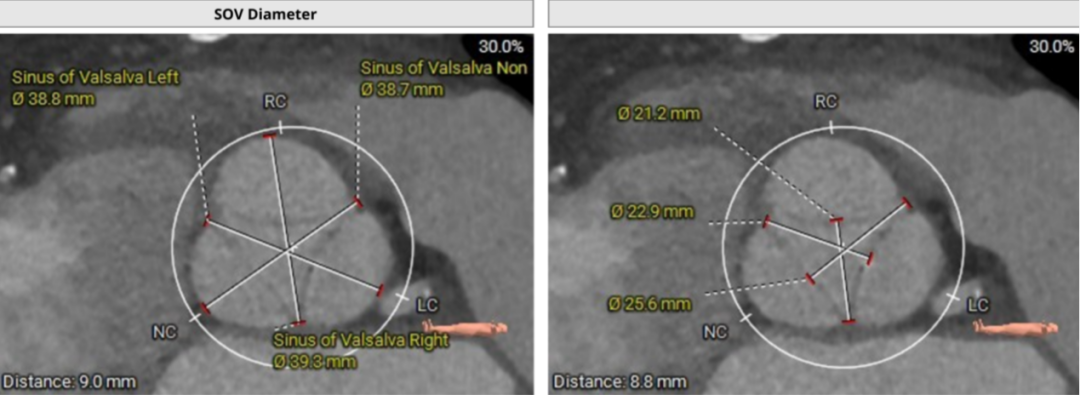
窦部扩张明显,窦部空间大,左侧瓣叶距对侧瓣叶交界22.9mm,右侧瓣叶距对侧瓣叶交界21.2mm,无窦瓣叶距对侧瓣叶交界25.6mm。
心尖入路夹角:154°,瓣环角度70°。

RCA:17.6mm,瓣叶长度为18mm;LCA:9.8mm,瓣叶长度为16.7mm。

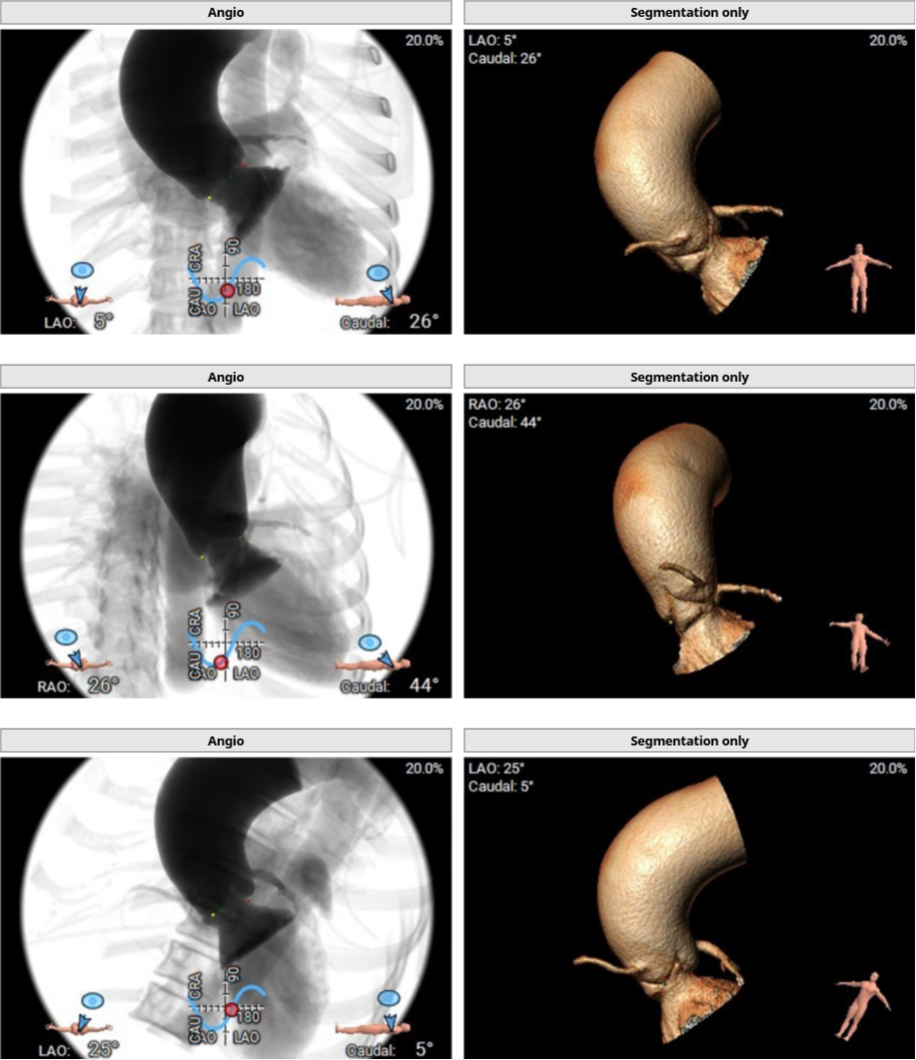
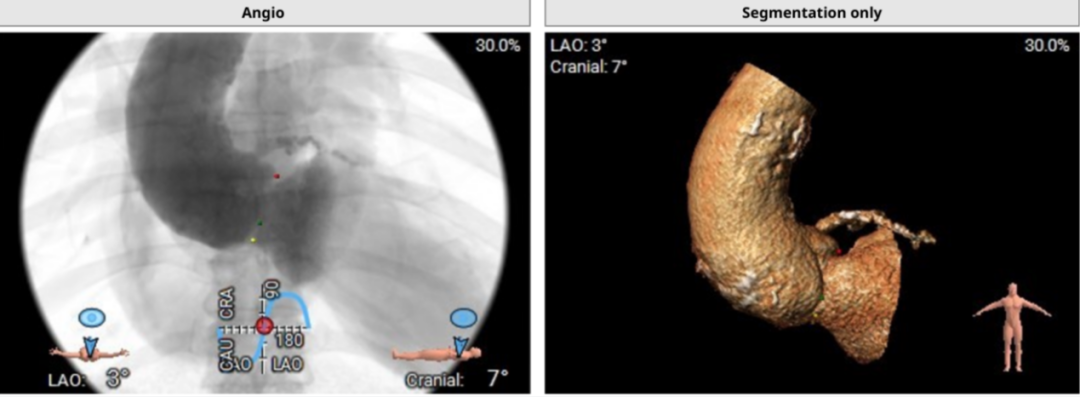
投照角度分析,右窦中心体位RAO 3°,Caudal 10°,左右重合 RAO 12°,Caudal30°,左冠切线位LAO 3°,Caudal 30°。

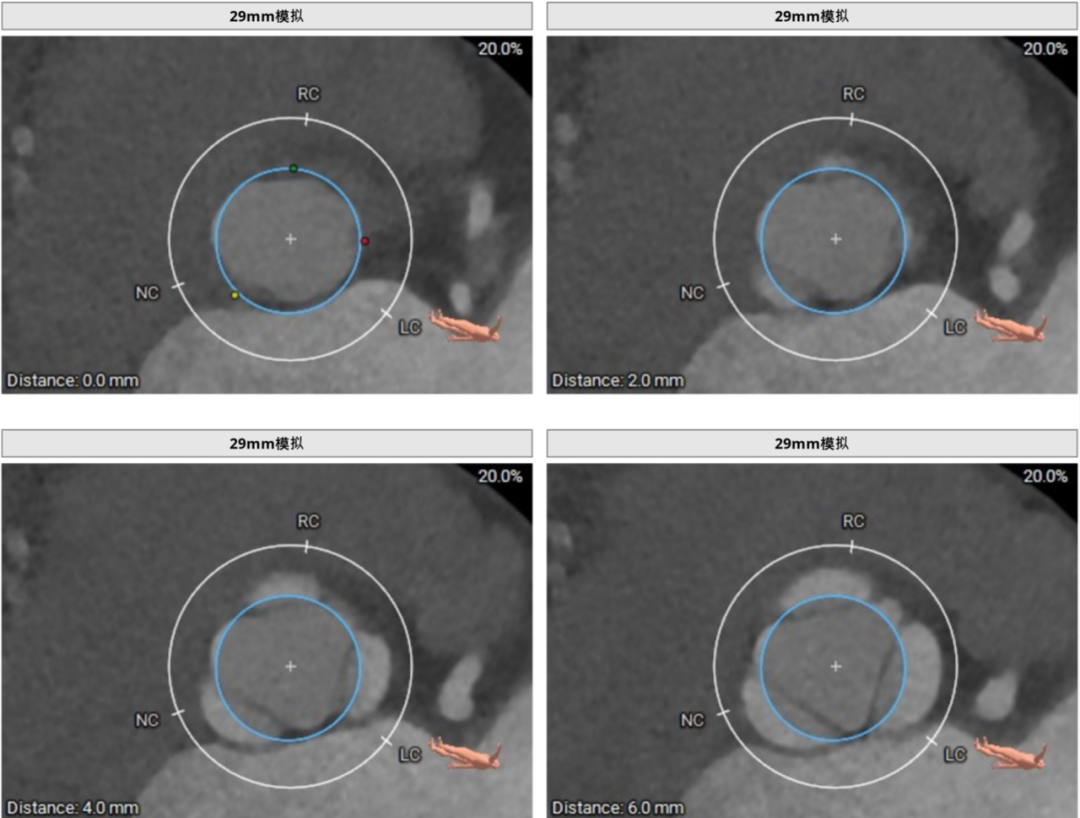
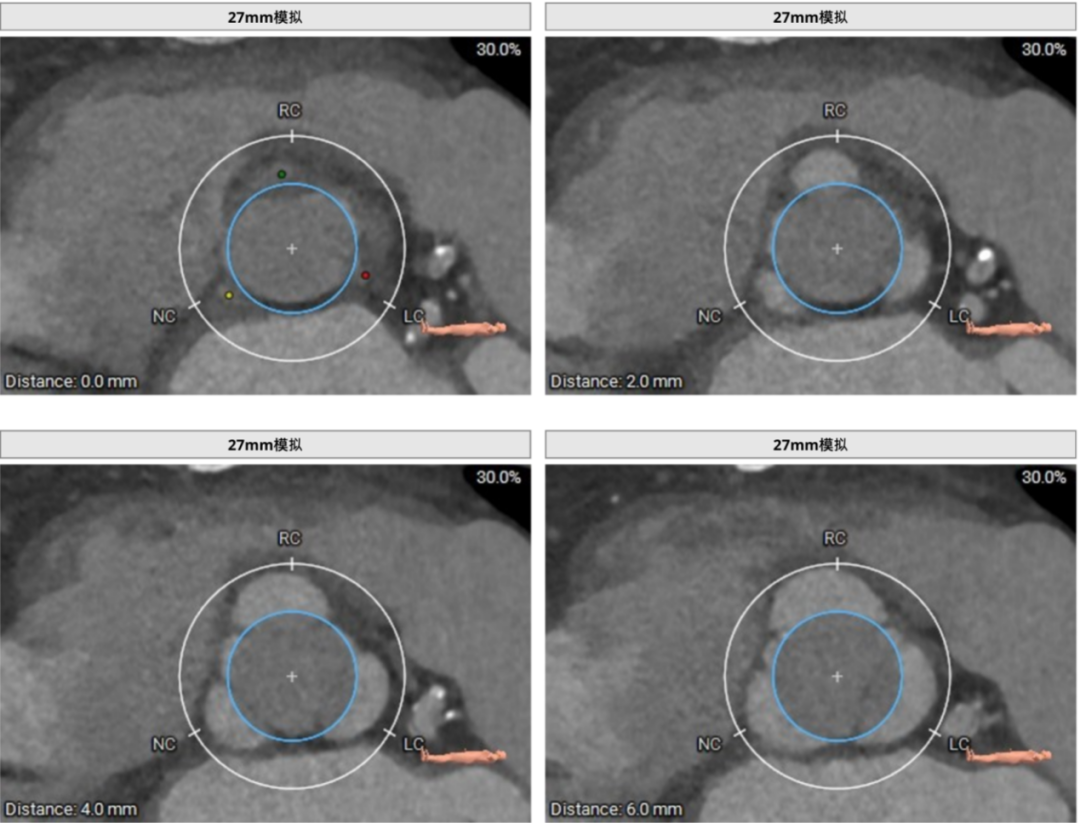
J-VALVE 29mm瓣膜模拟植入。
穿刺点位置确定。

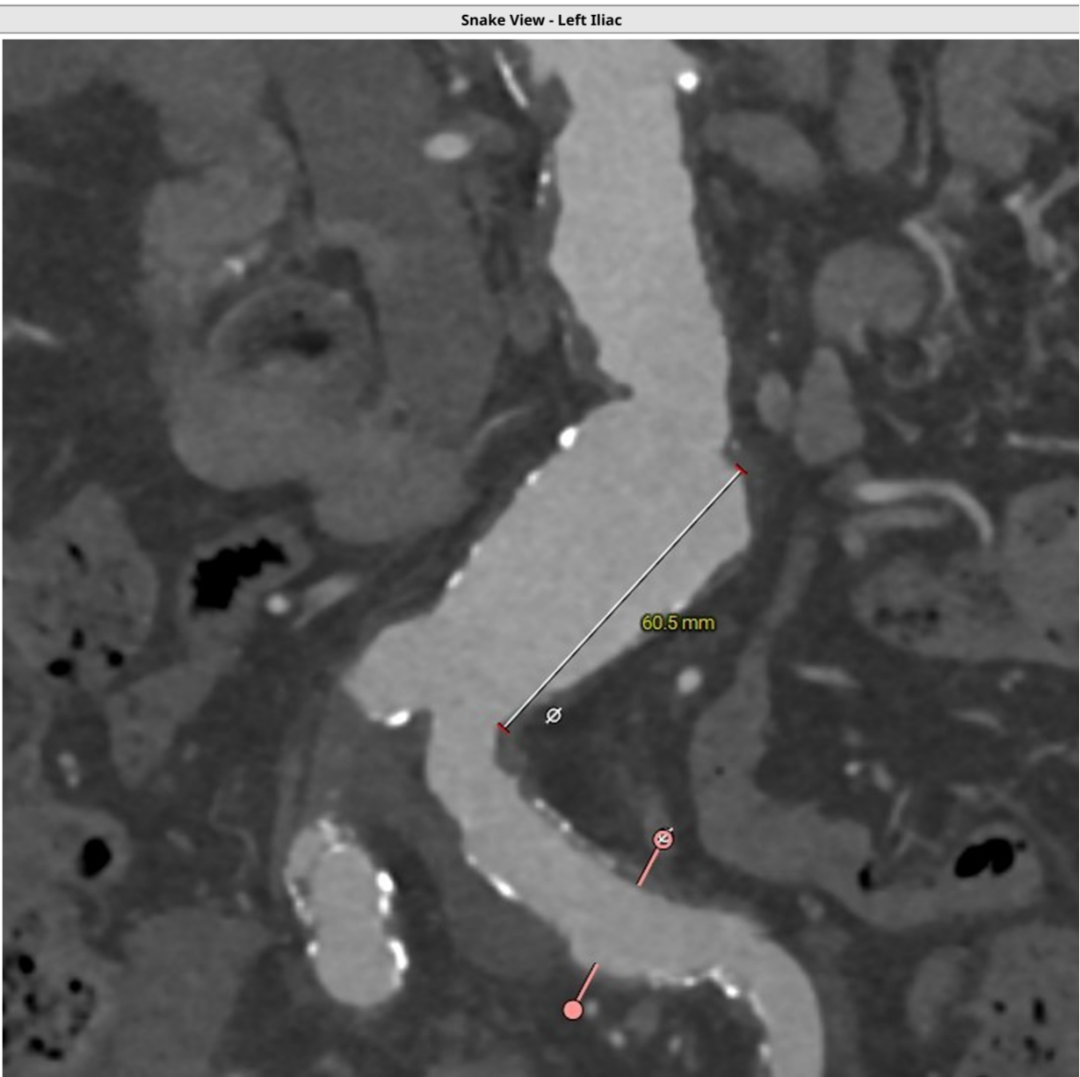
全主动脉评估,多发钙化斑块,主动脉弓可见较大溃疡,腹主动脉瘤,瘤体直径达35.4mm,长度达60.5mm,伴较大弯折角度。



全生命周期管理手术策略
从手术风险角度考虑,患者主动脉瓣重度关闭不全,合并左室功能严重下降,射血分数仅28%,外科手术高危,故选择进行TAVI。从解剖结构考虑,患者瓣环较大,同时流出道呈敞口型,合并严重横位心,经股TAVI植入自膨胀式瓣膜移位风险较大;患者主动脉弓较大血栓,同时合并腹主动脉瘤,伴较大弯折角度,经股路径手术风险较高;此外,患者左冠脉高度较低,经股植入较大型号自膨胀式瓣膜有冠脉闭塞风险。最后,由于患者同时存在冠脉病变,需要考虑未来冠脉通路问题。综合上述原因,决定经心尖植入J-VALVE 29mm瓣膜,同期植入胸主动脉覆膜支架。
手术过程
术中造影明确患者冠脉病变,于前降支及回旋支各植入1枚冠脉支架。


主动脉根部造影,可见明确大量反流。
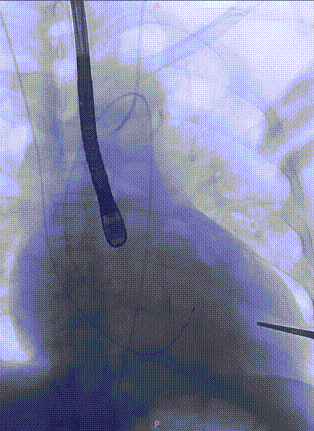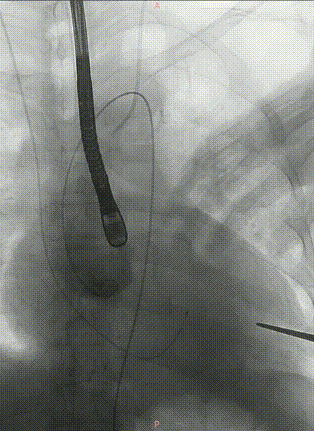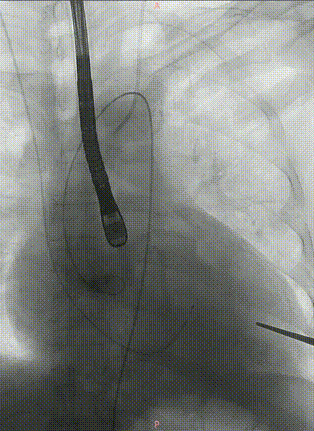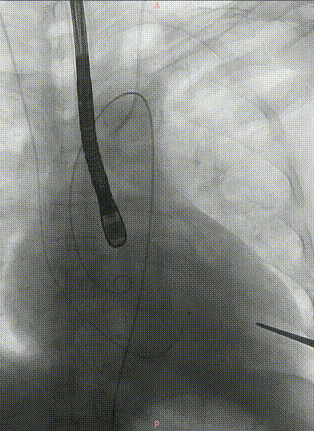
J-VALVE 29mm瓣膜进入及定位,全程牵拉导丝使其位于小弯侧,避免损伤主动脉弓部溃疡。

定位件入窦及瓣膜释放。


瓣膜最终位置理想,造影示微量瓣周反流。

胸主动脉支架植入。
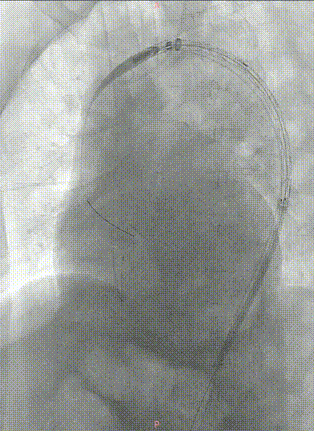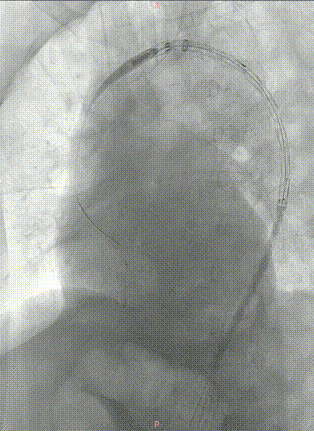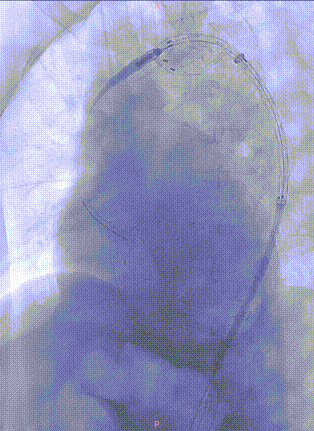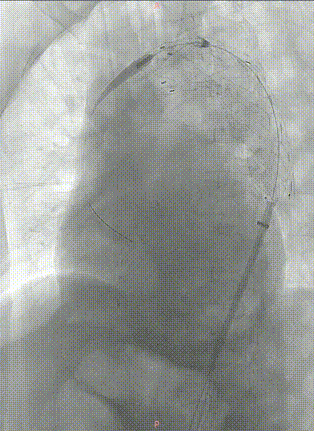
最终造影。

上述两例患者同时存在主动脉瓣重度反流及主动脉弓病变,一例患者合并升主动脉瘤及主动脉弓夹层,而另一例患者则合并主动脉弓溃疡,若行外科手术治疗,手术复杂且有较高风险。两例患者均存在大瓣环,左冠开口高度低,入路较差等问题,考虑到主动脉夹层破裂风险,以及瓣膜移位、入路并发症、冠脉闭塞风险及其他各项因素,从对患者全生命周期管理角度出发,选择进行一站式经心尖TAVI+主动脉覆膜支架植入。经心尖入路的J-VALVE瓣膜可避免经股入路潜在的夹层破裂风险,其独特的锚定设计,对于大瓣环反流患者瓣膜移位风险也较低;此外,J-VALVE瓣膜对瓣叶的夹持有效减少瓣叶的位移,降低了冠脉闭塞风险,其短瓣架设计也可为患者将来的冠脉介入治疗保留通路;制定一站式治疗方案对患者的创伤也相对较小,在手术顺序选择方面,考虑到主动脉弓夹层破裂的风险及覆膜支架位置,团队选择先行植入覆膜支架手术,随后进行TAVI;TAVI术中通过牵拉导丝,使其持续位于小弯侧,避免对大弯侧夹层造成影响,避免了夹层破裂的风险,在最大程度上保证患者获益更多。