健心知著
2023.10.06
第310期

射频RDN可安全、持续地降低血压,而不依赖于降压药物的类别和数量——GSR DEFINE亚组分析

刘健、叶桢、苏晓凤
北京大学人民医院
健心荐语
肾去神经术(RDN)可在有或无降压药物的情况下降低高血压患者的血压,是一种安全、有效且持久的方法。Global SYMPLICITY Registry (GSR) DEFINE(Denervation Findings in Real World)是一项旨在评估射频RDN安全性和有效性的研究。最近已有报道称射频RDN后血压降低的程度在不同高危合并症患者中是相似的。本研究则旨在确定处方降压药的数量或类型是否与未控制的高血压患者射频RDN后长期血压降低和心血管结局有关。
文章介绍
GSR DEFINE是一项前瞻性、多中心、单臂、开放标签、观察性的国际注册研究。本亚组分析观察了不同降压药物类别和数量对于接受射频RDN患者基线血压影响的3年临床随访结局。本文于2023年8月发表于Hypertension杂志。
研究方法
研究对象是接受射频RDN的所有人群,包括未控制的高血压患者。根据降压药物类别(即同一类别的2种降压药物计为1类)将受试者分为2个主要组:0-3种药物组和≥4种药物组。分别在术后6、12、24和36个月按标准护理对患者进行随访。并比较了两组患者的基线人口统计学、较基线血压变化(在RDN手术前和每次随访时测量诊室血压和24小时动态血压)和不良事件发生率(不良事件由临床事件委员会(心血管研究基金会,纽约)独立裁决)。
进一步的亚组分析包括:第一,药物类别数量的变化;第二,欧洲心脏病学会/欧洲高血压学会指南推荐的不同药物类别组合及其相应的血压变化;第三,难治性高血压的特定药物类别组合(≥3种不含醛固酮拮抗剂的药物和≥3种含醛固酮拮抗剂的药物);第四,特定的高血压储备药物类别(如α-肾上腺素受体阻滞剂、中枢作用的解交感神经药物、直接肾素抑制剂和直接作用的血管扩张剂)对血压的影响。
研究结果
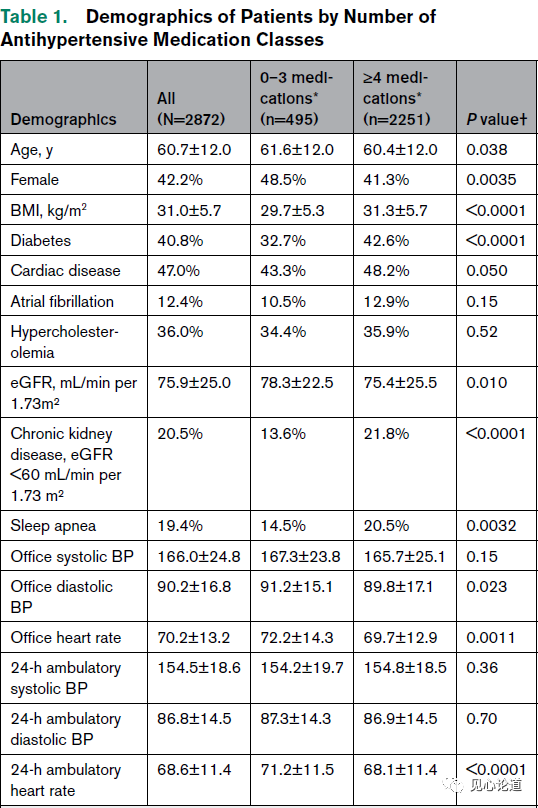

表1:按降压药物类别数目划分的患者人口基线数据
截至2023年3月,共有3332名患者入组GSR DEFINE队列。有2872名患者有关于处方降压药物数量和类型的可用数据。其中2746人有与处方药物相关的连续血压数据。表1总结了当前GSR DEFINE队列的详细基线特征。
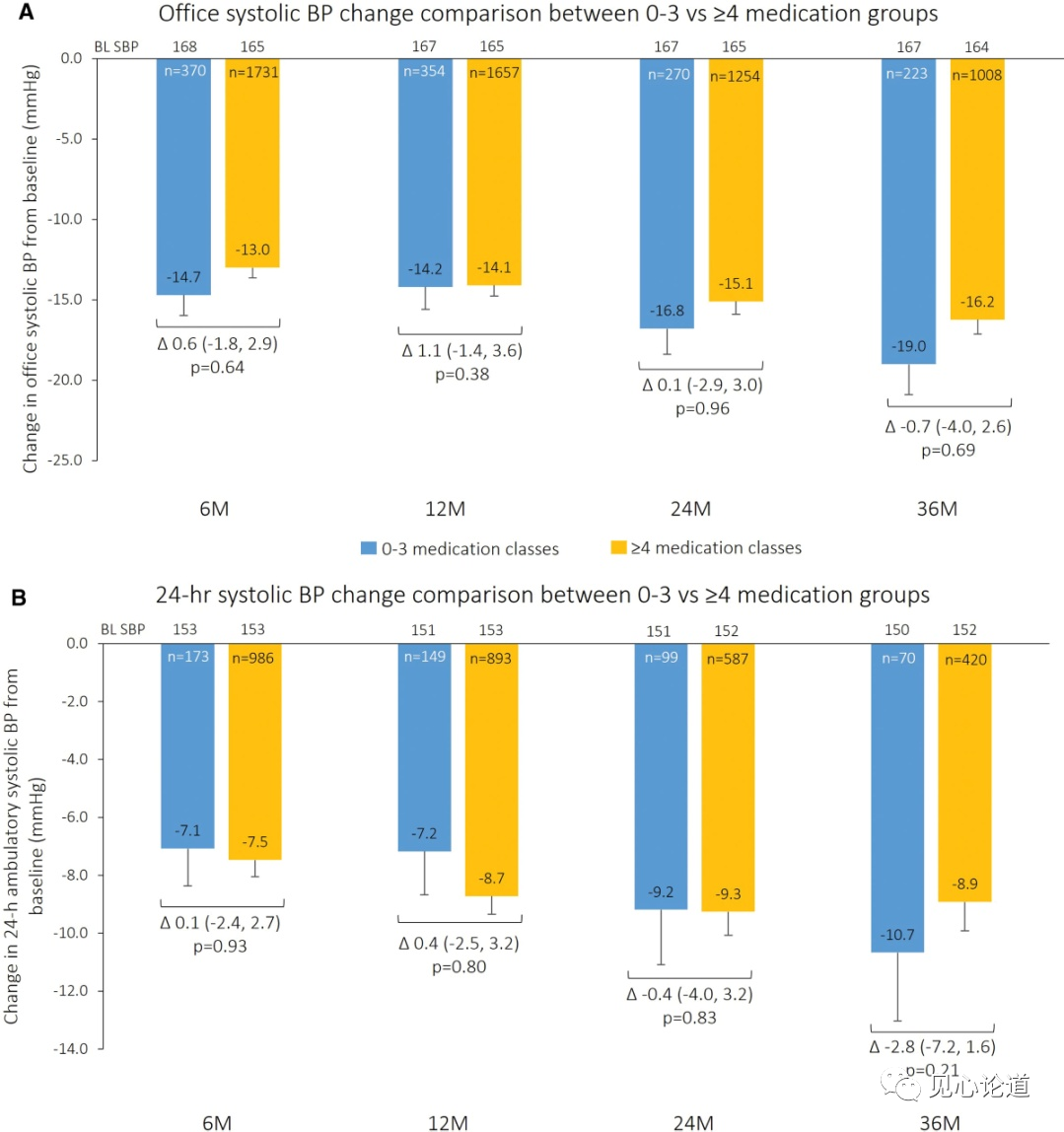
图1:收缩压(SBP)从基线(BL)开始的变化以及0-3种和≥4种药物类别之间的比较
在0-3种和≥4种降压药物组中,36个月内收缩压(图1)逐渐降低,血压在每个随访时间点与基线相比均有显著变化(P<0.0001)。36个月时,服用0-3种和≥4种药物的患者的诊室收缩压分别比基线下降19.0±28.3和16.2±28.6 mmHg。两组间无显著差异(校正后差异为- 0.7 mmHg [95% CI, - 4.0 ~ 2.6];P = 0.69;图1 a)。24小时收缩压较基线分别下降10.7±19.7和8.9±20.5 mmHg,无组间差异(校正后差异为- 2.8 mmHg [95% CI, - 7.2至1.6];P = 0.21;图1 b)。
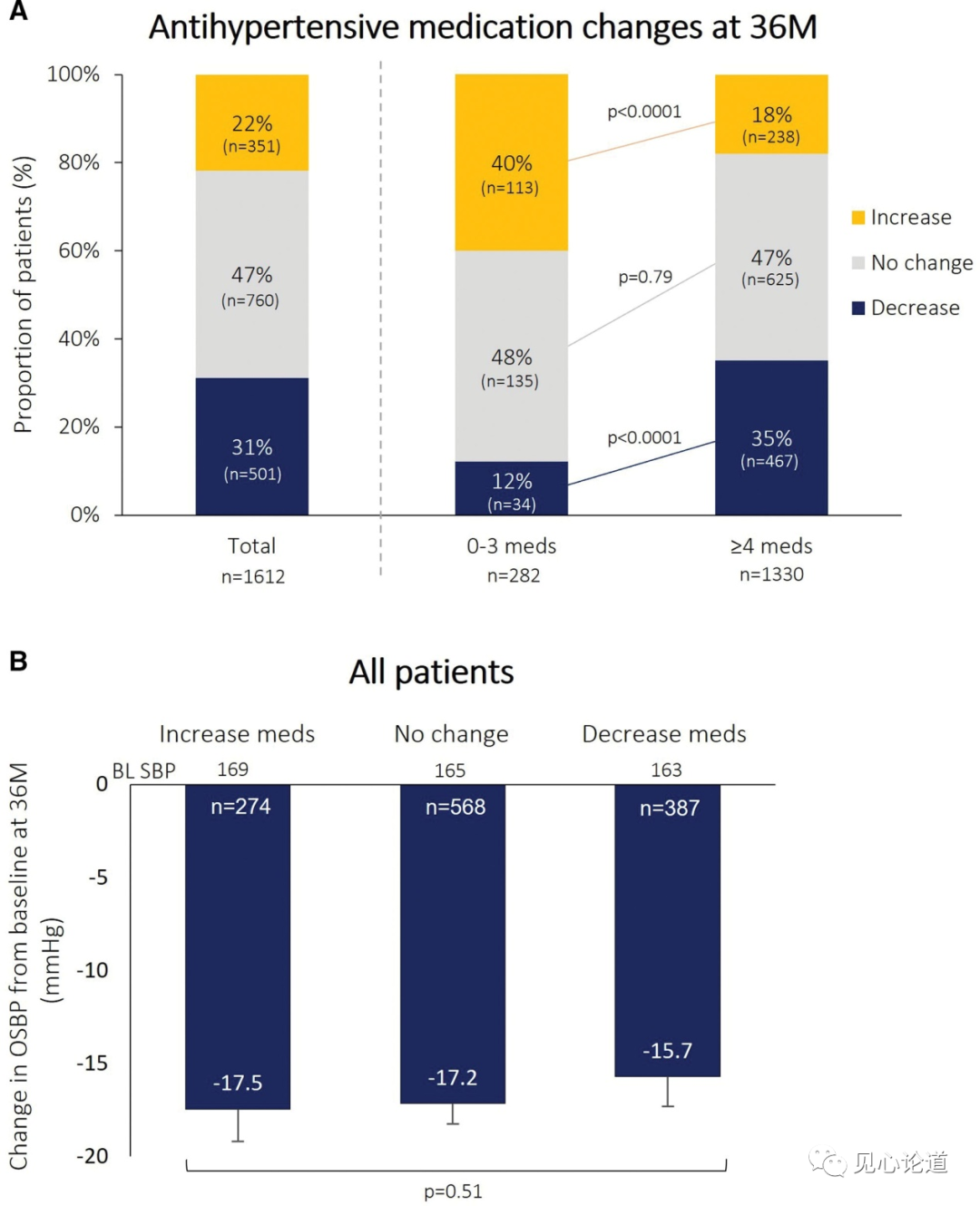
图2:射频肾去神经后36个月诊室收缩压(SBP)和药物变化
36个月内,大多数患者的用药类别没有改变(46.8%),有31.2%的患者减少了用药类别,有22.0%的患者增加了用药类别(图2A)。36个月时,增加、不变和减少用药组的诊室收缩压均较基线显著下降(P<0.0001),各组间无显著差异(P=0.51;图2 b)。
此外,与服用≥4种药物类别的患者相比,服用0-3种药物类别的患者从基线开始增加药物数量的比例显著更高(40%vs18%;P < 0.0001;图2 a)。相比之下,服用≥4种药物类别的患者减少药物数量的比例明显高于服用0-3种药物类别的患者(35%vs12%;P < 0.0001)。没有改变用药类别的患者比例相似(48%vs≥47%;P=0.79)。
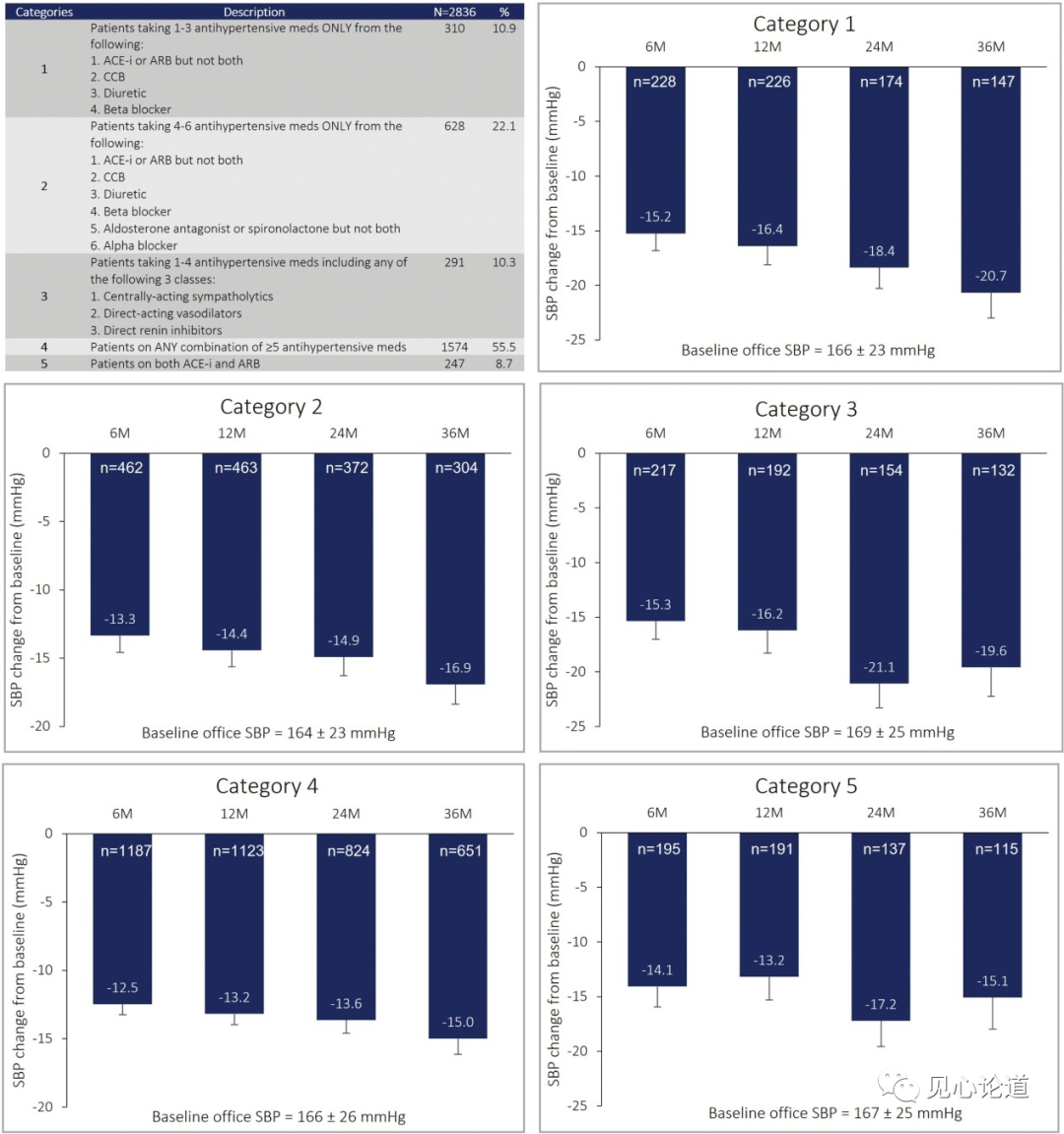
图3:不同类别的基线降压药物组合及其诊室收缩压(SBP)在36个月内的变化
根据欧洲心脏病学会/欧洲高血压学会高血压管理指南,患者在基线时按应用的非互斥的常用降压药物类别来进行分类。
第1类:10.9%的患者服用1-3种降压药物,包括ACEI或ARB、CCB、利尿剂和β受体阻滞剂;第2类:22.1%的患者服用了4-6种降压药物,包括ACE抑制剂或ARB、CCB、利尿剂、β受体阻滞剂、醛固酮拮抗剂、α受体阻滞剂;第3类:10.3%的患者服用1-4种储备降压药物,包括以下任何一种:中枢作用解交感药、直接作用的血管扩张剂和直接肾素抑制剂;第4类:55.5%的患者服用≥5种降压药物的任何一类组合;第5类:8.7%的患者在他们的用药方案中同时服用了ACEI和ARB,这不是指南推荐的。
图3柱状图显示了每一类药物组合诊室收缩压从基线开始的变化。在所有5个类别中,诊室收缩压在36个月内显著下降(P<0.0001)(图3)。
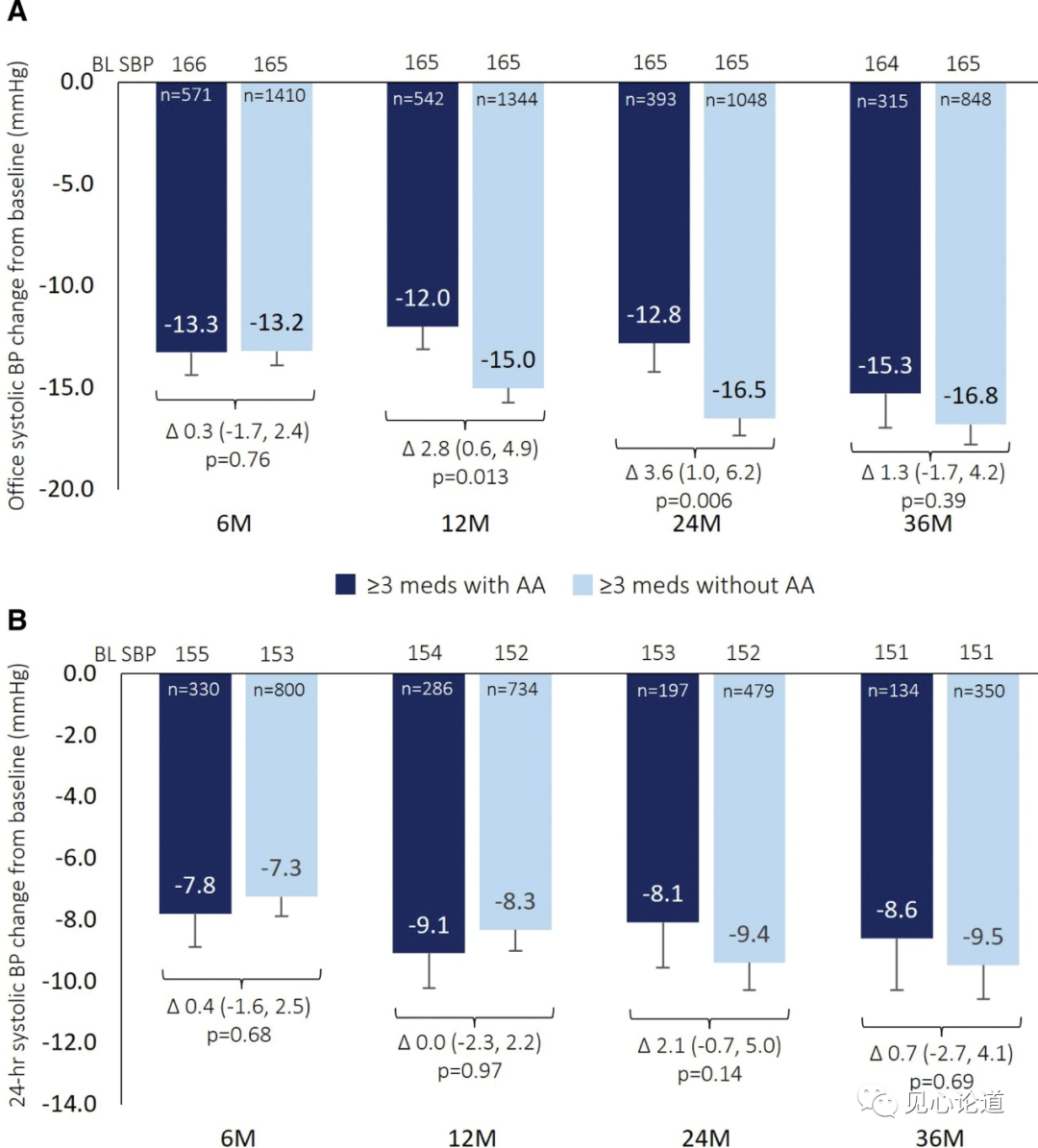
图4:在服用或不服用醛固酮拮抗剂(AA)≥3种降压药物的顽固性高血压患者的收缩压(SBP)与基线(BL)的变化
在难治性高血压队列中(服用≥3种降压药物且血压不受控制),RDN后36个月内诊室血压和24小时血压均较基线有显著降低(P<0.0001;图4)。在36个月时,基线时服用≥3种降压药物(包括醛固酮拮抗剂)的难治性高血压患者的诊室收缩压和24小时收缩压分别下降15.3和8.6 mmHg;基线时服用≥3种降压药物(未使用醛固酮拮抗剂)的难治性高血压患者的诊室收缩压和24小时收缩压分别下降16.8和9.5 mmHg(图4)。12个月时(调整后的差异为2.8 mmHg [95% CI, 0.6-4.9];P=0.013) 和24个月时(调整后差异为3.6 mmHg [95% CI, 1.0-6.2];P=0.006)的诊室收缩压变化有显著差异;但在6个月时(调整后差异为0.3 mmHg [95% CI, - 1.7至2.4];P=0.76) 或36个月时(调整后差异为1.3 mmHg [95% CI, - 1.7至4.2];P = 0.39;图4)无显著差异。各组在任何时间点的24小时收缩压变化无显著差异(图4B)。
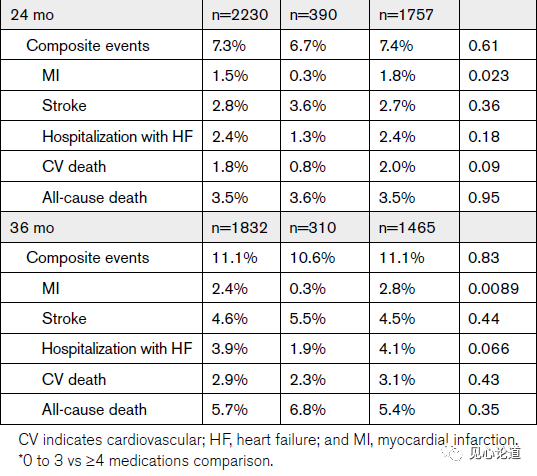
表2:各时间点基线降压药物类别数目的不良事件
36个月时,1832名患者的不良事件信息如下:2.4%为自发性心肌梗死,4.6%为卒中,3.9%为新发心力衰竭住院,2.9%为心血管死亡,5.7%为全因死亡。36个月的综合事件发生率为11.1%。0-3和≥4种药物类别患者的比较显示,服用≥4种药物类别的患者在24个月时发生心肌梗死的人数明显更多(1.8% vs 0.3%;P=0.023),在36个月时差异更大(2.8%对0.3%;P = 0.0089;表2)。两组间不良事件发生率无其他显著差异。
结 论
射频RDN在36个月内可以安全、持续地降低血压,而不依赖于降压药物的数量(包括0-3和≥4种降压药物)和类别。大多数患者在射频RDN后减少或不改变其降压药物类别的数量。射频RDN可能是一种安全有效的高血压辅助治疗方法。
点评
射频RDN已被证明在随机假手术对照试验和现实世界的患者中是安全有效的,包括广泛的难以控制的高血压和各种合并症患者。然而,RDN在不同数量和类型的降压药物类别背景下的疗效尚未详细研究。这项GSR DEFINE研究评估了接受不同类别的降压药物治疗的患者,为这一领域提供了新的数据,有助于从另一方面理解射频RDN。本研究仍然存在一些局限性:第一,GSR DEFINE是一个大型的真实世界全球观察登记,没有比较对照组;第二,这是一个基于常规临床实践的观察性登记,并不是GSR DEFINE中的所有患者在所有随访时间点的所有数据都被收集或可用;第三,未进行客观依从性测试;第四,没有收集任何类别药物的总数量或剂量,因此无法分析药物负担,也无法辨别使用重复类别药物的患者比例。第五,登记册中的大多数患者都接受了第一代单电极导管的治疗,应用的病灶数量也各不相同。