近日,温州医科大学附属第一医院心内科周浩教授带领心脏瓣膜介入团队,成功为一名Type0型二叶式的高危海德综合征患者完成了TAVR手术。

患者基础情况
患者女性73岁,发现主动脉瓣狭窄2年余,但未进一步治疗。近1年来反复黑便,考虑消化道出血,行胃镜、小肠镜、胶囊内镜、小肠造影等检查,考虑胃肠道毛细血管扩张症导致的出血, 8月前曾于外地行硬化剂注射+钛夹夹闭术。此次因再发胸闷2月,双下肢水肿1周入院。入院时查血红蛋白64g/L,粪隐血阳性,考虑仍存在消化道出血,目前诊断考虑主动脉瓣狭窄相关的消化道出血,即海德(Heyde)综合征,拟行TAVR术,考虑术前仍有消化道出血,故暂未予抗血小板治疗,予临时输注红细胞,血红蛋白升至79g/L后进行TAVR。
术前心超结果
术前影像评估

主动脉根部扫描
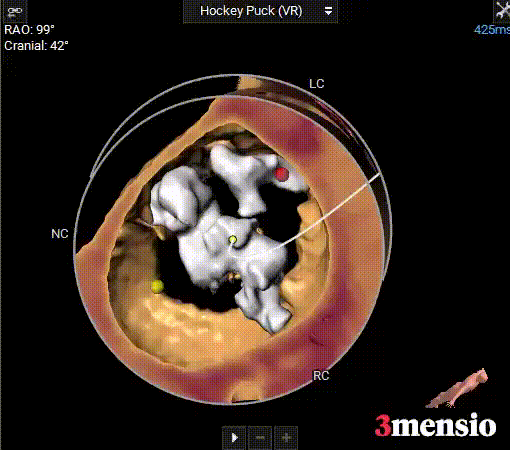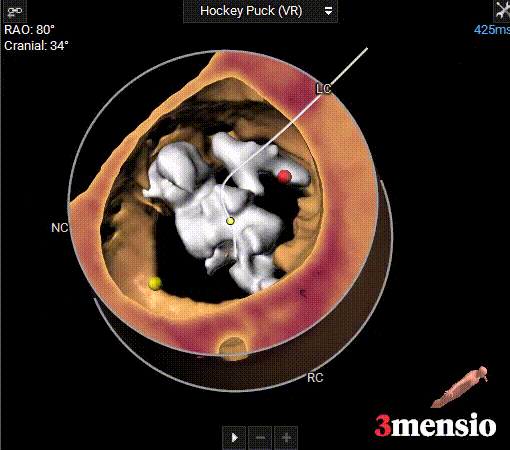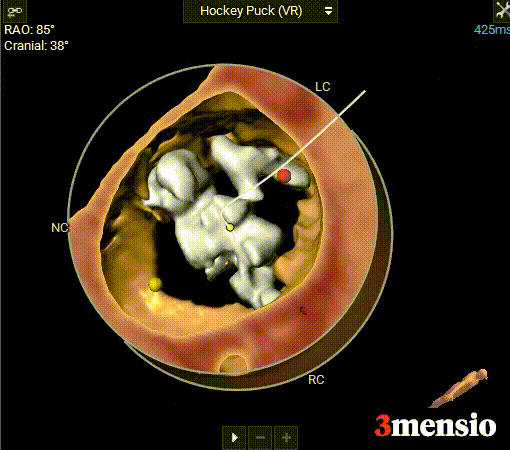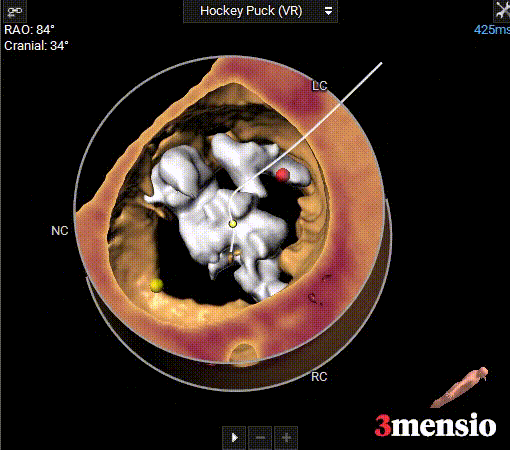
钙化分布

Annulus:Φ21.5mm
19.4mm*32.2mm

LVOT:Φ22.9mm
19.3mm*25.8mm
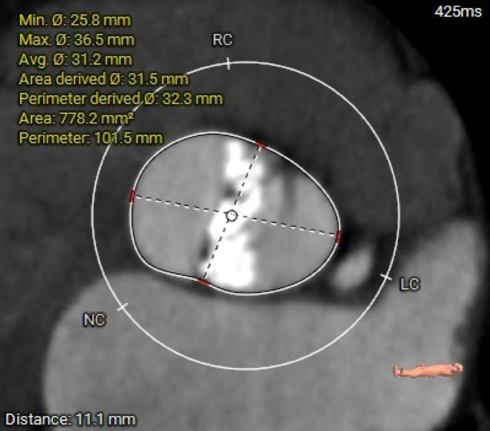
Valsalva:Φ32.3mm
25.8mm*36.5mm
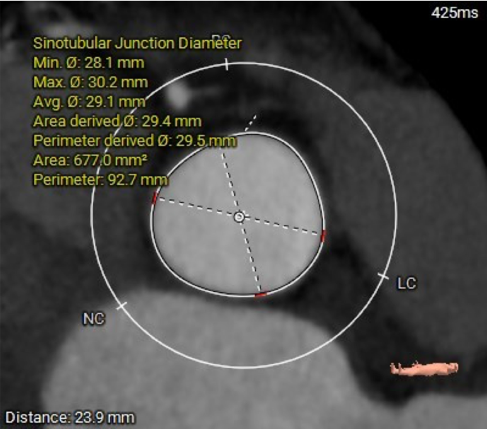
STJ:Φ29.5mm
28.1mm*30.2mm

AOO:Φ35.7mm
34.7mm*36.3mm
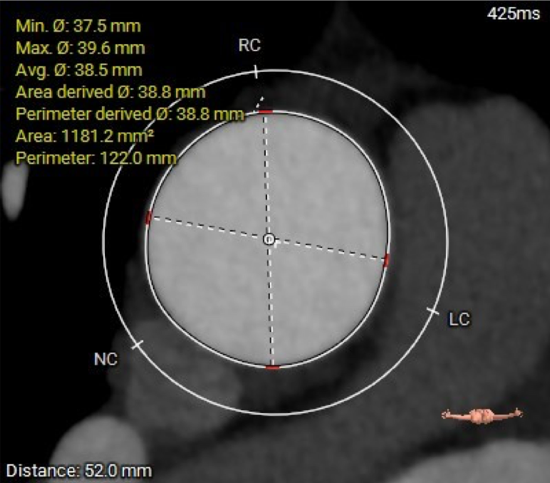
AOO MAX:Φ38.8mm
37.5mm*39.6mm
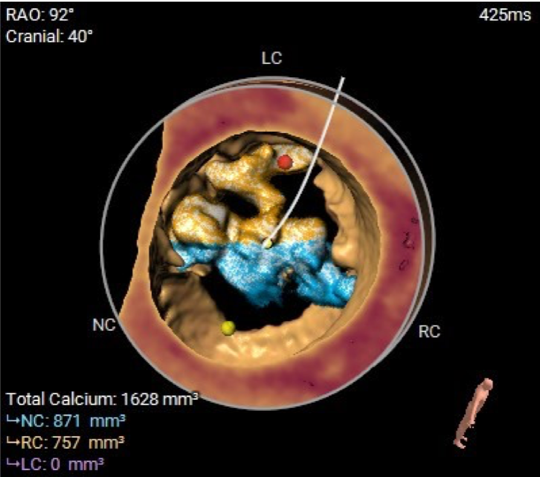
HU747:1628mm³
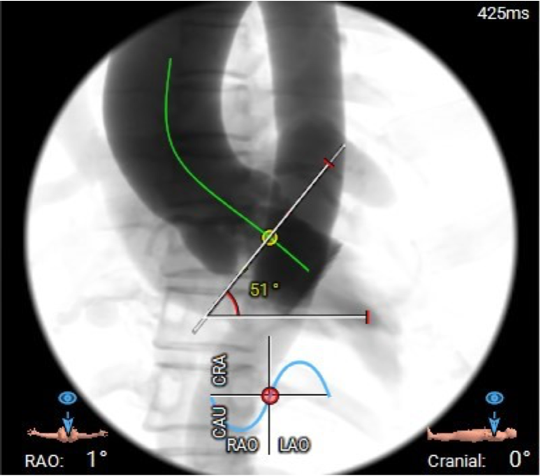
主动脉瓣环水平夹角:51°
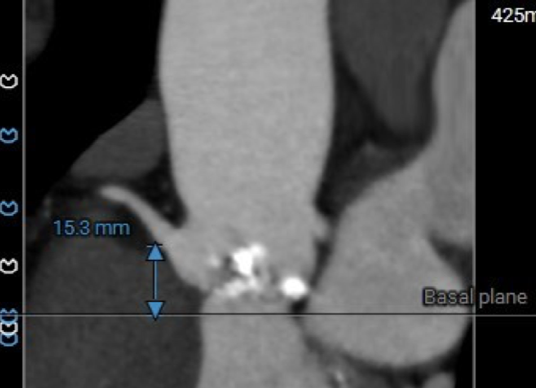
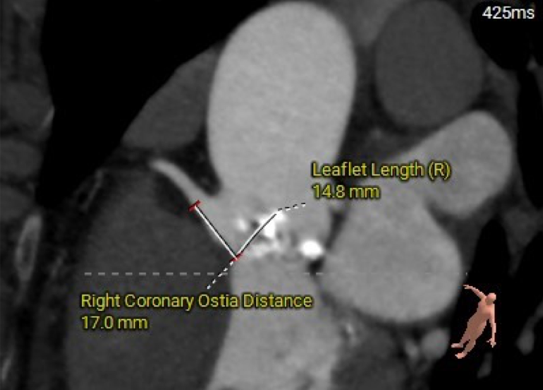
冠脉风险评估


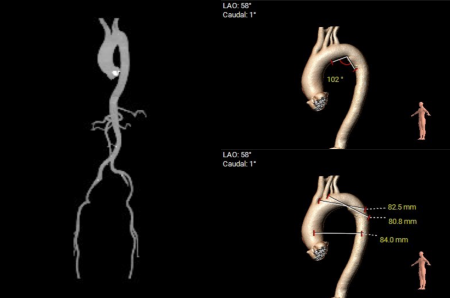
弓部及入路评估

术前超声评估

手术策略讨论
手术过程
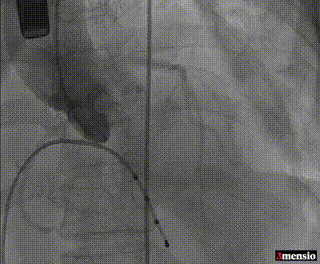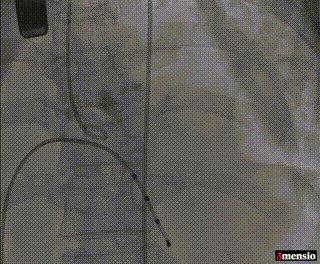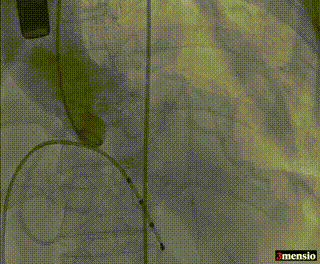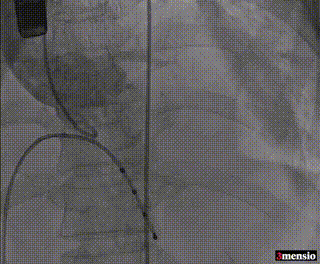
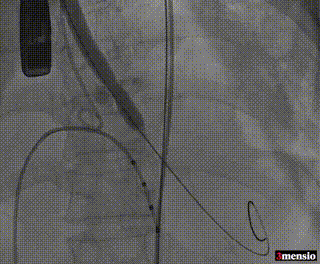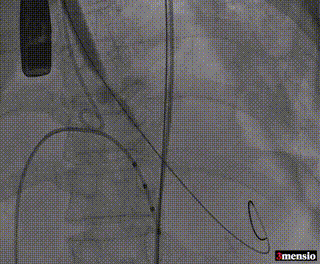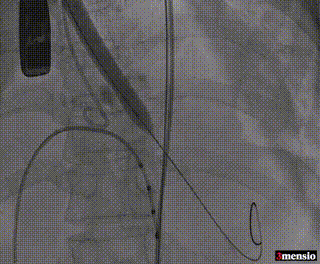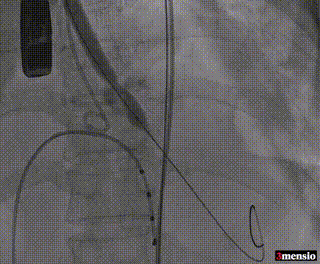
8mm外周球囊预扩张
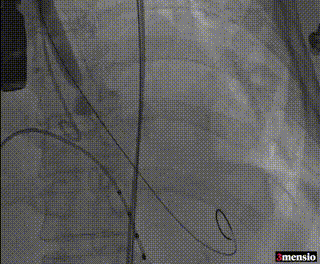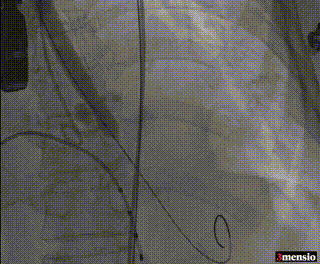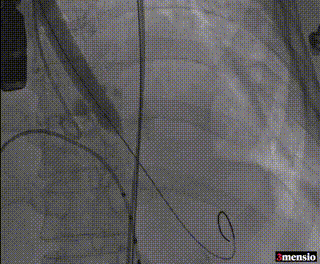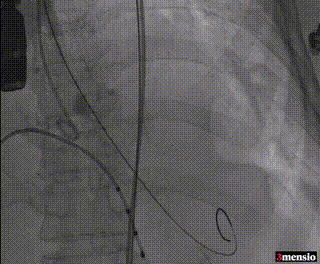
10mm外周球囊扩张

预扩张球囊跨瓣情况

18mm球囊预扩张

球囊扩张后瓣口开合情况

输送系统过弓
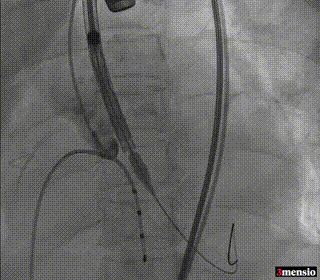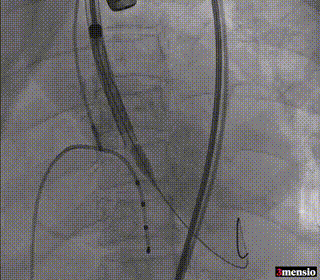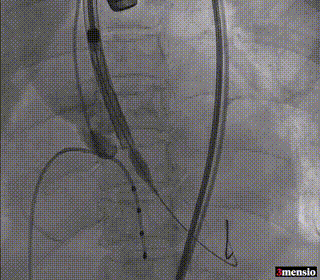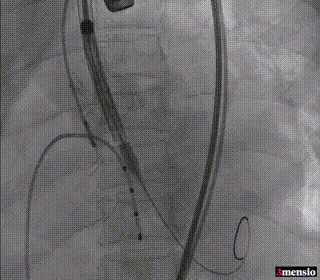
瓣膜初始定位
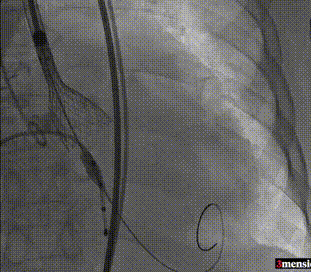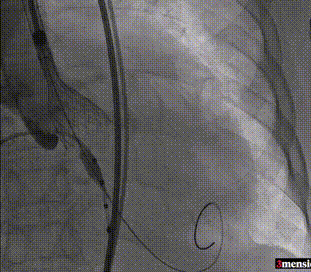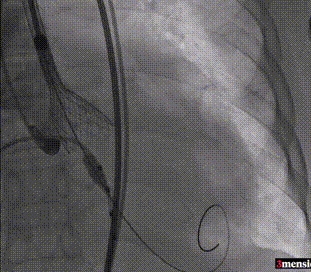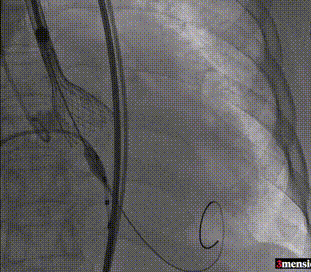
第一次释放至工作位
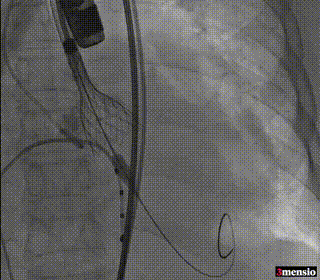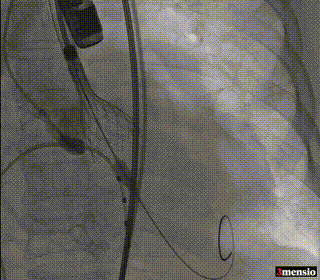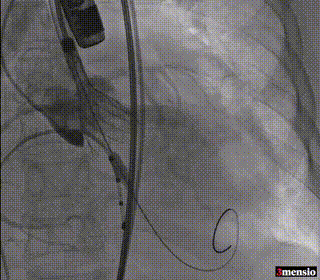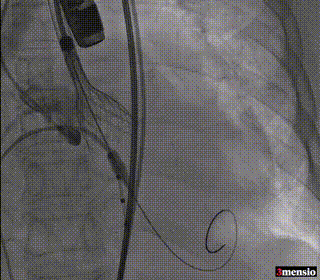
第二次释放至工作位
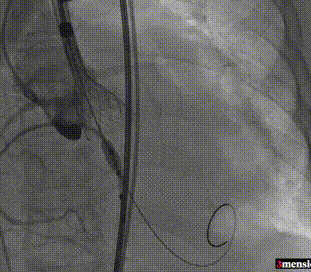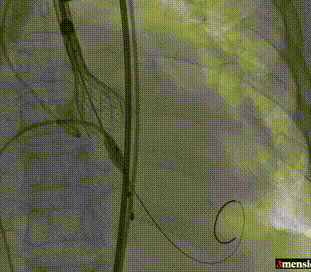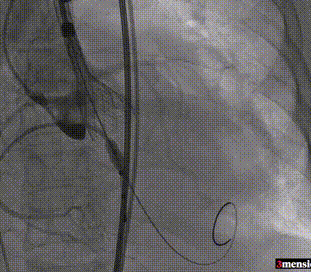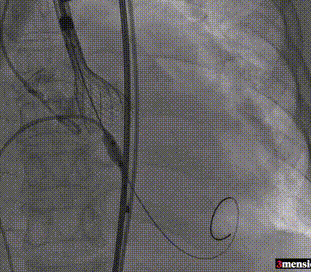
第三次释放至工作位
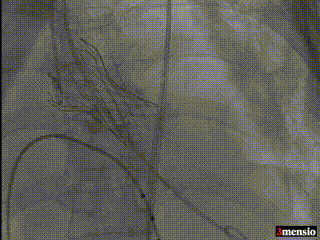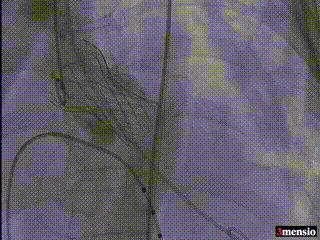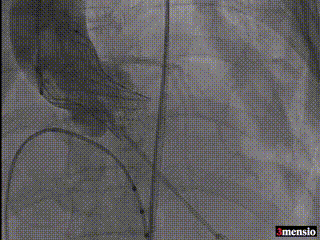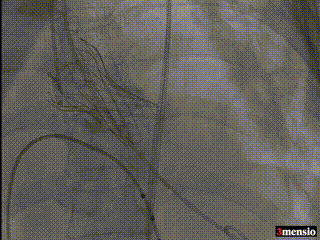
最终造影,无瓣周漏、无反流


术后情况
术者团队寄语:
此次手术病例具有球囊、输送器跨瓣困难、锚定难度高、易发生瓣膜移位等特点,且合并消化道出血,考虑海德(Heyde)综合征。
海德(Heyde)综合征指的是主动脉瓣狭窄合并消化道出血的临床综合征。其机制通常认为与主动脉瓣狭窄的高血流剪切应力继发的获得性血管性血友病因子(vWF)缺乏、vWF缺乏及严重主动脉瓣狭窄所致胃肠道血流低灌注继发的胃肠道血管发育不良等因素相关。大部分患者首诊科室可能是消化科,其治疗措施首选为主动脉瓣置换,绝大多数患者在进行主动脉瓣置换术后出血明显好转、不再出血。
术前周浩教授带领整个TAVR团队对术中可能出现的任何不良现象进行讨论并制定详细预案;术中沉着镇定指导团队找到理想初始释放位并将人工瓣膜释放至理想位置,瓣膜释放后评估冠脉灌注正常、位置良好,无瓣周漏、无反流、零压差。
以往主动脉瓣狭窄治疗,需要外科开胸,传统外科开胸手术的治疗流程是在建立体外循环、心脏停跳后,医生直视心脏并在主动脉处切口,暴露主动脉瓣后将其剪除;随后植入人工瓣膜并缝合,心脏复苏,最终完成手术。但根据流行病学调查显示,约有三分之一左右的患者人群因年龄大、身体虚弱、有糖尿病等基础疾病的体弱患者身体无法耐受这样高挑战的外科开胸手术,因而经导管主动脉瓣置换这一微创术式是给予这样的外科高危患者治疗的唯一机会,其具有创伤小、风险低、并发症少、术后恢复快、住院周期短等特点,给众多外科手术高危甚至禁忌患者带来了新的机会。此项技术必将进一步发展和普及,为更多主动脉瓣狭窄患者带来“心”的希望。