前言
三尖瓣反流(TR)是常见瓣膜疾病。轻度TR是一种良性病变,但随着年龄增长,TR程度会逐渐加重,严重TR会显著增加死亡率。此外,越来越多的研究表明,TR患者手术时间通常较晚,主要是由于手术量低和单纯三尖瓣手术的围手术期风险较高。目前,仍无很好的方式对TR患者进行临床风险评估。一个简单的评分来衡量与TR相关的风险,将确定哪些患者将受益于早期干预,以降低此类患者的总体死亡率。2022年8月,Lara-Breitinger等发表了一项研究,通过人口统计学变量和常规的临床资料制定了一个简单的评分,通过去除掉一些有关TR病因和一些心脏超声测量指标,主要目的是便于其他非心脏病学科医生也能够进行使用。最近,该研究团队再一次验证了TRIO评分在TR合并肺动脉高压(PH)患者中的应用前景。

研究方法
研究人群
本项单中心回顾性队列研究主要分析了2005年1月1日至2016年12月31日期间在梅奥诊所超声心动图记录有严重(即中度或以上)TR的患者。排除年龄≤18岁、有三尖瓣手术史或拒绝研究授权的患者。主要终点是全因死亡率。
超声定义
TR严重程度参考ASE和EACI指南进行定义,重度TR定义为具有以下任何一个标准:(1)不伴瓣膜接合或瓣叶连枷和较大中央射流(>右心房的50%)的三尖瓣环扩张;(2)反流颈宽度(VCW)≥0.7cm;(3)密集三角形连续波射流或正弦波模式;(3)肝静脉收缩期反流;(4)有效反流口面积(EROA)>0.4 cm2且反流体积≥ 45 mL。中度TR定义为VCW: 0.3-0.69 cm,EROA为0.2-0.4 cm2且反流体积为30-44 mL。如果心超医师对中度和重度TR的定义不一致,则定义为中-重度TR。
评分构建
在对训练集进行数据分析并构建TRIO评分后,在验证集对评分进行验证。拟合最终多变量Cox回归模型中的风险比(HR)值来制定TRIO评分。最终有统计学意义的参数在TRIO评分中被分配为1或2分,其中2分反映了较高的HR(>1.5)。低风险、中风险和高风险的风险评分阈值是根据训练集中按分数对事件风险的检测进行选择的。然后将风险评分应用于验证集,以评估风险分层。
研究结果
Step 1 整个研究人群的临床特点和预后
研究入选了13608例患者具有中度或以上TR,通过对中度,中-重度和重度三组患者的基线资料和预后进行分析。在诊断为TR的中位6.5年随访期间(IQR,0.8-11.0),13608名患者中共有7823人(57%)出现全因死亡。通过Kaplan-Meier分析,中度TR患者的5年和10年死亡率分别为53%和80%,中-重度TR患者分别为63%和87%,重度TR患者分别为71%和91%,中-重度TR(HR,1.24;95%CI,1.17-1.31;P<0.001)和重度TR(HR,1.55;95%CI,1.47-1.64;P<1.001)与中度TR相比,死亡率风险增加(图1)。
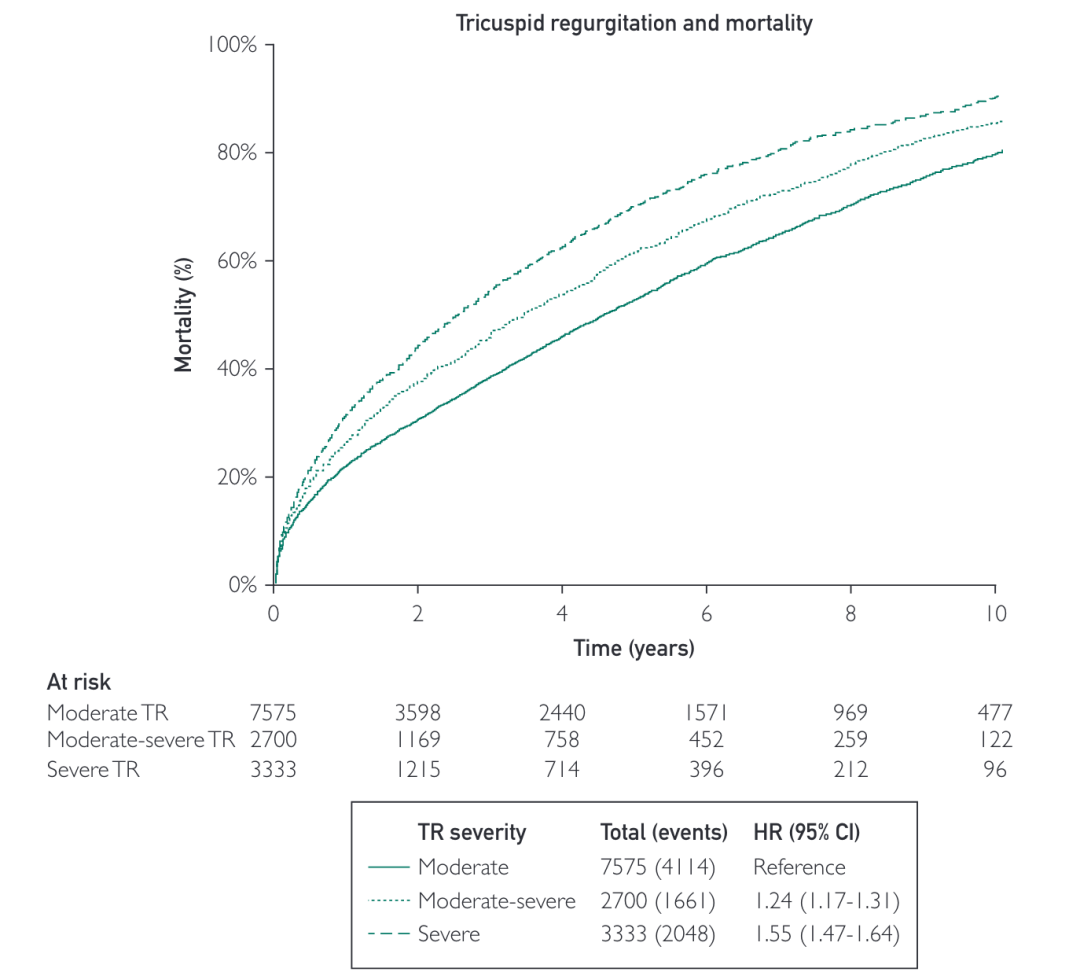
图1 TR患者的生存曲线
这一步也是为了初步判断该单中心人群是否具有一定的代表性,而最近一项发表在《European Journal of Heart Failure》的研究分析了社区医院13469合并继发性TR和心力衰竭(HF)患者的雨后,也发现了类似的结果,与HF和无/轻度继发性TR患者相比,中度TR(HR,1.58;95%CI,1.48-1.69,p<0.001)和重度继发性TR(HR,2.19;95%CI,2.01-2.38,p<0.001)的死亡率增加(图2)。

图2 社区医院HF患者继发性三尖瓣反流(sTR)的流行病学、预后和治疗现状
Step 2 构建训练集和验证集
将患者随机分配到训练集(N=10205[75%])和验证集(N=3403[25%])(3:1分配)。这一步通过随机分配为两组数据,按照两组人群,对患者的基线资料进行评估。这一步也是为了在降低组间基线资料差异的同时,提高模型的稳健性。分析证明,两组的基线特征非常相似,两组之间的死亡率也非常相似。
Step 3 Cox回归分析影响TR预后的因素
通过单因素和多因素Cox回归分析,纳入最终可以计算TRIO评分的多变量模型(表1)。在训练集的多变量分析中,全因死亡率的重要预测因子包括年龄70-79岁(HR,1.30;95%CI, 1.21-1.39;P<0.0001),年龄≥80岁(HR,2.02;95%CI, 1.89-2.16;P<0.0001),男性(HR,1.17;95%CI, 1.11-1.23;P<0.001),血清肌酐≥2 mg/dL(HR,1.89;95%CI, 1.76-2.04;P<0.0001),充血性心力衰竭(HR,2.62;95%CI, 1.53-1.72;P<0.0001),慢性肺部疾病(HR,1.55;95%CI, 1.46-1.65;P<0.0001),血清转氨酶(AST)≥40 U/L(HR,1.38;95%CI, 1.30-1.47;P<0.0001),心率≥90次/分(HR,1.38;95%CI, 1.29-1.48;P<0.0001)和重度TR(HR,1.34;95%CI, 1.26-1.42;P<0.0001)。
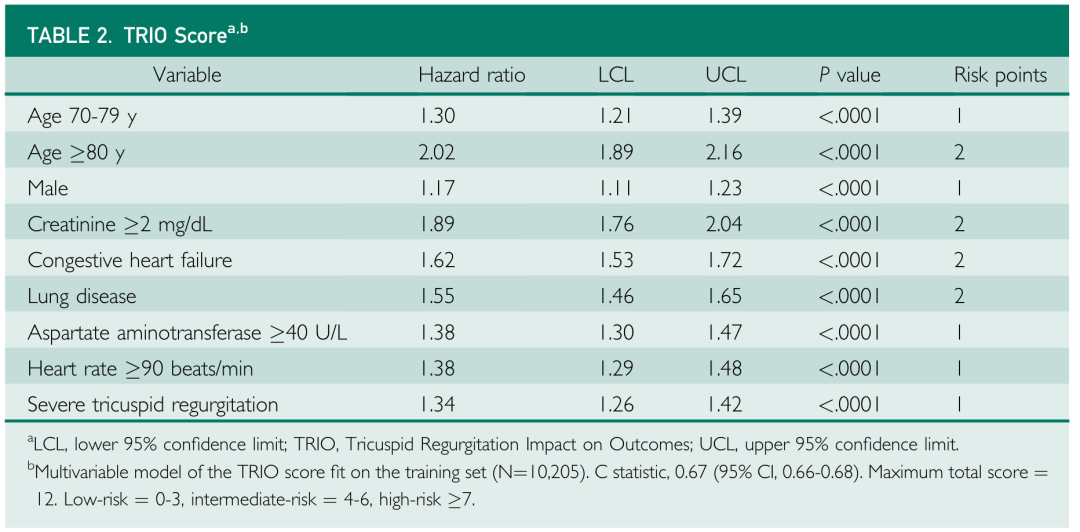
表1 TRIO评分纳入变量
Step 4 构建TRIO评分,计算C统计量
通过汇总与8个临床变量相关的分数来构建TRIO评分,总分值为12分。在训练集中,TRIO评分与全因死亡之间的相关性的C统计量(即ROC曲线下面积)为0.67(95%CI,0.66-0.68)。在验证集中的C统计量为0.67(95%CI,0.65-0.68)。
Step 5 验证TRIO评分的预测价值
按风险评分的死亡率发生率如图3所示。风险评分越高,死亡率越高。临床使用的评分截止值定义为低风险(总分,0-3)、中风险(4-6)和高风险(7)。高风险评分与10年死亡概率的相关性为79%,中风险评分为63%,低风险评分为40%。
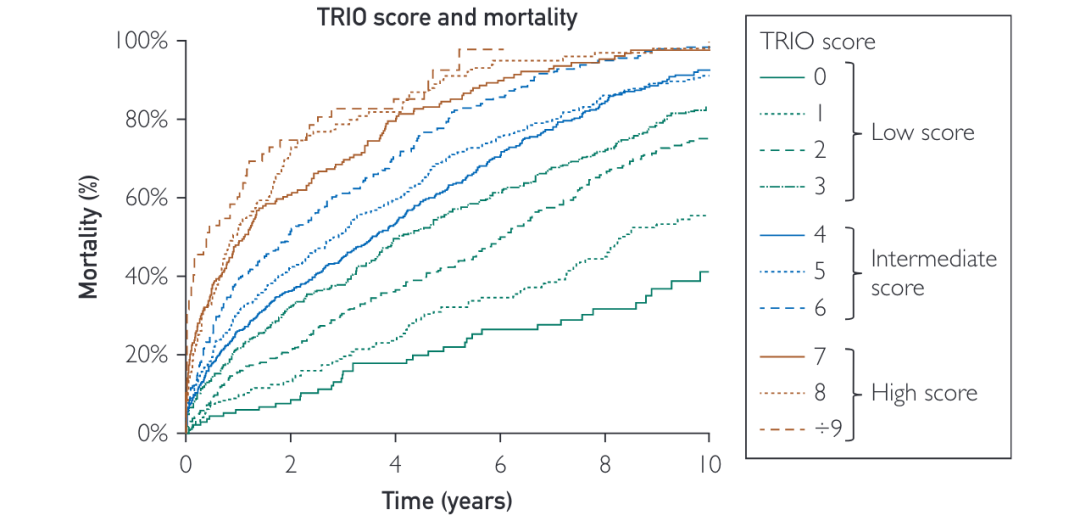
图3 按照TRIO评分分类的生存曲线
Step 6 模型的稳健性检验
(一)去除TR严重程度
为了评估最有可能从TR干预中获益的患者群体,研究者重新计算了去掉TR严重程度作为参数的TRIO评分,并进一步分析了TR严重程度对验证集中每类风险的影响。对于总体人群,根据TR严重程度,不同TRIO评分危险分层的死亡率有明显影响(图4)。然而,当根据TRIO评分划分验证集时,TR严重程度增加与低风险组的死亡率增加相关,而与中高风险组无关。
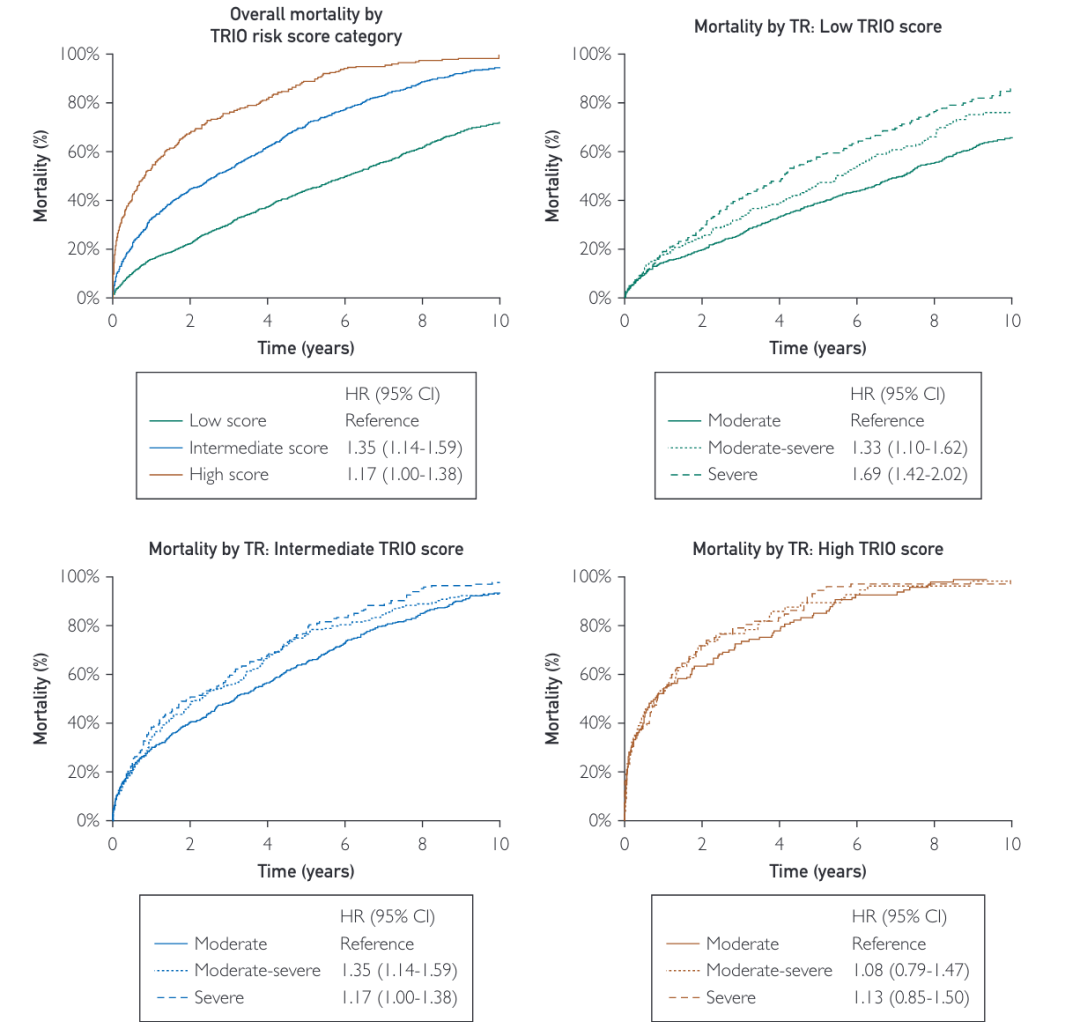
图4 TRIO评分去掉TR严重程度后的生存曲线
(二)外部验证集验证
对两个其他研究中心7138名患者的数据进行TRIO评分的独立验证结果发现,在这两个队列中计算的风险评分的C统计量也为0.67(95%CI,0.66-0.68),按TRIO评分进行风险分层计算的死亡率与内部验证集相似(图5)。

图5 外部验证集中按照TRIO评分分类的生存曲线
Step 7 拓展研究
最近,该研究团队从该人群中,筛选出了13482例超声结果中有右心室收缩压(RVSP)的人群,并按照是否合并有肺动脉高压(PH,定义为超声心动图RVSP>50 mmHg)进行分组,进一步研究了TRIO评分在PH人群中的应用。研究的主要发现是:1)TRIO评分可用于对TR和PH患者进行风险分层(图6);2) 在所有TRIO评分水平上,PH患者的死亡率均显著高于无PH患者,且对于TRIO评分较低的患者,PH的影响更加明显;3) 在PH患者中,影响死亡的其他危险因素是RVSP和NT-proBNP升高、肺动脉搏动指数(PAPi;根据超声心动图估计)<4以及右心室功能障碍和4)包括RVSP、NT-pro-BNP、PAPi和右心室功能障碍在内的多变量模型相对于单独TRIO评分的增量是适度的(TRIO的C统计量为0.62,模型的C统计量为0.65)。

图5 ≥中度TR和PH患者(左图)和按肺动脉高压分组(右图)TRIO评分对预后的影响
研究总结
TRIO评分是一项基于8个常见变量对中重度TR患者进行风险评估的简单工具,在基础医疗条件中即可以轻松计算。虽然该评分系统的C统计量相对较低,但由于该评分并未纳入一些超声等临床上相对复杂的指标,其临床易用性相对较高。这两项研究均表明TR对死亡率影响最大的是TRIO评分较低的患者,这表明该人群可能从早期三尖瓣干预中获益最多。未来仍需要进一步的前瞻性研究验证该评分的临床使用价值。此外,该评分的构建,验证以及后续的一些相关研究过程均有一定的借鉴意义。