人的一生难免和各类“健康杀手”狭路相逢。
心血管疾病作为威胁我国居民健康的“头号杀手”,其中,最容易被忽视的“潜在杀手”——血脂异常导致的动脉粥样硬化性心血管疾病(ASCVD)为主的心血管疾病,可在悄无声息间吞噬人的健康,已经成为我国城乡居民的第一位死亡原因,防控工作形势严峻,血脂管理刻不容缓。
2023年3月,由中国医学科学院阜外医院高润霖院士牵头,集多学科知名专家反复研讨完成的《中国血脂管理指南(2023)重磅发布。此版指南是在《中国成人血脂异常防治指南(2016 年修订版)》基础上,结合近年来新公布的研究数据制定而成,旨在指导临床实践,全面提升我国血脂管理水平,推进动脉粥样硬化性心血管疾病的防治,为我国进一步加强血脂管理提供参考依据。
“但指南不是教科书,不是专为专业人士定制的科普读物,而是尽可能让所有受过良好教育的人都能都理解的临床攻略,只有这样,群众的健康教育才能得到普及。”
近日,在第24届中国南方国际心血管病学术会议上,复旦大学华山医院李勇教授从一名临床医生的视角,对《中国血脂管理指南(2023)》的要点进行详细解读,教大家如何科学管理血脂。
中国人群血脂流行特征
▼▼▼
近二十年来,我国人群的血脂平均水平、血脂异常患病率逐年增加,血脂异常疾病负担日益严峻,以高胆固醇血症的增加最为明显。
“以1984-1999年北京人群总胆固醇水平为例,总胆固醇增高了将近1mmol,相当于增加了23%,而其在冠心病死亡事件的归因权重占到77%。”
可见,如果不妥善管理血脂,将会显著增加心血管死亡率。
“但血脂管理是‘三高’中做得最差的。”
由于血脂要抽血化验才能得到结果,而血压和血糖均可以居家监测,导致我国血脂异常的知晓率低,则治疗率必定低。因此,动脉粥样硬化心血管疾病超(极)高危人群的降脂治疗率和达标率较低的现状,也亟需改善。
李勇教授提到,以他汀作为基础的降脂药物治疗,即使只是服用极小剂量,许多患者甚至医生依然会担心其肝脏和骨骼肌出现损伤,因此,长期坚持治疗的比例非常低,血脂异常的治疗率不理想。但越是心血管风险高危的患者,越需要将血脂降得更低,因此,此类患者的达标率显得更低,其再次发生事件的风险就显著增加。
综上,我国血脂异常知晓率、治疗率、达标率均不理想,血脂管理工作亟待加强!
血脂检测及血脂筛查
▼▼▼
怎么管理?
首先,应从血脂检测及血脂筛查开始!
其实,早期检出血脂异常并监测血脂水平变化是评估ASCVD风险,并有效实施防治措施的重要基础。
那么,如何筛选血脂异常的患者呢?
此版指南明确指出,对于18-40岁的成年人,建议每2-5年检测一次;40岁以上的成年人则建议每年检测1次;对于有家族性高胆固醇血症的,也应经常检测血脂,早发现、早干预。
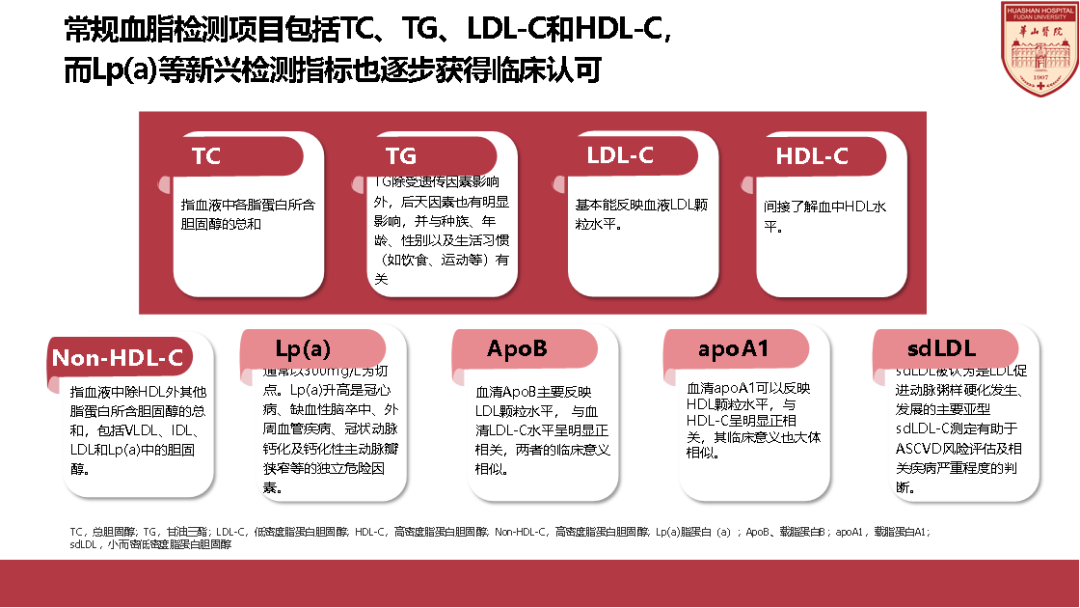
同时,血脂常规检测项目有什么变动?
相比2016版指南,新增加了3个项目!
新版指南在临床血脂检测的常规项目TC、TG、LDL-C、HDL-C的基础上,增加了载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)、脂蛋白(a)作为血脂常规检测项目。
ASCVD总体风险评估和血脂干预目标值
▼▼▼
血脂控制到多少比较好?
不同风险人群的血脂标准不同!
其中,降低低密度脂蛋白胆固醇是关键!
低密度脂蛋白胆固醇( LDL-C)作为动脉粥样硬化性心血管疾病的致病性危险因素,与 ASCVD发病风险呈显著正相关。
新版指南指出,LDL-C仍然作为防治ASCVD的首要干预靶点,非HDL-C为次要干预靶点,根据个体的ASCVD风险确定相应的LDL-C及非HDL-C目标值。
荟萃分析结果则显示,LDL-C降幅越大、持续时间越长,ASCVD风险下降越多。
所以,从预防动脉粥样硬化性心脑血管疾病的角度看,将低密度脂蛋白胆固醇降到足够低的水平,就可以更好地避免心血管风险事件的增加。
但一般而言,化验报告单上的LDL-C的正常参考范围仅适用于「表面健康」的人群。在临床实践中,判断患者LDL-C控制水平时应参照ASCVD总体发病风险。
ASCVD 总体风险评估是血脂干预决策的基础。
全面评价ASCVD总体风险不仅有助于确定血脂异常患者降脂治疗的决策,也有助于临床医生针对患者风险水平制定个体化的综合治疗决策。

基于2016年血脂指南,此次新版指南充分强调了预防的重要性,按是否患有ASCVD分为二级预防和一级预防两类情况,并对“中国成人ASCVD总体发病风险评流程图 ”进行更新推荐依据其进行风险评估。具体分为低危、中高危、极高危、超高危四个风险等级,针对不同风险人群,推荐不同的LDL-C目标值。
临床上,对于合并高血压或糖尿病的患者,建议其LDL-C不能超过2.6mmol/L,如果超过此值,在进行降压药物或降糖药物治疗时,理应考虑降脂治疗,这才是最理想的“三高”共管或者多重危险因素管理理念。
对于已经有心血管疾病证据的极高危和超高危人群,至少应分別将LDL-C降至1.8mmol/L和1.4mmol/L以下且下降幅度应>50%。
那么,此类患者如果LDL-C在基线水平只有1.8mmol,降至1.4mmol/L以下不需要50%,究竟是降至1.4mmol即可,还是要降低至少50%呢?
李勇教授认为,“低密度脂蛋白降得越低越好,只有更低,没有最低,因为降低不会带来危害。”
因此,降低50%,就是必须要降至0.9mmol/L才真正符合对超高危患者的血脂管理要求。
血脂达标策略和降脂药物
▼▼▼
降脂治疗策略又有哪些?
主要包括生活方式干预和药物治疗两种方式!
在降脂治疗中,首先推荐健康生活方式,包括合理膳食、适度增加身体活动、控制体重、戒烟和限制饮酒等,其中合理膳食对血脂影响较大。
当生活方式干预不能达到目标时,应考虑加用降脂药物。
他汀类药物是血脂异常降脂药物治疗的基石,其中等强度的他汀类药物是中国人群降脂治疗的首选策略。
李勇教授表示,他汀类药物可在每天任意时间段服用一粒,即可让LDL-C降30%-40%。但需要注意的是,为定期监测血脂是否达标,在患者首次服用降脂药物后的4-6周应复查血脂、肝酶和肌酸激酶,复查肝酶和肌酸激酶是为了安全性,因为95%的他汀药物的副作用在第一个月出现,因此复查并未出现他汀相关的不良反应,之后再服用此剂量的他汀类药物,其出现不良反应的风险非常低。如果复查血脂达标,可在3-6个月再复查一次血脂、肝酶和肌酸激酶等,提高患者依从性。
如果他汀类药物仍无法使得LDL-C降低至目标值时,可联合使用非他汀类降脂药物,如胆固醇吸收抑制剂(如依折麦布)和PCSK9抑制剂。
PCSK9主要由肝细胞合成,经修饰分泌后,在血液里与LDL颗粒结合,再与细胞膜表面的LDL受体结合,最终完成其内化降解。PCSK9抗体通过结合血浆PCSK9,减少细胞表面的LDL-C受体分解代谢,从而提高人体对LDL-C的清除能力,降低循环LDL-C水平。目前获批上市的有2种全人源单抗,分别是依洛尤单抗和阿利西尤单抗。
PCSK9小干扰RNA(Inclisiran)则可以进入肝细胞内,与PCSK9的mRNA结合,使PCSK9的翻译过程受阻。已有研究表明,每半年打一针的Inclisiran,能使LDL-C下降约50%,能够大大增加患者的依从性。初步研究结果也显示,Inclisiran能够显著降低心脑血管事件,在他汀药物治疗的基础上,进一步带来保护作用。
对于高甘油三酯血症的患者,控制甘油三酯主要是为了预防未来急性胰腺炎的发生,首选贝特类降脂药物。此外,鱼油也可以带来心血管事件的显著降低,但必须为高纯度的处方级的鱼油制剂。
近年来,还有一些作用于新靶点的降脂药物不断问世,先后在国外获批或拟获批于临床使用,为血脂异常患者带来新的选择。
“罗马不是一天建成的,胆固醇颗粒也是缓慢沉积到血管壁,所以,想要消除LDL-C的影响,也应徐徐图之,将其水平维持越低,时间越久越好。”
李勇教授最后说道,在血脂管理的“征程”中, LDL-C长期达标是硬道理,联合用药降脂是基本趋势。未来,相信会有更安全、更方便的药物进入到血脂管理中,让高血脂症这个“潜在杀手”无所遁形,从而获得对心血管事件的显著降低。