
2023年6月(总第6期)
亮点:
● 机械瓣血栓的临床表现可以从偶然发现的无症状到心源性休克。
● 多模态成像包括超声心动图、透视和CT常被用于确定诊断。
● 指南推荐的治疗方法包括肝素抗凝、溶栓和手术。当溶栓或手术风险过高或作为手术过渡手段时,可以采用经导管处理卡瓣。
心脏的人工机械瓣膜虽然比人工生物瓣膜耐用,但更容易形成血栓,需要终身抗凝治疗。机械瓣膜功能障碍主要有4种表现:1)血栓形成;2)血管翳生长;3)衰退;4)心内膜炎。机械瓣血栓形成(mechanical valve thrombosis,MVT)是一种即知的并发症,其临床表现从偶然的影像学发现到心源性休克不等。因此,高度疑是血栓的指标和迅速地评估是必不可少的。多模态成像,包括超声心动图、透视和计算机断层扫描(CT)通常用于诊断MVT和监测治疗反应。虽然梗阻性MVT通常需要手术治疗,但是指南推荐的其他治疗方法还包括注射用抗凝、溶栓和经导管介入治疗。最佳策略取决于瓣膜梗阻的程度、患者其他的合并症和血流动力学状态。
发病率和病因
MVT的年发生率估计在0.1%到5.7%。在选定瓣膜、手术植入后3个月内,二尖瓣和三尖瓣的发生率高于主动脉瓣。这一比率是可变的,它很可能被低估了,因为瓣膜植入后不会常规进行经胸超声心动图(TTE)检查。目前,美国心脏病学会(ACC)/美国心脏病协会(AHA)指南建议,只有当存在瓣膜功能障碍的临床症状或体征时,才会对人工瓣膜患者进行TTE或经食管超声心动图(TEE)检查。虽然血栓主要发生在机械瓣(mechanical valve,MV)患者,但外科手术或经导管生物瓣血栓形成的病例也已有报道。关于生物瓣血栓形成的详细论述不在本文的讨论范围之内。
历史上,MV有3种主要设计:笼球瓣、侧倾瓣和双叶瓣。尽管双叶瓣设计已经成为现代机械瓣膜的标准,但侧倾瓣和笼球瓣仍然在老年患者中可以遇到,并可能带来更高的血栓风险。与笼球瓣和双瓣设计相比,侧倾的圆盘瓣通常与灾难性的MVT有关。瓣膜所在区域的淤滞和血流紊乱是导致血栓形成、组织过度生长和钙化的原因。高剪切应力可导致血细胞损坏和血小板活化。此外,正常的内皮细胞积极抵抗血栓形成,MV表面通过包括蛋白质吸附在内的复杂过程促进凝血;血小板、白细胞和红细胞粘附;凝血酶生成;补体激活。
临床表现及诊断
MVT广泛的症状表现很大程度上取决于瓣膜梗阻和/或返流共同的急剧性和程度。特别是当诊断延迟时,梗阻性MVT通常表现为从失代偿性心力衰竭到心源性休克的体征和症状。依从性差、短暂性中断或抗凝治疗不充分是常见的原因。从瓣膜植入到功能障碍的时机也有助于阐明其原因。早期瓣膜功能障碍(如瓣周漏、患者-人工瓣膜不匹配、瓣膜裂开、心内膜炎)通常与手术或感染后的技术挑战有关。晚期瓣膜功能障碍(如血管翳、血栓和血栓栓塞)因人工瓣膜的类型和促凝血以及患者相关因素(如高凝状态、抗凝中断)而异。在体格检查中,会发现瓣膜打开和关闭时可能没有咔嗒音、出现新的杂音、肺水肿和心力衰竭的迹象,以及肺动脉或全身性血栓栓塞的并发症。急性缺血性脑卒中是左侧人工瓣膜栓塞最常见的表现。诊断在很大程度上依赖于高度疑是指标和快速成像方式,每种成像方式都有其优势和局限性。
多模态成像
多种影像学方式被用于识别与MVT相关的病因、位置、严重程度和血流动力学改变。跨瓣梯度增加,瓣叶活动能力受限,反流和血栓是特有的相关发现。虽然TTE和透视是常用方式,其他的成像方式选择还包括TEE和心脏计算机断层扫描(CT)。

中心插图描述了拟议的对MVT的评估和管理
超声心动图.2D和3D超声心动图.
使用二维(2D)或3D超声心动图对MVT的初步评估主要关注瓣膜外形、瓣叶活动性和血栓的存在。根据瓣膜位置和成像平面的不同,机械瓣(MV)表现为具有不同程度伪影的强回声结构。在正常功能的瓣膜中,瓣叶的运动很容易被察觉。M型超声心动图可用于提高时间分辨率,以更好地识别特征性的小叶运动。血栓识别取决于大小和位置,伪影是一个主要的限制,模糊了瓣膜的远端区域。每个MV都有一个由制造商预定的预期开口角度和闭合角度,可以观察到各自的偏差。无论瓣膜如何,85%的患者和100%的患者可以分别通过TTE和TEE正确识别二尖瓣的开放角度/闭合角度。然而,超声心动图对主动脉瓣MV的准确性较低,TTE和TEE对单叶瓣患者开放角度识别率分别为40%和77% ,在双叶瓣患者中识别率分别只有13%和35%。
彩色多普勒
瓣膜梗阻可以通过彩色多普勒进行评估,表现为梗阻引起的血流加速,这与严重程度成正比。瓣膜有限的或没有血流显示是瓣叶受限和可能血栓形成的指标。如果瓣膜关闭不全,也可能会出现异常的返流。这种返流可能是经瓣口的或是瓣周的,前者是由于赘生物、血管翳或是血栓引起的瓣叶运动受损所致。另一方面,瓣周漏是由于手术失误、缝合失败、环状断裂或心内膜炎导致的缝合线断裂。区分这两项是至关重要的,因为它有助于确定瓣膜功能障碍的潜在病因和治疗的选择。TEE能更好的识别返流的原因和位置,特别是在声影干扰的情况下,3D彩色多普勒在确定位置和严重程度方面起着重要作用。
频谱多普勒
在人工瓣膜上观察到的跨瓣梯度是由有效瓣口面积(EOA)的大小、血容量以及血流随时间推移增量所决定的。因此梗阻的存在和严重程度、返流容积、心排出量和心率都会影响跨瓣梯度。所有MV的跨瓣梯度都高于正常瓣膜,而且预期的梯度是取决于瓣膜的类型和大小。人工瓣梗阻通常被定义为与术后基线值相比平均跨瓣梯度增加>50%(或经主动脉瓣MV的跨瓣梯度增加>10%)。值得注意的是,血管翳形成、瓣膜衰退、高流量状态和患者-人工瓣膜不匹配也可以观察到压力梯度的增加。
主动脉瓣机械瓣梗阻导致跨瓣流速达峰时间延迟(即加速时间延迟[AT])。AT>100ms提示人工主动脉瓣梗阻的敏感性和特异性为86%。AT和总射血时间(ET)即(AE/ET比值)可用于进一步评估病理性梗阻;AT/ET比值>0.37提示狭窄的敏感性和特异性分别为96%和82%,而AT>128ms和AT/ET比值>0.58提示狭窄的特异性为100%。其他有用的指标包括多普勒-速度指数,它是左心室流出道速度-时间积分与主动脉瓣速度-时间积分的比值。当多普勒-速度指数<0.25时,其灵敏度为59%,特异度为100%。将计算出来的EOA与制造商报告的值进行比较也是很有帮助。美国超声心动图学会指南提供了正常的多普勒超声心动图参数表,提示4个瓣膜的人工瓣膜梗阻(表1进行补充)。在有声影、混响伪影和声窗差的情况下,MV的评估具有挑战性,错误计算左心室流出道直径和速度-时间积分会导致错误计算EOA。因此,通过3D-TEE得到的EOA可以产生更准确的结果。

血栓和血管翳
区分血栓与血管翳是有必要的,因为前者可以进行溶栓治疗,后者溶栓是禁忌。目前的指南没有提供区分血栓和血管翳的诊断策略。一个系列研究发现,与血栓患者相比,血栓患者从瓣膜植入到功能障碍的时间更短,从出现症状到诊断的时间更短,治疗性抗凝率更低(21%对89%),而血管翳的形成在主动脉瓣的位置更常见。TEE在所有血栓患者中均检测到人工瓣膜运动异常,而在血管翳患者中检出率为60%。一般情况下,血管翳更倾向于呈圆周状生长,从缝合环处向内生长。相比之下,血栓较大且更不对称,92%的病例显示血栓在瓣膜上有与心肌相似的回声,相比之下显示血管翳的病例为29%。最终,区分血栓和血管翳的金标准是通过手术摘除后送检病理分析。
X线-透视
透视是一种评估MV瓣叶运动的无创检查方法,特别是在TTE显示瓣膜不理想或不确定的患者中。对于双叶瓣MV,可以直接观察瓣叶圆盘,在正交视图中测量开闭角度,然后与每个瓣膜制造商报告的“正常”角度进行比较(表5进行补充)。x线透视也可以在干预后连续监测瓣膜功能。在一项对82例疑似MVT患者的连续进行X线透视评估的研究中,二尖瓣或主动脉瓣位人工瓣膜梗阻的诊断敏感性和特异性分别为87%和78%。同样,阳性预测值为80%,阴性预测值为91%。后来的一项研究表明,在所有MVT确诊病例中,100%检测到小叶运动受限。
心脏CT和核磁共振
在超声心动图或x线透视不确定的患者中,多层螺旋CT是有用的,因为它可以测量小叶受限的程度,而x线透视会由于导管室中C臂获得的投影而受到限制。研究表明,这两种成像方式之间具有良好的一致性,同样,当超声心动图不确定的情况下,CT可以提供额外的信息来确定瓣膜梗阻的可能原因。瓣膜功能障碍的病因可以通过衰减值来区分血栓和血管翳。145HU的临界值更有可能代表血管翳,低于这个值更有可能代表血栓。血栓溶解完全被定义为在随后的CT成像中肿块完全消失并恢复瓣膜功能,与90到145 HU的肿块相比,<90 HU的肿块更容易实现溶解。门控可以用于观察血栓,因为即使在瓣膜运动期间也有很好的时间分辨率;然而,需要对瓣膜运动进行回顾性的门控成像导致增加辐射暴露量的增多。此外,MV伪影可能导致分析的图像质量不理想。为此,加入静脉造影剂可进一步阐明病因。虽然心脏磁共振对MVT的评估没有禁忌症,但明显的伪影经常妨碍对结构和功能的准确评估。目前,任何指南都不推荐心脏磁共振。
管理
非梗阻性血栓与梗阻性血栓
适当的抗凝是至关重要的,对于小的、非阻塞性血栓(<5mm)的患者来说,它的并发症很少,预后良好,而较大的血栓(>5mm)则有更高的栓塞风险。欧洲心脏病学会指南推荐优化抗凝治疗,采用间断性重复成像监测血栓溶解情况。普通肝素和低分子量肝素(LMWH)可用于抗凝,直到国际标准化比率(INR)降至治疗范围内。如果血栓较大(>10mm)且有全身栓塞的证据,建议手术治疗。
对于阻塞性MVT,治疗方案应根据临床情况进行个性化治疗。治疗方案包括:1)优化抗凝治疗;2)溶栓;3)经导管操作;手术。目前,欧洲心脏病学会指南一级推荐使用手术治疗无严重合并症的阻塞性MVT危重患者。对于右侧MV血栓,或者手术风险太大或无法手术时,应考虑溶栓。相比之下,ACC/AHA指南根据临床因素(包括临床和手术经验)给出了低剂量、缓慢溶栓治疗或手术的一级推荐。没有关于何时或如何使用经导管技术的指南。
抗凝
MV的抗凝治疗仍然局限于口服华法林和静脉注射肝素类药物。抗凝治疗不充分是MVT发病机制中最重要的因素。普通肝素(UFH)联合华法林治疗无症状、小(<10 mm)的左侧MVT患者是成功的,至少部分血栓消退。一项关于二尖瓣或主动脉瓣MVT的荟萃分析报道称平均目标INR<3.0,目标INR>3.0降低了血栓栓塞的发生率。目前的ACC/AHA指南一级推荐,在没有血栓栓塞危险因素(如老一代瓣膜、心房颤动、既往血栓栓塞病史、高凝状态和左心室收缩功能障碍)的情况下,主动脉瓣MV患者的目标INR为2.5。在存在这些危险因素的情况下,无论危险因素如何,对主动脉瓣MV以及所有二尖瓣MV进行修复是非常必要的。对于有抗血小板治疗指征的患者(例如,中风或其他血栓栓塞事件),在评估出血风险后增加低剂量的阿司匹林是合理的。
与UFH相比,LMWH的抗凝治疗通常与低血小板减少症、较低的出血风险、可预测的药代动力学、自我给药的潜力和较短的住院时间相关。在一项对比、非随机研究中,208例连续接受单次或二次MV置换的患者中,先使用UFH抗凝然后改用LMWH,直到口服抗凝治疗达到治疗范围的患者,与仅接受UFH治疗的患者相比,LMWH治疗组未发生血栓栓塞事件,表明LMWH相对安全且价格低廉。然而,有使用LMWH的MV患者和产妇和胎儿死亡的报道。由于这些原因,ACC/AHA指南建议共同决策来选择妊娠期间的抗凝策略,并至少在分娩前1周改用LMWH。同样,对于需要> 5mg/d华法林才能达到治疗性INR的孕妇,考虑到致畸风险,在妊娠早期改用LMWH也是合理的。
直接口服抗凝剂是一种诱人的药物,它们易于给药,不需要改变饮食习惯,不需要频繁抽血,也不需要调整剂量,但目前它们依旧被禁止用于MV患者。达比加群酯是研究最多的新型口服抗凝剂,尽管最初的体外和动物模型研究中很有前途,但在一项用于MV患者的II期多中心随机对照试验中发现该药的出血事件发生率较高导致过早停止。后来的一项研究表明,每天两次约620毫克的剂量远远超过随机对照试验中每天两次150毫克的剂量,能达到充分抗凝作用,但是出血的风险可能会大大增加。然而,最近的一项初步研究显示,在6个月的随访期间,10名接受利伐沙班治疗的低风险患者未出现死亡或血栓栓塞或出血事件。这些结果表明,有必要开展更大规模的研究来调查MV患者口服抗凝剂的使用情况。
溶栓
一些试验探索了溶栓的疗效,结果各不相同。在PRO-TEE(人工瓣膜溶栓-使用经食管超声心动图)登记中,血栓面积和既往卒中与溶栓并发症的风险增加密切相关。
与血栓面积<0.8cm²的患者相比,TEE测量的血栓面积每增加1cm²,并发症的风险增加2.4倍,既往卒中病史与并发症发生率增加4.5倍相关。相反,血栓面积<0.8cm²的患者并发症风险较低(6%),血栓面积为0.8-1.6cm²的患者并发症风险为29%,血栓面积>1.6cm²的患者并发症风险为47%。在TROIA(使用不同经食管超声心动图指导的人工瓣膜溶栓方案的比较)试验中,该试验包括最大的MVT患者队列,使用低剂量(25mg)和缓慢(6小时)输注组织型纤溶酶原激活剂(tPA)。研究显示,与高剂量或快速输注相比,死亡率没有差异;但是低剂量、缓慢输注方案的非致命性的主要并发症较少。亚组分析显示,24例孕妇的成功率为100%。该研究随后进行了PROMETEE(人工机械瓣膜血栓和预后的预测因子)试验,该试验使用低剂量(25mg),超慢(25小时)tPA输注,研究显示90%的成功率和低并发症(死亡率、出血和大栓子各<2%)。在这些试验中,使用UFH维持抗凝,并在溶栓输注期间暂停抗凝,进行间断超声心动图成像以评估重复给药的必要性,直到溶解。溶栓的重要禁忌症包括左房血栓、出现3周内缺血性卒中、出血性卒中史或出血特质(一般INR >3)。
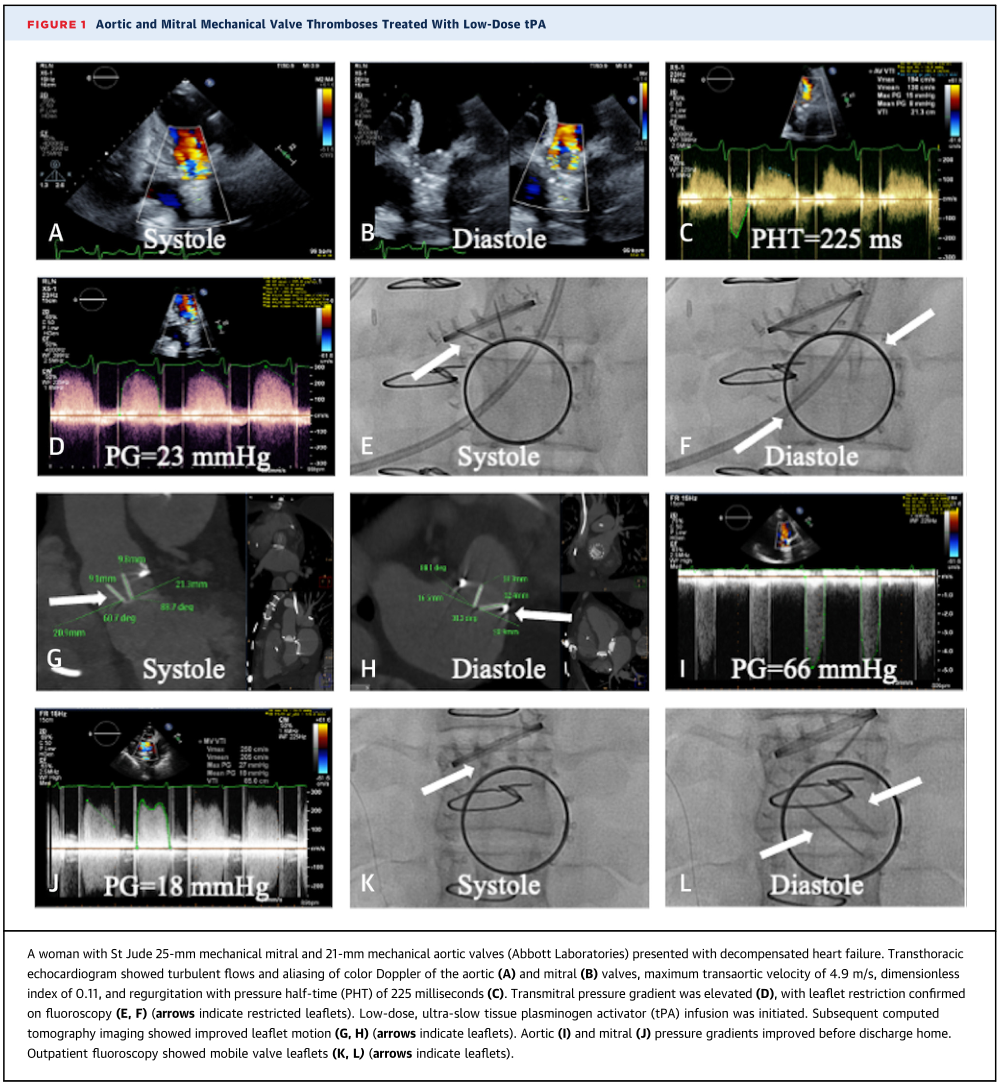
对于伴有高INR的左侧MV患者来说溶栓也被证明是安全的。一项针对30名此类患者的观察性研究表明,可以考虑溶栓治疗,延迟24至48小时开始溶栓治疗可降低出血风险,而不会增加死亡率。低剂量输注也伴随较低的缺血性中风发病率和出血减少的趋势。图1显示了一名因主动脉和二尖瓣置换后双瓣MVT引起失代偿性心力衰竭的患者,成功地接受了溶栓治疗。
研究主要针对左侧MVT患者,因此缺乏关于右侧MVT溶栓治疗疗效的数据。然而,一项对16例三尖瓣或肺动脉瓣MV患者溶栓的小型研究发现,血栓溶解率分别为100%和75%,无重大并发症发生。溶栓最重要的并发症是肺部的或全身血栓栓塞事件和出血。
对于溶栓失败、出现心源性休克或者再次手术风险高不能耐受的患者,经导管操作卡瓣也是一种可行的选择。经导管干预可能不是一种明确的治疗方法,但是可能是提供再次手术的一种过渡办法,只有少数病例报告经皮操作血栓形成的MV患者。表1总结了这些病例报告,其中使用不同的导线、导管和球囊成功解除了受限的瓣叶,导致临床结局改善,没有出现重大并发症。图2描述了一例因梗阻性二尖瓣MVT引起的心源性休克的患者,由于她的超治疗性INR和较高的手术风险,因此最终接受了经导管操作卡住的机械瓣叶,没有重大的并发症发生。虽然经皮方法不是梗阻性MVT管理指南的一部分,但是这个方法已经被证实对对少数病人是安全有效的,对那些溶栓失败或有溶栓禁忌,减低重新手术,不能耐受高手术风险,可作为渡过过心源性休克急性期再转为重新手术的桥梁办法。
重新手术
一些试验已经探索了MVT的手术结果。一项研究表明,心功能分级越低,手术风险越高,纽约心脏病协会心功能IV级心力衰竭患者的围手术期死亡率为17.5%,而心功能I-III级心力衰竭患者的围手术期死亡率为4.7%。手术的一个优点是,它允许用新的设计替换旧的、更容易形成血栓的瓣膜,并允许在病因不明的情况下进行明确的诊断和治疗。
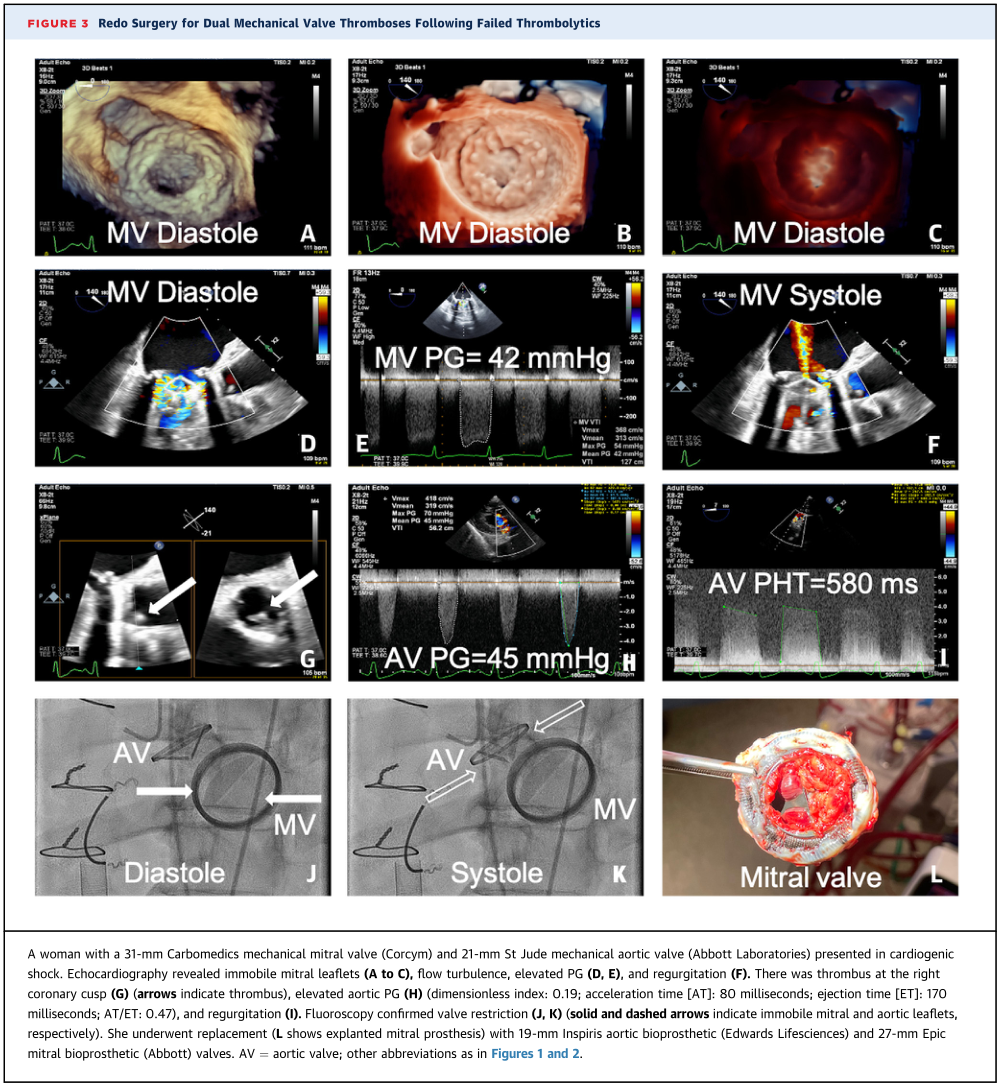
溶栓治疗与手术治疗MVT患者做比较的临床结果已有报道。在7项观察性研究的荟萃分析中指出两种治疗策略在瓣膜功能完全恢复或死亡方面没有差异。然而,紧急手术与血栓栓塞、大出血和复发性MVT的显著减少有关。然而,这项荟萃分析包括了一些没有使用低剂量、缓慢输注的研究。随后对48项观察性研究的荟萃分析中确实发现溶栓的死亡率(6.6%)比手术(18.1%)显著降低,但考虑到这些研究都不是随机的,结果只是假设。为此,最近的一项多中心观察性前瞻性研究HATTUSHA(梗阻性机械瓣血栓患者溶栓或手术)试验,对158名MVT患者进行缓慢和/或超缓慢低剂量tPA输注或手术,发现了类似的结果。结果显示溶栓成功率(定义为多普勒记录的瓣膜血流动力学完全改善,主要直径和/面积的减少75%,症状改善)为90.4%。最值得注意的是,与手术治疗相比,接受溶栓治疗患者的主要并发症(6% vs. 41.3%)和轻微并发症(8.4% vs.38.7%)的发生率低,3个月死亡率(2.4% vs.18.7%)。在溶栓有效单不能达到血流动力学稳定的情况下仍然需要重新手术。此外,新鲜血栓可能对溶栓有反应或者经导管操作有效,而成熟的、机化血栓更有可能再次手术治疗。图3描述了一名既往接受了主动脉瓣和二尖瓣MVT溶栓治疗后再次复发导致心源性休克,并最终接受了双瓣生物瓣置换。
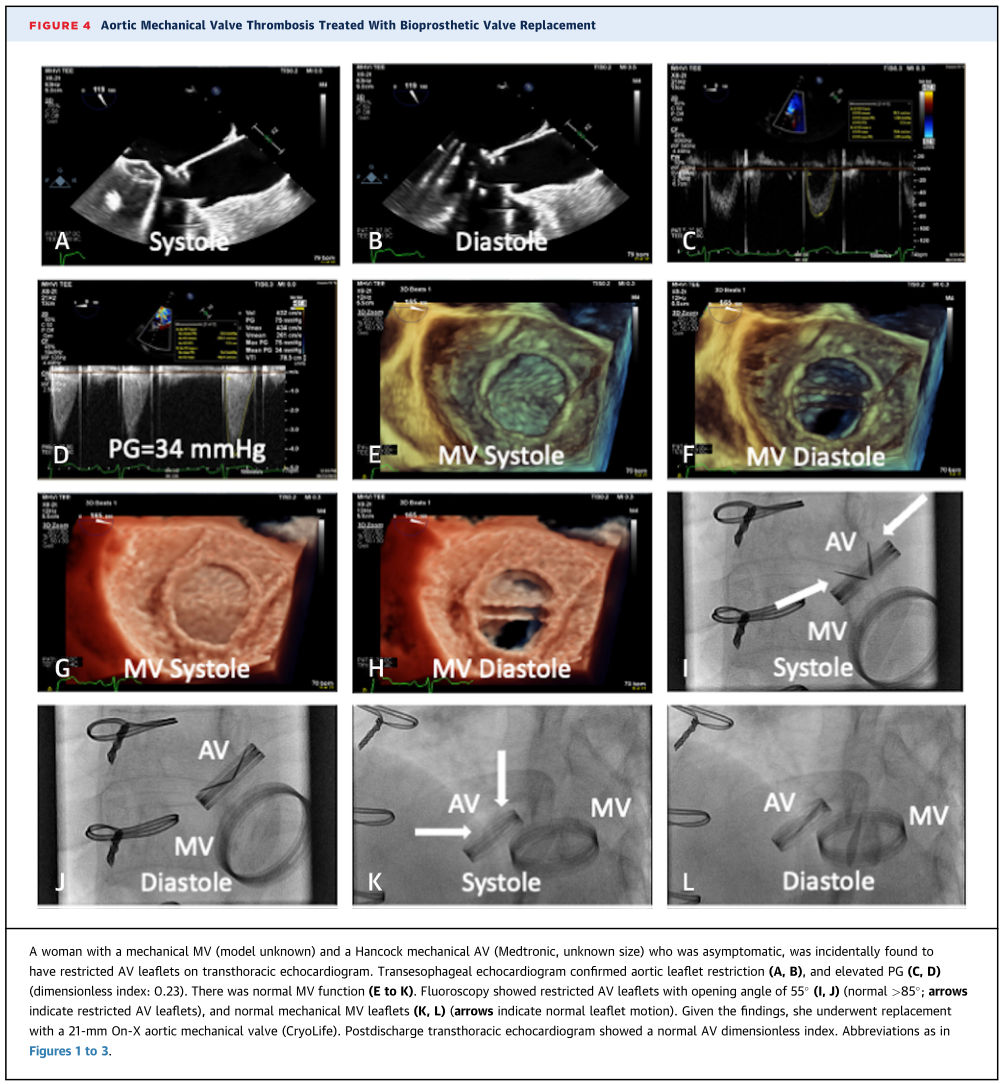
瓣膜血栓形成是从移除血管翳开始一个逐步的过程,血管翳是组织的向内生长。如果存在血管翳,则应积极切除,同时保持足够的缝合环隙用于瓣膜植入。当对MVT进行重新手术时,瓣膜必须更换,而不是简单地去除。再次血栓形成的风险是多因素的,这非常依赖于最初血栓事件的病因。如果血栓形成符合指南的INR目标,那么血液指标会诊可以帮助评估高凝状态,然后再决定未来的INR目标、抗血小板治疗和生物瓣膜的潜在使用。瓣膜置换术后理想的随访包括出院后TTE检查,3个月后复查TTE成像和每年之后。选择生物瓣置换还是另一种MV置换主要取决于年龄、合并症、抗凝治疗的能力/意愿,以及如果选择生物瓣,未来瓣中瓣的可行性。诸如此类的难题需要多学科团队共同决策,以帮助患者对其治疗方案做出选择。值得注意的是,新一代On-X MV(cryolife)改善了血液相容性,对低血栓栓塞风险患者的抗凝目标要求较低。建议术后前3个月的使用低剂量阿司匹林将初始INR目标值定在2.5到3.0,之后使用低剂量阿司匹林将INR目标值降低至1.5到2。血栓栓塞风险高的患者应保持较高的INR目标值。目前的指南建议二尖瓣MV的INR为2.5-3.5。最近发表的一项随机对照、非劣效性二尖瓣研究PROACT(前瞻性随机On-X抗凝临床试验),评估了华法林在低于目前推荐剂量的On-X二尖瓣MV患者中的安全性和有效性。该试验将401例患者随机分配到低剂量华法林组(目标INR:2.0-2.5)或标准剂量华法林组(目标INR:2.5-3.5),平均随访4.1年。该研究未能证明血栓栓塞、瓣膜血栓形成和出血事件复合结果的非劣效性。图4突出报道了一例主动脉瓣MVT患者最终接受了ON-X主动脉瓣MV置换术。尽管进行了治疗性INR,但对血栓形成仍有担忧。为此,PROACT Xa试验,一项随机、多中心、开放性的研究,将对1000例接受新一代On-X MV植入的患者分别使用阿哌沙班和华法林的抗凝疗效进行比较。
结论
人工瓣膜血栓形成是一种已知的MV并发症。尽管临床表现可能有所不同,但临床医生必须对表现为心力衰竭或心源性休克的体征和症状的MVT患者保持高度怀疑。超声心动图、透视和CT的多模式成像对于及时诊断和指导管理至关重要。最佳的策略-抗凝、溶栓、经导管干预或重新手术取决于梗阻的程度和患者当时表现的血流动力学状态。
专家点评:
武汉大学中南医院王斌教授
人工机械瓣血栓形成是一种已知但相对少见的并发症,经胸超声心动图(TTE)是首选的检查方法,患者的临床表现取决于瓣膜功能障碍是梗阻性还是非梗阻性的,当超声显示机械瓣瓣膜运动异常,跨瓣压差增高的卡瓣情况时,超声医生需要鉴别是血管翳还是血栓形成引起的,因为这涉及到下一步的治疗方案的选择。由于血管翳和血栓二者发病机理不同,临床特征就会不同。一般来说,血管翳从瓣膜置换到功能障碍时间较长,通常5年以上,血栓则可以出现在任何时候,瓣膜置换后3-6个月风险最高,发生几率通常与抗凝不良有关,较小的血栓可以通过抗凝后溶解,较大的血栓往往需要再次手术清除。从影像特点的角度来看,因血管翳是生长在人工瓣膜周围的纤维组织,所以通常位于瓣下缝合线周围,常为明亮的强回声(见图1、视频1及视频2),由于内皮细胞沿着瓣架生长影响瓣膜活动,大多表现为瓣膜狭窄为主;而血栓回声相对偏低(机化后可偏强)、质地偏软,可出现在任何地方,大部分位于人工瓣膜上方(见图2-3、视频3-5),常表现为瓣膜狭窄或狭窄合并关闭不全。如果单一影像不能确诊机械瓣功能障碍时,推荐TTE+TEE,透视和CT可以作为更好的增量信息补充。对于机械瓣卡瓣,需要结合各种诊断策略尽早明确,为治疗赢得时间,避免因诊断不及时造成病情恶化,对于急性瓣膜功能障碍,急诊手术是抢救患者生命的唯一通道。预防是重中之重,需强调抗凝达标的重要性。
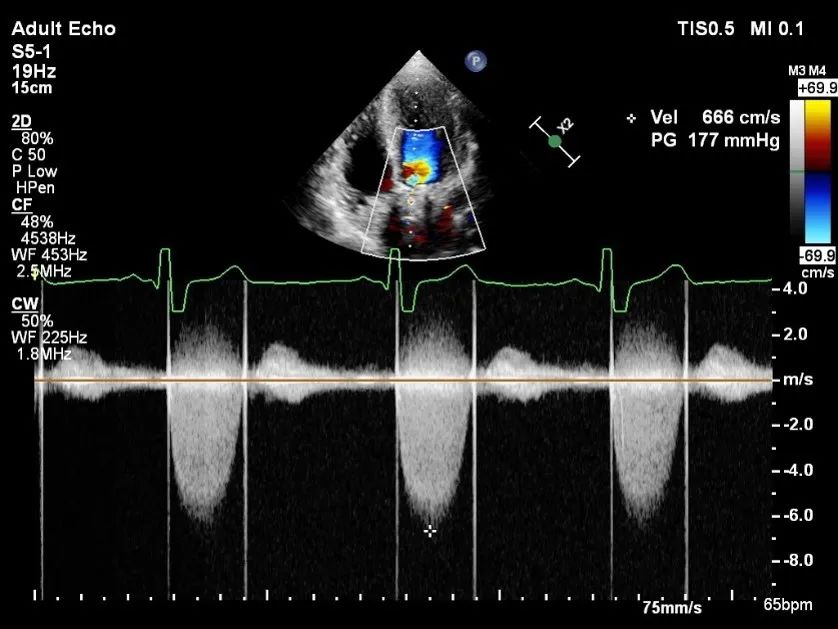
图1:主动脉瓣位机械瓣口收缩期射流速明显增快,Vmax=6.6cm/s,PG 177mmHg
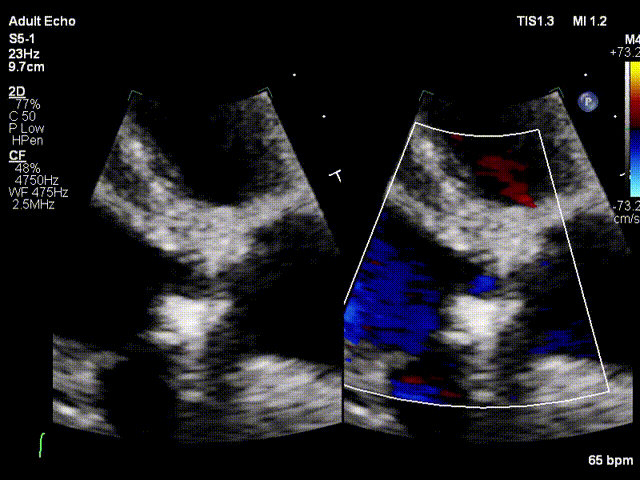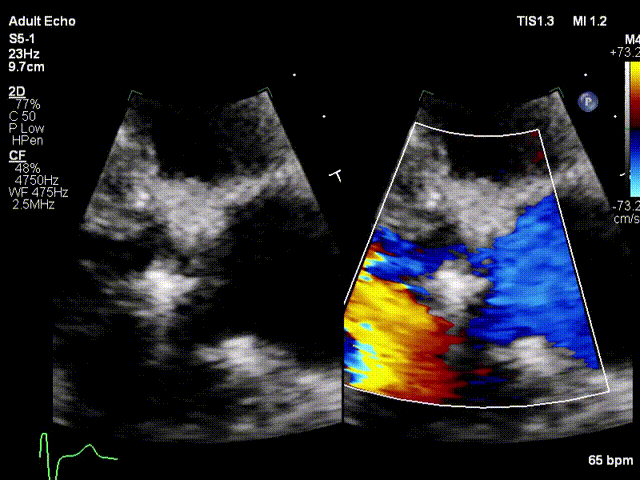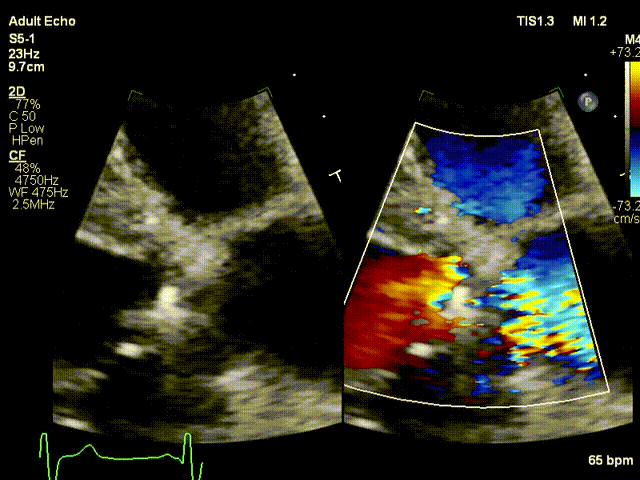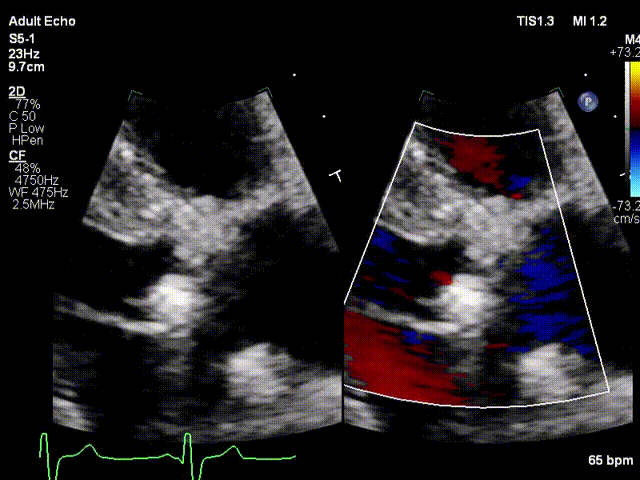
视频1:主动脉瓣机械瓣仅一侧瓣叶活动,另一侧瓣叶无明显运动,胸骨旁左心长轴切面显示活动受限瓣叶的左室流出道侧可见实性强回声团附着
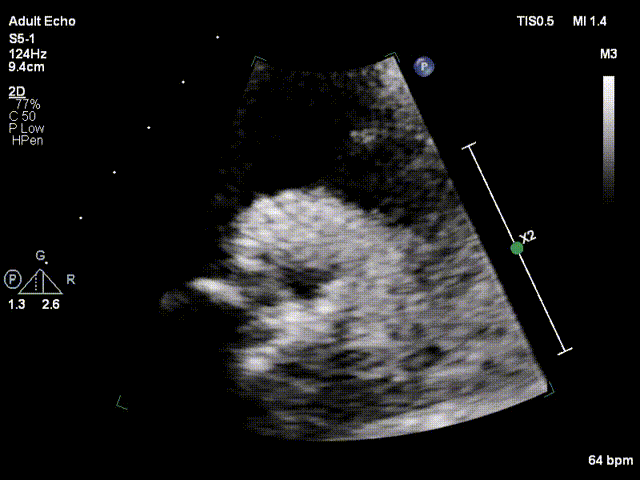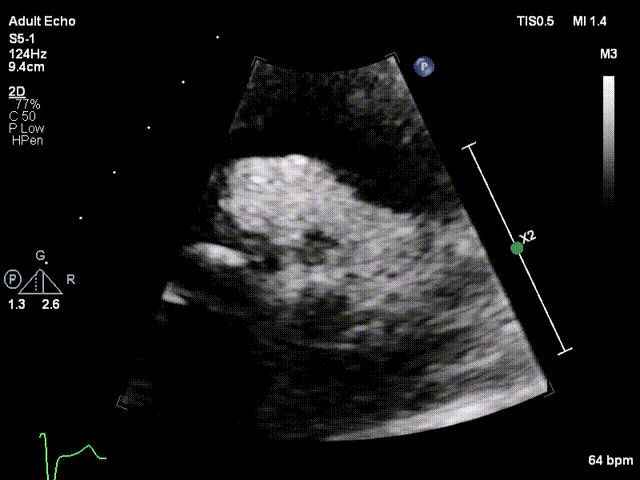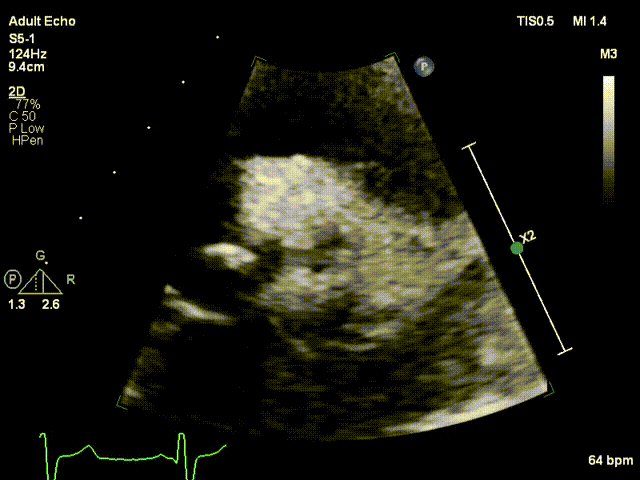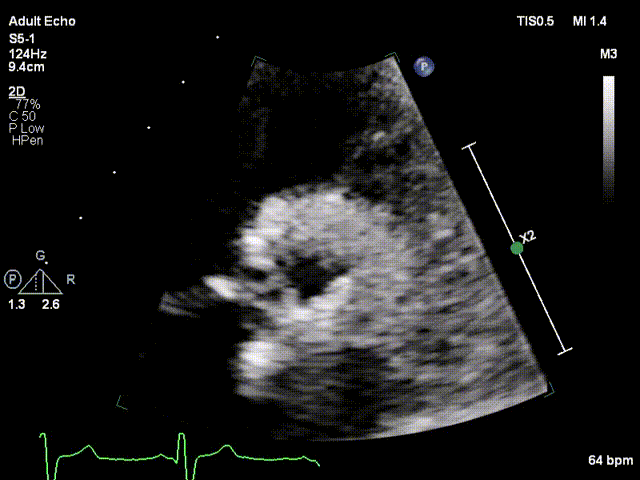
视频2:胸骨旁大动脉短轴切面显示沿着缝合环周边可见强回声团附着,致一侧瓣叶无运动
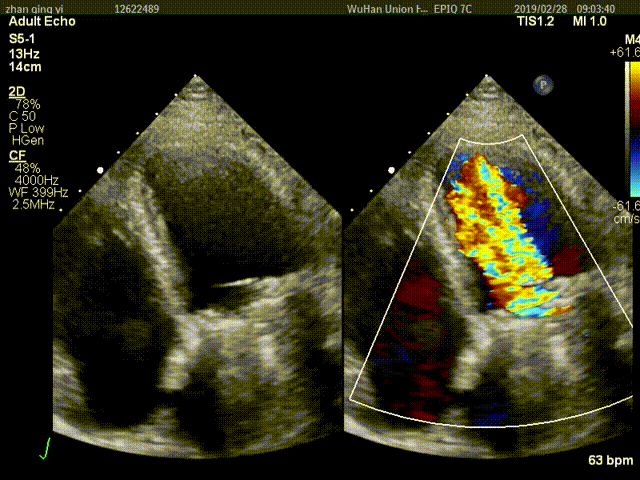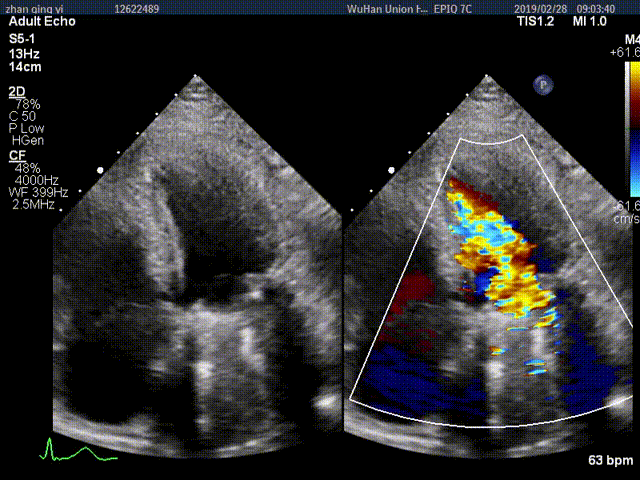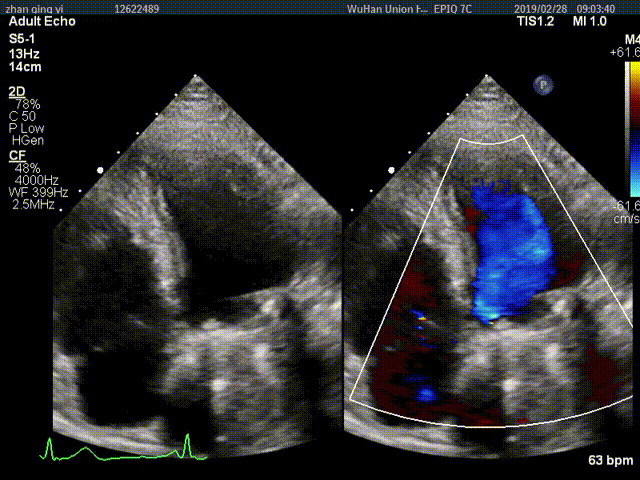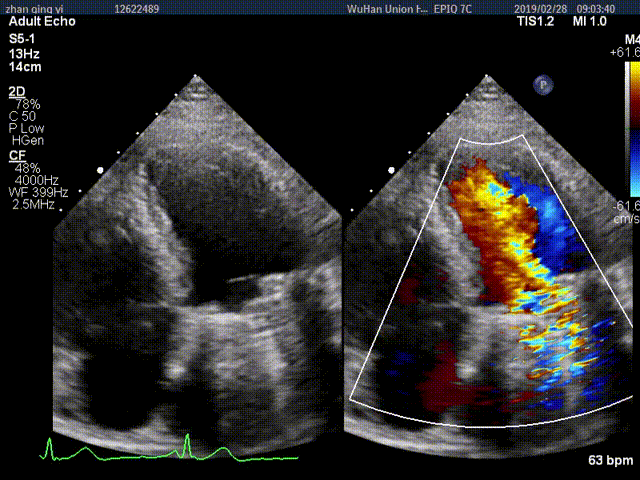
视频3:TTE超声显示二尖瓣机械瓣一侧瓣叶活动,另一侧瓣叶活动受限
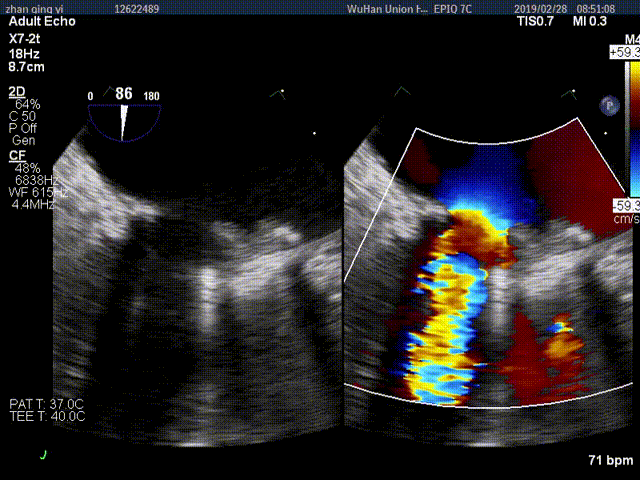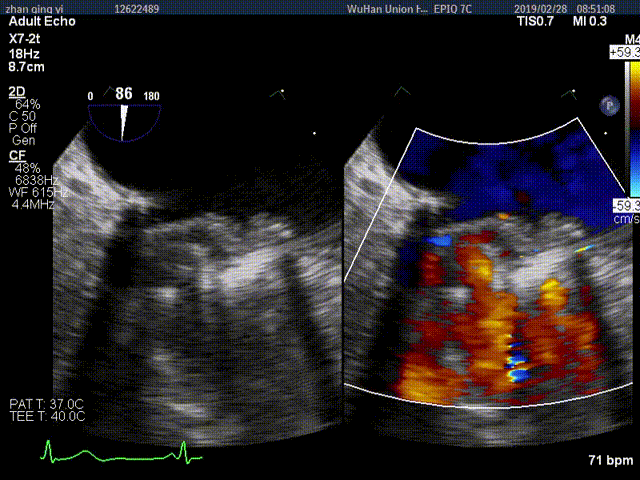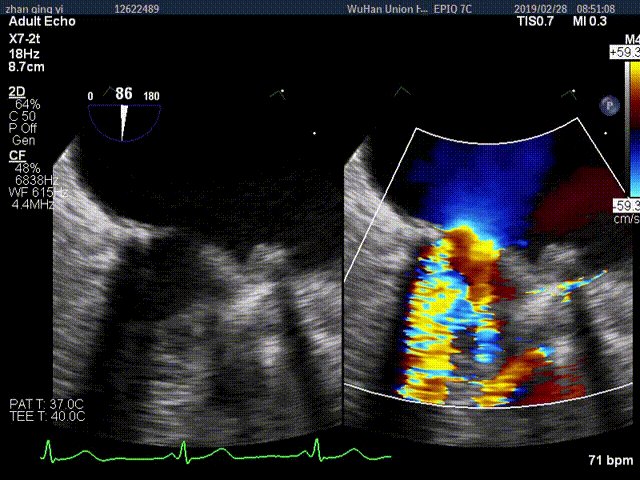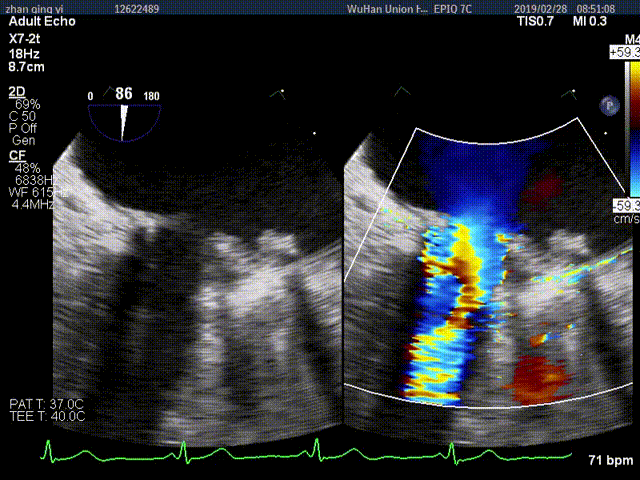
视频4:TEE显示二尖瓣机械瓣上实性低回声团附着,随着瓣叶活动来回摆动,致一侧瓣叶活动受限
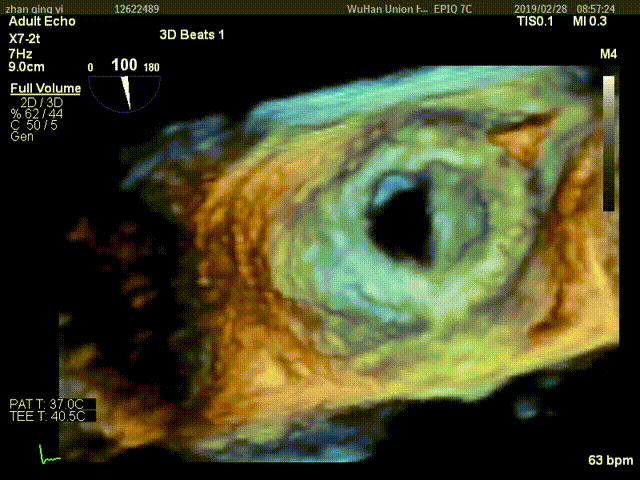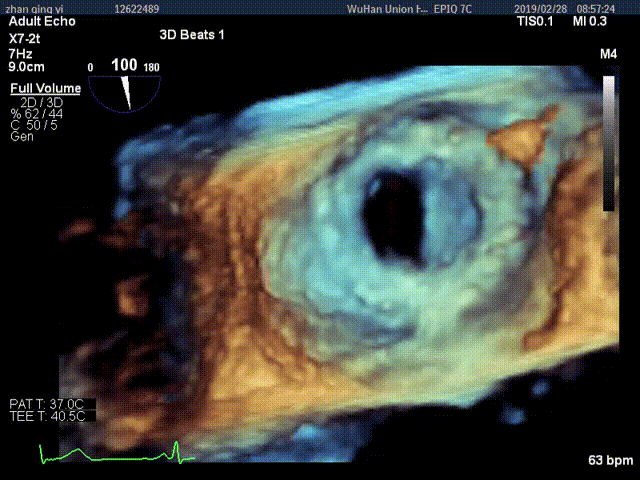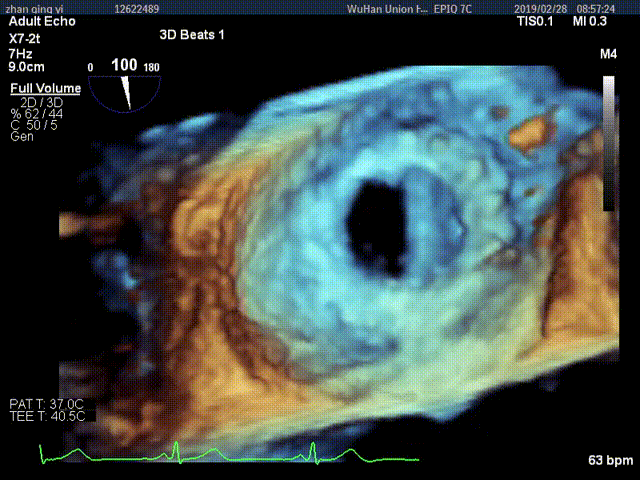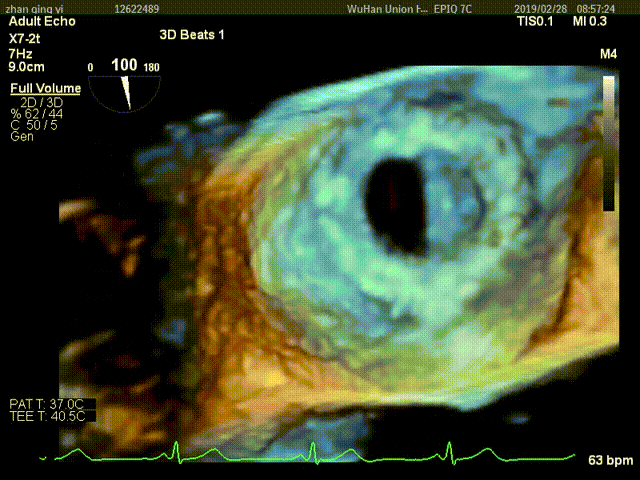
视频5:RT-3D TEE显示只可见一个瓣叶活动,另一个瓣叶不动
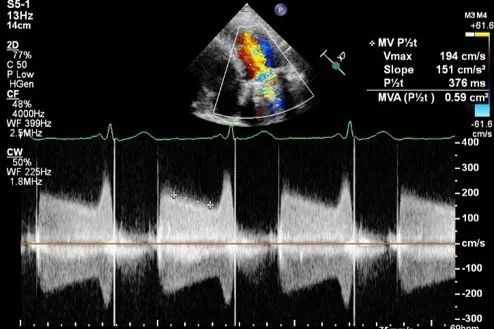
图2:二尖瓣机械瓣口收缩期射流速增快,有效瓣口面积0.59cm²
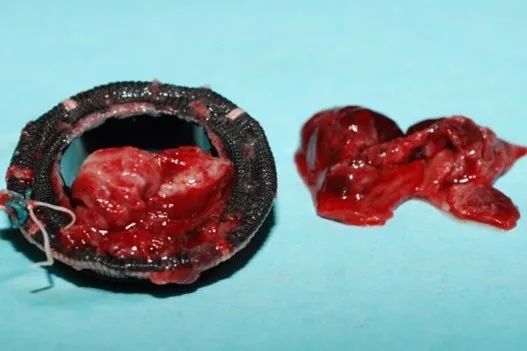
图3:术中切下二尖瓣机械瓣,瓣口可见血栓卡瓣
参考文献:
César E. Soria Jiménez, Alexander I. Papolos, Benjamin B. Kenigsberg et al. Management of Mechanical Prosthetic Heart Valve Thrombosis: JACC Review Topic of the Week. J Am Coll Cardiol. 2023,81(21):2115-2127. doi: 10.1016/j.jacc.2023.03.412.