本文由大会合作媒体中国医学论坛报原创供稿,如需转载,请注明出处

心血管急危重症是心血管医生常会遇到且需要密切关注的疾病。往年东方会都会吸引大量的学者前来参与,今年的心脏急症论坛也不例外,依旧干货满满!5月26日上午的心脏急症论坛中,来自复旦大学附属华东医院的史凯蕾主任医师、方唯一教授,复旦大学附属中山医院周达新教授、王翔飞教授、管丽华教授就多个指南及热点话题进行了精彩分享。小编总结了这一专场要点,以期为读者带来新鲜的干货知识!

复旦大学附属华东医院史凯蕾主任医师
复旦大学附属华东医院史凯蕾主任医师表示,随着近年研究不断的深入以及临床实验的公布,对于射血分数保留型心衰的管理有了一些新认识。2023年,ACC推出了射血分数保留心衰(HFpEF)的治疗指南。
HFpEF的定义为有心衰的症状和体征,且左心室射血分数(LVEF)≥50%。HFpEF首先应满足心衰的通用定义,附加标准为LVEF≥50%。呼吸困难是HFpEF常见的症状/体征,但在诊断HFpEF前必须考虑呼吸困难的其他原因。呼吸困难按心脏、肺部和其他组织来源进行鉴别诊断。水肿也是HFpEF常见的症状/体征,但在诊断HFPEF前也必须鉴别水肿的原因,应区分水肿与淋巴水肿。排除淋巴水肿后,考虑水肿的两个主要病理生理来源:静水压增加和渗透压降低。
使用H2FPEF和HFA-PEFF两个评分系统来估计HFpEF的概率。H2FPEF评分系统包括肥胖(体质指数>30 kg/m2)、使用两种以上的高血压药物、房颤、肺动脉高压、年龄>60岁和充盈压增加这六大方面。
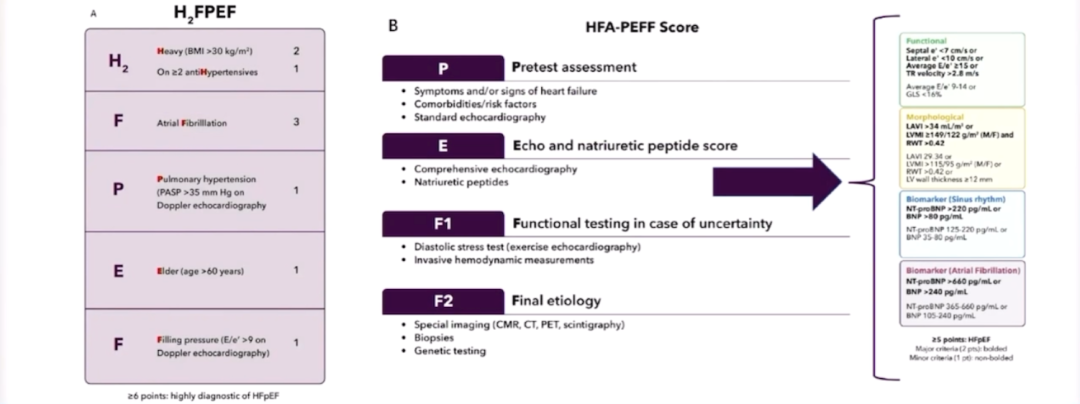
图1 H2FPEF和HFA-PEFF评分系统
第一步:患者有呼吸困难和(或)水肿;
第二步:排除非心源性因素(呼吸困难/水肿);
第三步:符合心衰的通用定义;
第四步:评估HFpEF的非心脏类似疾病;
第五步:应用HFpEF评分系统;
第六步:诊断HFpEF。
HFpEF的管理侧重于风险分层和合并症的管理,包括高血压、糖尿病、肥胖、房颤、CAD、CKD和阻塞性睡眠呼吸暂停。非药物管理,包括运动和减肥的作用以及无线植入式肺动脉监测仪的使用。症状管理和针对心衰的治疗,包括利尿剂、SGLT-2i、盐皮质激素拮抗剂(MRA)、血管紧张素受体脑啡肽酶抑制剂(ARNI)和血管紧张素受体拮抗剂(ARB)。

复旦大学附属中山医院王翔飞教授
复旦大学附属中山医院王翔飞教授对经皮跨瓣膜心室辅助系统用于高危PCI辅助治疗的前瞻性、单中心、单臂临床研究进行了解读,该研究于2022年8月~11月筛选12例高危PCI患者,最终入选了10例符合方案要求的患者,使用Synflow3.0经皮跨瓣膜心室辅助系统辅助完成PCI手术,手术过程顺利,器械表现优异,患者预后良好。Synflow3.0可以有效维持高危PCI患者术中的血流动力学稳定,为术者提供更理想的条件或机会,以实现最佳病变处理和更完全的血运重建,达到更好的预后。所有患者均未发生MACCE事件,表明Synflow3.0用于辅助支持完成高危PCI手术具有良好的安全性,主要关注的预期不良事件如穿刺部位血肿、下肢浮肿、溶血等事件均在可接受的范围内。PERSIST Ⅰ临床试验研究结果初步证实研究器械(经皮跨瓣膜心室辅助系统)用于高危PCI辅助治疗具有良好可接受的安全性和有效性。

复旦大学附属华东医院、上海德达医院方唯一教授
复旦大学附属华东医院、上海德达医院方唯一教授系统讲述了致命性胸痛的治疗策略及流程。急性致命性/重症胸痛定义为伴有或将会发生致命性或致残性事件的急性胸痛。如果按照病因分类,胸痛可分为心源性胸痛、非心源性胸痛、大血管性胸痛、创伤性胸痛(外伤性和自发性)。胸痛可能的急性致命性疾病包括急性冠脉综合征、肺栓塞、主动脉夹层、张力性气胸。
方唯一教授重点讨论了胸痛的快速甄别方法和时间节点。快速了解病情的时间约为3 min~5 min,最关键的是观察生命体征,如肢体活动、表情痛苦、神志淡漠、呼吸困难、 血心率/律、血压。另外,胸痛诱发和缓解因素(运动、情绪、静息、饥饱)、胸痛部位与范围(前胸+放射)、胸痛程度与持续时间(剧烈、短暂、持续)、主要病史(高血压及治疗史、糖尿病及治疗史)也应快速了解。快速检查的时间约为10 min~30 min,其中心电图、心肌酶一定在最短时间内完成检查,如没有问题,则检查胸部CT、胸部超声。方唯一教授分别介绍了急性冠脉综合征、主动脉夹层(AD)、肺动脉栓塞的急诊处理流程,具体见下图。
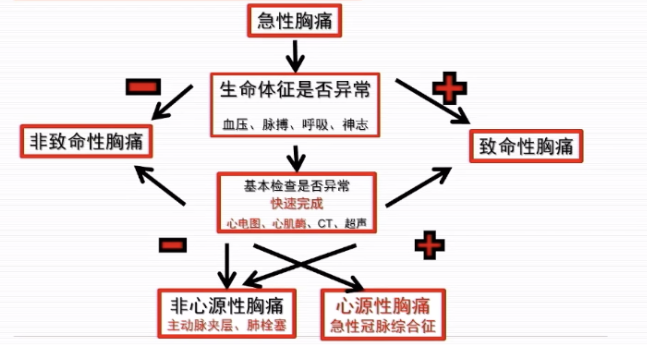
图2 致命性急性胸痛急诊诊断简易流程
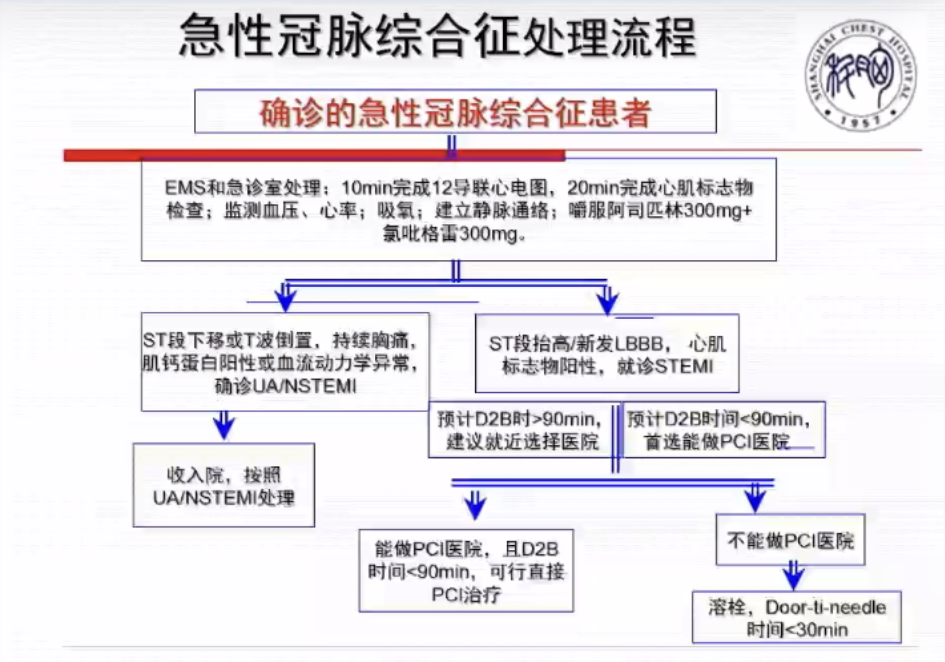
图3 急性冠脉综合征处理流程
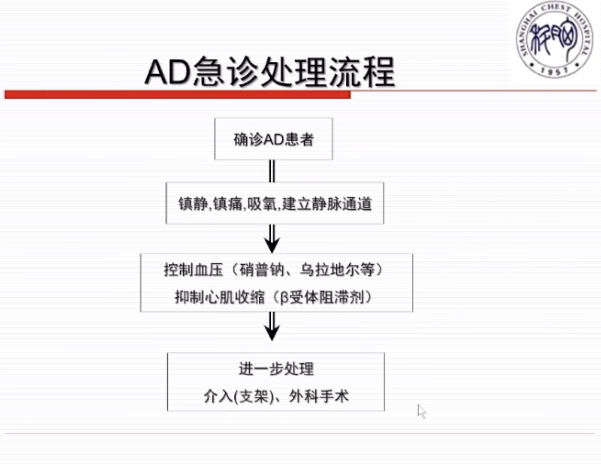
图4 AD急诊处理流程

图5 PE急诊处理流程

复旦大学附属中山医院管丽华教授
复旦大学附属中山医院管丽华教授对2022ESC/ERS肺动脉高压诊断和治疗指南的更新要点进行了梳理。第一,2022版指南对PH的定义进行了更新,肺动脉高压诊断界值由25 mmHg下调为20 mmHg,毛细血管前肺动脉高压定义新增了肺血管阻力(PVR),并下调了界值(3 WU下调为2 WU),重新提出运动性肺动脉高压。第二,遗传风险评估至关重要,诊断为PAH的患者特别建议进行基因筛查;第三,肺动脉高压诊断三步走,怀疑、检测及确诊。第四,风险评估的变化与更新,肺动脉高压初次诊断时建议使用三层模型进行综合风险评估,包括超声心动图、心脏磁共振成像(cMRI)及血液动力学指标等。随访期间建议使用基于世界卫生组织功能分级(WHO-FC)、6分钟步行距离(6MWD)、BNP/NT-proBNP在内的四层模型进行危险分层,必要时增加其他变量。第五,更为积极地治疗策略。第六,优化慢性血栓栓塞性肺疾病(CTEPH)的诊疗全流程,同时首次提出慢性血栓栓塞性肺疾病(CTEPD)的概念。

复旦大学附属中山医院周达新教授
复旦大学附属中山医院周达新教授从主动脉瓣狭窄的流行病学特点、临床表现及预后、传统治疗及新兴技术这四方面进行了详细讲解。主动脉瓣狭窄(AS)是第三常见的老年心血管疾病,二叶式主动脉瓣是老年性AS主要病因。主动脉瓣狭窄的严重程度分为三级:轻度、中度和重度(具体见下表)。临床分期为A、B、C、D四期。A期:无狭窄病变,无临床症状;B期:轻中度狭窄,射血分数正常,无临床症状;C期:压差>40 mmHg,流速>4 m/s,无临床症状(C1:LVEF正常;C2:LVEF<50%);D期:有临床症状。(D1:高压差,射血分数正常;D2:低流量,低压差,射血分数降低;D3:低流量、低压差、射血分数正常。)
药物治疗包括抗心衰药物、他汀等,并未显示出对AS预后的改善,因此药物治疗对AS效果非常有限。对于合并心衰患者,可予利尿剂、ACEI等抗心药物改善症状。外科手术既往为主动脉瓣狭窄的标准治疗方法,术中需要体外循环、心脏停跳及开胸,创伤大、风险高、恢复慢,但因其疗效确认,仍为年轻及外科手术低危AS患者的主要治疗方法。若合并有其他瓣膜疾病或主动脉根部疾病等,也更适合外科手术治疗。
AS患者出现症状后,其生存率急剧下降,因此,这些患者一出现症状,就应马上手术治疗。对于左室射血分数低于50%或者运动试验阳性(运动中出现症状、血压上升<20 mmHg,心电图ST-T改变)的患者,BNP升高3倍者,这些患者应行换瓣手术。极重度AS(跨瓣流速>5 m/s),无症状,也需要手术。低跨瓣压差、低射血分数AS患者的治疗存在两种情况,一种是真性AS;另一种情况是假性AS。鉴别真假性主动脉瓣狭窄的最好方法是使用多巴酚丁胺提高心输出量,用多谱勒超声或心导管检查取得新数据,重新计算瓣口面积,只有真性AS才能手术获益。轻中度主动脉瓣狭窄患者一般无须外科手术处理,但须密切随访其病情的进展情况。对于中度主动脉瓣狭窄,若实行外科冠状动脉旁路移植术或者其他瓣膜手术,可以同期实行主动脉瓣置换术(ⅡA类指征),中度主动脉瓣狭窄合并严重心衰( 低EF值),TAVR可能获益,相关临床试验正在进行中。
经皮主动脉瓣扩张目前的指征是血流动力学不稳的病人,主动脉瓣球囊扩张术可作为到外科手术或TAVR手术的一个过渡治疗手段,有严重合并症而不能外科手术或无条件TAVR患者,也可考虑主动脉瓣球囊扩张。
最后周达新教授介绍了新兴技术(TAVR)的应用情况。
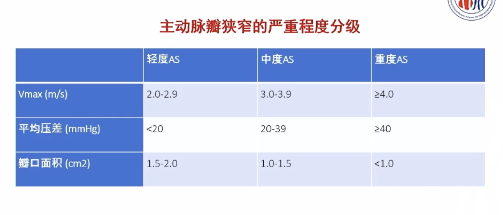
图6 主动脉瓣狭窄的严重程度分级
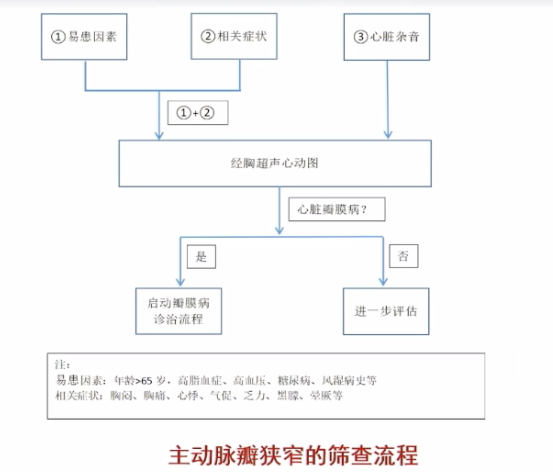
图7 主动脉瓣狭窄的筛查流程
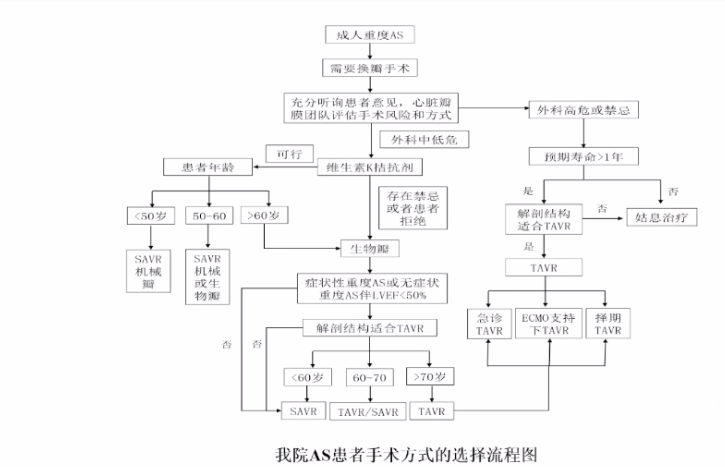
图8 AS患者手术方式的选择流程图
审核:钱菊英教授