作者:王建
点评:何奔教授
上海交通大学医学院附属胸科医院

8月27日(周六)20:00
在今年的ESC大会上,来自英国伦敦皇家学院的Divaka Perera教授公布了“REVIVED-BCIS2- 经皮血运重建治疗缺血性心室功能障碍”研究的结果:与优化药物治疗相比较,经皮冠状动脉介入并没有为严重的缺血性心肌病患者带来额外的生存获益或改善左心室功能。该研究平均随访了3.4年,以“全因死亡或心衰住院”为主要终点事件在两组患者中的发生率分别为37.2%(PCI+OMT组)和38%(OMT组)(hazard ratio [HR], 0.99; P = .96);6个月和12个月的左室射血分数没有明显区别;在6个月和12个月时,PCI+OMT组KCCQ生活质量评分似乎优于OMT组,但这一区别在24个月即消失(相关研究结果发表于N Engl J Med. 2022 Aug 27.)。
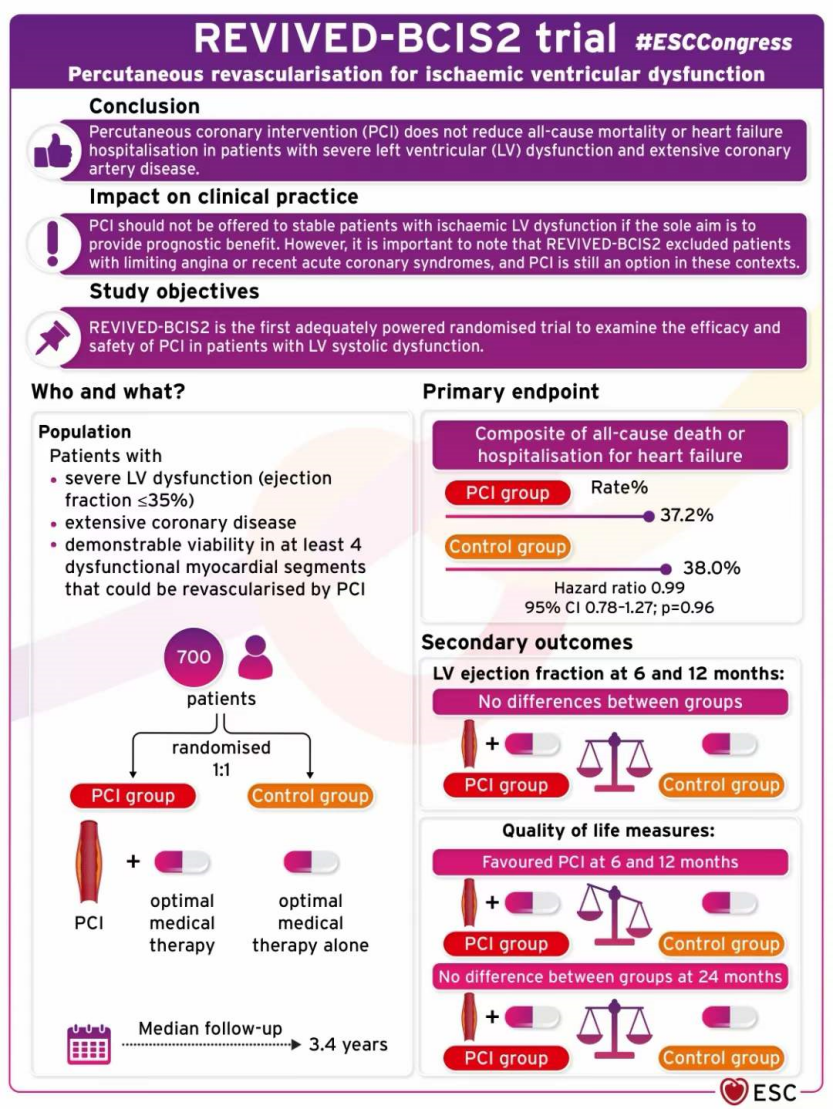
研究过程
该研究预计纳入700名冠脉病变广泛的严重左心室功能不全患者,1:1随机分成PCI+OMT组和OMT组。纳入标准:1、左心室射血分数≤35%;2、广泛的冠脉病变(BCIS-JS≥6分,British Cardiovascular Intervention Society jeopardy score,0-12分);3、至少4个可通过PCI实现再血管化的功能不全心肌节段(通过DSE、MRI、SPECT、PET评估)。排除标准:1、4周内发生过急性心肌梗死;2、72小时内发生急性失代偿性心力衰竭或持续性室性心律失常。其中,OMT组患者接受个体化的药物治疗和心衰器械治疗(ICD或CRT);而PCI+OMT组则在上述治疗的基础上,进行所有存活心肌节段近段冠状动脉的完全再血管化。
终点事件
该研究以至少随访24个月的“全因死亡或心衰住院”为主要终点。次要终点则包括心脏超声评估的左心室射血分数、KCCQ(Kansas City Cardiomyopathy Questionnaire)心衰生活质量评分和其他次要终点(包括心血管死亡、适当的ICD治疗、急性心肌梗死、计划外的再血管化治疗、NT-proBNP水平、CCS心绞痛分级、大出血等)。
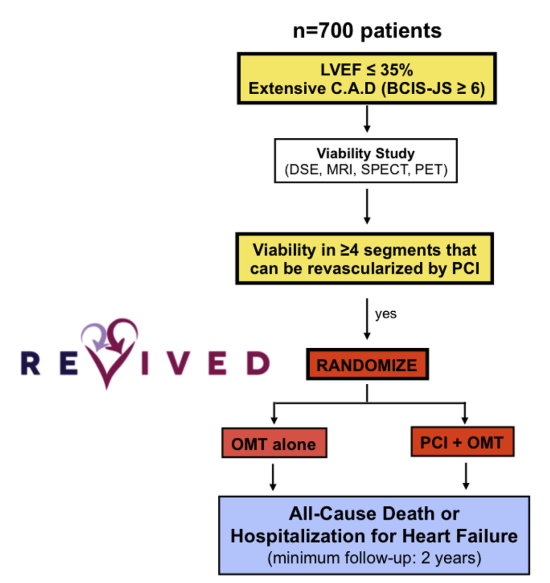
研究结果
从2013年8月至2020年3月,该研究共纳入英国40个中心的700名冠脉病变广泛的严重左心室功能不全患者(平均年龄70岁,平均LVEF 27%,仅12.3%为女性,344名患者为两支血管病变,281名为三只血管病变),随机分成PCI+OMT组(347人)和OMT组(353人)。两组患者平均随访了3.4年,主要终点事件在PCI+OMT组共发生129例(37.2%),而在OMT组共发生134例(38.0%)(如下图,hazard ratio [HR], 0.99; 95% CI, 0.78 to 1.27, P =0 .96);其中,PCI+OMT组共出现110名(31.7%)患者死亡,而OMT组有115名(32.6%)患者死亡(hazard ratio, 0.98; 95% CI, 0.75 to 1.27);至少一次心衰住院的患者在PCI组为51名(14.7%),而OMT组有54名(15.3%)。
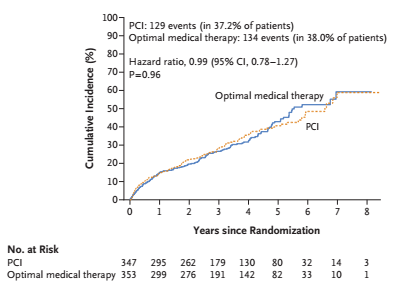
两组患者(PCI+OMT组vs OMT组)心脏彩超评估的LVEF 在6个月时为1.8% vs 3.4% (平均差 −1.6%;95% CI, −3.7 to 0.5),12个月时为2% vs 1.1% (平均差 0.9 %;95% CI, −1.7 to 3.4)。
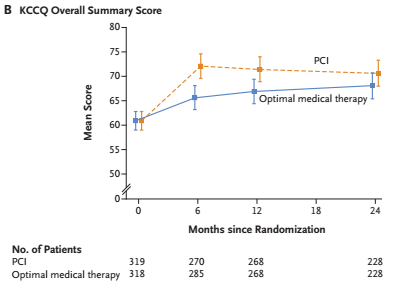
PCI+OMT组KCCQ生活质量评分在6个月(评分平均差6.5,95% CI, 3.5 to 9.5)和12个月(评分平均差4.5,95% CI, 1.4 to 7.7)时优于OMT组,但这一区别在24个月即消失。
其他次要终点:本研究中共250名患者(PCI+OMT组126名,OMT组124名)在随机前或随机后90天内植入了心衰器械。在PCI+OMT组,ICD终止室速或室颤的比例在6/12/24个月时分别为1.8%、2.9%、5.9%,在OMT组为3.8%、6.6%、14.0%。两组患者(PCI+OMT组vs OMT组)中,急性心肌梗死的分别发生了37例(10.7%)和38例(10.8%)(hazard ratio, 1.01; 95% CI, 0.64 to 1.60)。计划外的再血管化治疗在PCI+OMT组要明显减少(10 [2.9%] vs. 37 [10.5%]; hazard ratio, 0.27; 95% CI, 0.13 to 0.53)。两组患者的NT-proBNP水平在6个月时均降低,但没有组间区别。大出血事件在PCI+OMT组则明显高于OMT组(3.1% vs 0.6%,relative risk, 4.95; 95% CI, 1.09 to 22.43),但两年时就无区别。
何奔教授点评:
REVIVED-BCIS2研究是第一个针对PCI在缺血性心肌病领域的随机临床研究。目前,AHA的再血管化指南并没有针对伴有严重左心室功能不全的缺血性心肌病患者接受PCI的推荐,而ESC则推荐伴有多支血管病变的此类患者接受冠状动脉旁路移植(CABG,1类推荐)和PCI(2a类推荐,证据等级C)。这一推荐主要是根据专家共识和STICH研究得出的。2011年4月在ACC大会上公布的STICH( Surgical Treatment for Ischemic Heart Failure)研究5年的结果曾一度引起业界的广泛讨论:与优化药物治疗相比较,CABG并没有为缺血性心力衰竭患者(LVEF<35%)带来额外的生存益处(随访56个月全因死亡率:药物治疗组41% vs CABG组36% ,p=0.12)。但在5年后的ACC大会上,STICH的拓展研究STICHES(STICH extension study)结果公布:随访10年,CABG组的全因死亡率(58.9% vs 66.1%,HR 0.84,0.73–0.97,p=0.02)、心血管死亡率(40.5% vs 49.3%,HR 0.79,0.66–0.93,p=0.006)、全因死亡或心衰住院率(76.6% vs 87%,HR 0.72,0.64–0.82,p<0.001)均低于药物治疗组。REVIVED-BCIS2研究试图以PCI作为再血管化策略,再次验证在严重左心室功能不全的心力衰竭患者中的治疗作用,却没有得出预想的结果,其中的因素还有待进一步的亚组分析。
REVIVED-BCIS2研究并没有得到研究者预想的结论,也没能改变目前再血管化或心力衰竭的治疗指南。尽管该研究制定了严格的可通过再血管化实现心肌存活的评估方法,但是,PCI并不能在药物治疗的基础上进一步促进左心室整体或节段功能恢复。以往的“冬眠心肌”理论似乎受到这一研究结果的挑战。与STICH研究相比,REVIVED-BCIS2研究中纳入的患者年龄更大,合并的冠脉病变更重(包含左主干病变),但两个研究的全因死亡率和死亡、心衰住院复合终点事件率却相似,可能与本研究中ICD、CRT的比例高有关。正如Divaka Perera教授在大会上所述,“REVIVED-BCIS2研究给我们传递的信息是:我们不应该为稳定的、正在接受优化药物治疗的缺血性心力衰竭患者进行PCI;但是,患者出现急性冠脉综合征或心绞痛频发时,我们应该考虑再血管化治疗”。笔者的观点是,对于严重左心室功能不全的缺血性心力衰竭患者,药物治疗、再血管化和心衰器械治疗策略应更加个体化。近年来,新出现的针对缺血性心力衰竭的器械,例如左心室室壁瘤折叠的REVIVENT系统和冠状静脉窦支架REDUCER等,在未来可能为此类患者带来更多的生存益处。
点评专家
何奔
上海交通大学医学院附属胸科医院
心脏中心主任,心内科主任,主任医师,博士生/博士后导师,二级教授,中华心血管病学会全国常委,结构心脏病学组副组长。上海市领军人才、国家卫健委有突出贡献中青年专家,国务院特贴专家。
在冠心病、结构性心脏病、心力衰竭等均有丰富的诊治经验,尤其擅长各种高难度冠心病的介入治疗;在经皮左心耳封堵手术预防房颤脑卒中,经导管主动脉瓣置换术和经皮二尖瓣修复手术等方面均有高深造诣。经历各类心导管手术超过2万例。研究兴趣围绕冠心病急性事件链的防治,从易损斑块到心肌再灌注损伤,从基础到临床多环节。主持多项国家级重点项目,以第一或通讯作者发表SCI收录论文100多篇,总影响因子500多分,论文H指数36。以第一完成人先后荣获上海市医学科技一等奖,教育部科技进步一等奖等多个奖项。
是美国心脏学院专家会员(FACC),欧洲心脏学院专家会员(FESC),美国心脏造影与介入学会专家会员(FSCAI),中华医学会心血管病学分会全国常委,中国研究型医院学会心血管循证与精准医学专业委员会副主任委员,海峡两岸医药卫生协会心血管专业委员会副主任委员,中国心律协会左心耳封堵学组组长。曾获“上海市十佳医生”、“中国十大口碑医生”;上海市五一劳动奖章,上海交通大学校长奖,宝钢全国优秀教师奖等荣誉。
解读作者
王建
上海交通大学医学院附属胸科医院
心内科主治医师。长期专注于冠心病、缺血性心力衰竭、结构性心脏病及心脏影像学领域,近年来从事冠脉介入、经导管主动脉瓣置换(TAVI)、微创室壁瘤重建(包括PARACHUTE、REVIVENT)、经导管二尖瓣、三尖瓣修复等新技术,利用多种心脏影像技术与基因检测,在各种类型的心肌病精准诊断和治疗上有着独到之处;已主持、参与多项国家、省市级科研课题并发表多篇论文。


