作者 韩蕊
审校 刘巍
点评 王继红
北京积水潭医院

2021年TCT中,Pieter C. Smits 博士介绍了MASTER-DAPT亚组研究的结果,本研究是一项多中心的随机临床试验,主要针对于高出血风险(HBR)同时合并高血栓和缺血风险患者,PCI术后双联抗血小板(DPAT)疗程进行了探讨。其结果显示短期DAPT治疗在不增加患者缺血风险的同时,可降低患者出血风险。
研究背景
PCI术后患者的血栓和出血风险一直是影响其抗血小板治疗决策的重要因素。以往的研究认为,PCI术后应用DPAT12个月可使患者受益,尤其对于合并急性心肌梗死患者而言,目前的指南亦推荐植入药物洗脱支架(DES)后若无禁忌症,应口服DAPT治疗12个月。但长期口服DAPT虽降低了患者血栓事件的发生,但却不可避免增加出血风险,特别是对于HBR患者。
近年来随着DES的不断发展,支架内血栓事件的发生率逐渐降低,为缩短HBR患者DAPT治疗周期带来的可能。本次研究正是针对以上人群PCI术后DAPT疗程进行了相关探讨,进一步探索有效抗栓治疗及降低出血风险间的平衡,以真正增加HBR患者的临床净获益。
研究方法
本研究共纳入4579名HBR患者,所有入组患者在接受PCI(应用Ultimaster®️支架)并DAPT治疗1个月后,被随机分配到短期DAPT组(停止DAPT ,n=2295)和标准DAPT组(继续维持DAPT治疗至少2个月,n=2284),每组患者再根据患者近1年内是否合并心肌梗死将其分为心梗阻(PMI)和非心梗组(non-PMI)(见图1)。
排除标准:1. PCI时或术前6个月内接受过除Ultimaster®️ 支架以外的支架进行治疗;2. 在PCI时或术前6个月内对支架内再狭窄或支架血栓形成的治疗;3.以往使用生物可降解支架治疗。(不排除:血管类型或数量、病变数量、支架数量、支架长度、治疗类型、病变类型和临床指征)。
随访335天后主要结局:净不良临床结局(NACE):全因死亡,心肌梗死,卒中,出血学术研究联盟(BRAC)定义的3或5型出血事件的复合终点;主要心脑血管不良事件(MACCE):全因死亡,心肌梗死,卒中;BARC定义的2、3、5型出血事件。
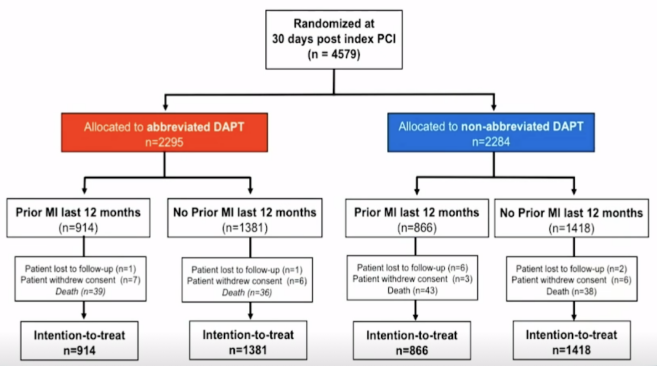
图1
研究结果
1.入组人群基线资料:(见图2、3)
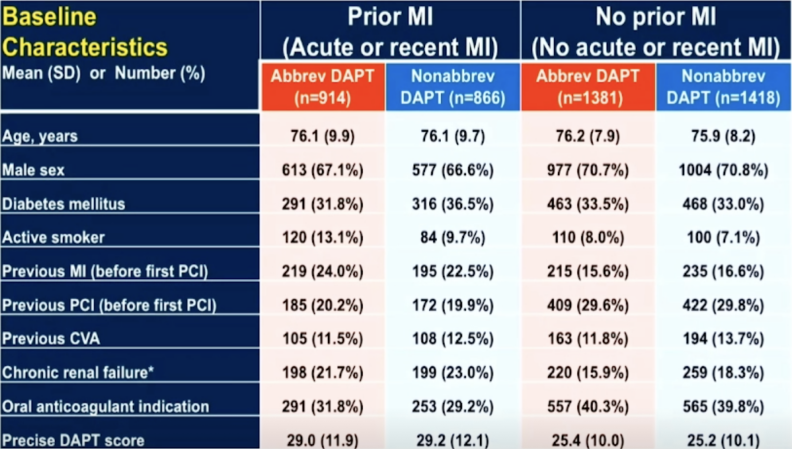
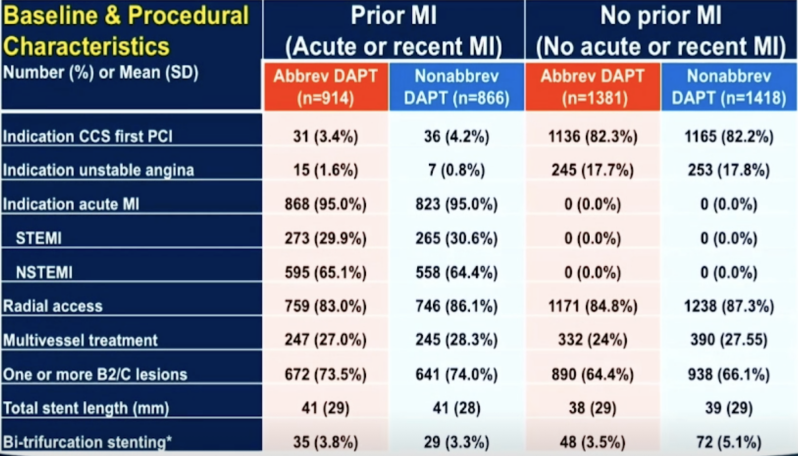
心梗组中,合并急性心肌梗死患者比例约95%,合并1年内心梗病史的患者约占5%。
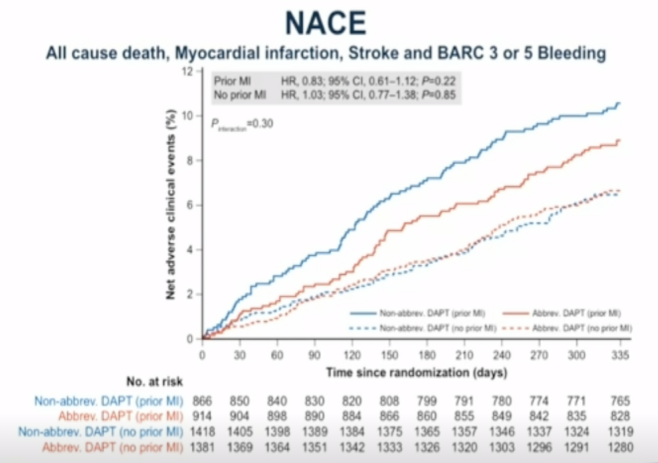
2.NACE:短期DAPT组和标准DAPT组的NACE在心梗患者和非心梗患者间均无明显差异。(PMI:HR 0.83,95%CI 0.61-1.12,P=0.22;non-PMI:HR 1.03,95%CI 0.77-1.38,P=0.85)(见图4)。
3.MACCE:短期DAPT组和标准DAPT组的MACCE在心梗患者和非心梗患者间均无明显差异(PMI:HR 0.86,95%CI 0.62-1.19,P=0.36;non-PMI:HR 1.13,95%CI 0.80-1.59,P=0.48)(见图5)。
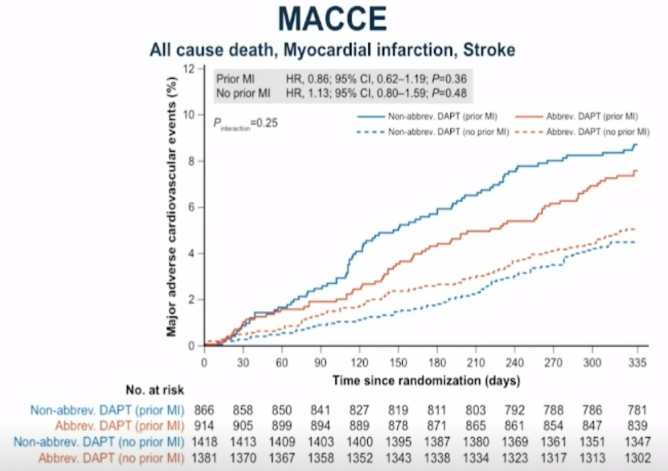
图5
4. 临床相关非主要或主要出血事件(BARC 2、3、5型出血事件):不论对于心梗患者还是非心梗患者,短期DAPT组均较标准DAPT组降低(PMI:HR 0.65,95%CI 0.46-1.91,P=0.01;non-PMI:HR 0.71,95%CI 0.54-0.92,P=0.01)(见图6)。
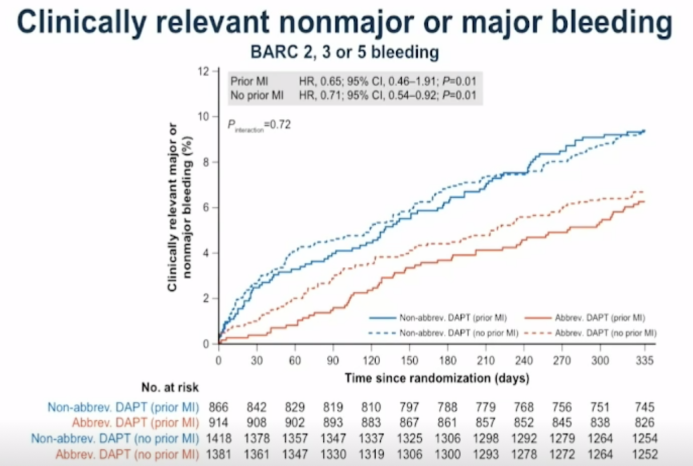
图6
5.全因死亡:短期DAPT组和标准DAPT组的全因死亡事件在心梗患者和非心梗患者间均无明显差异(PMI:HR 0.78,95%CI 0.50-1.22,P=0.28;non-PMI:HR 1.06,95%CI 0.68-1.65,P=0.81)(见图7)。
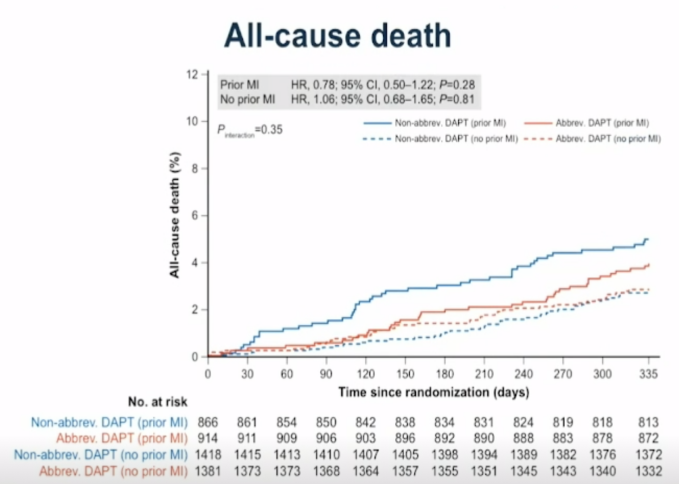
图7
6.心肌梗死:短期DAPT组和标准DAPT组的再发心梗事件在心梗患者和非心梗患者间均无明显差异(PMI:HR 1.03,95%CI 0.63-1.67,P=0.92;non-PMI:HR 1.49,95%CI 0.82-2.72,P=0.19)(见图8)。
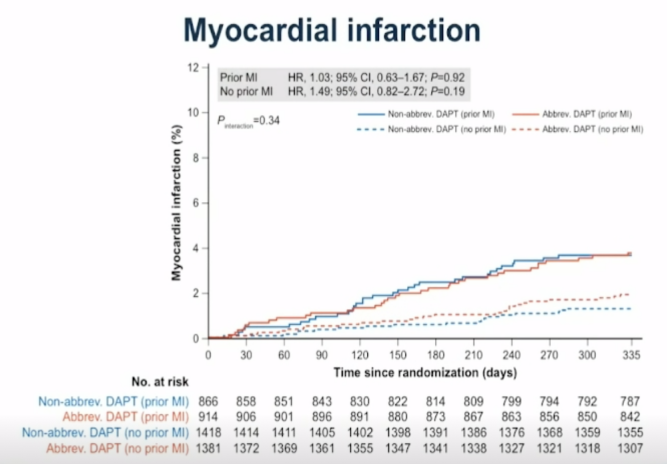
图8
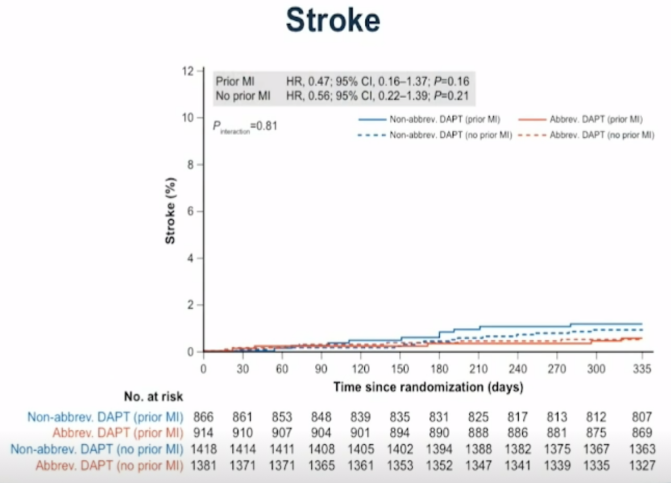
7.卒中:短期DAPT组和标准DAPT组的卒中事件在心梗患者和非心梗患者间均无明显差异(PMI:HR 0.47,95%CI 0.16-1.37,P=0.16;non-PMI:HR 0.56,95%CI 0.22-1.39,P=0.21)(见图9)。
10. 1年结果对比:不论对于心梗患者还是非心梗患者,短期DAPT组较标准DAPT治疗组的BARC2、3、5型出血事件发生率均降低(PMI组P=0.013 vs non-PMI组 P=0.01),单独对比后,发现可其明显降低了BARC 2型出血事件的发生(PMI组P=0.022 vs non-PMI组 P=0.018)(见图10)。
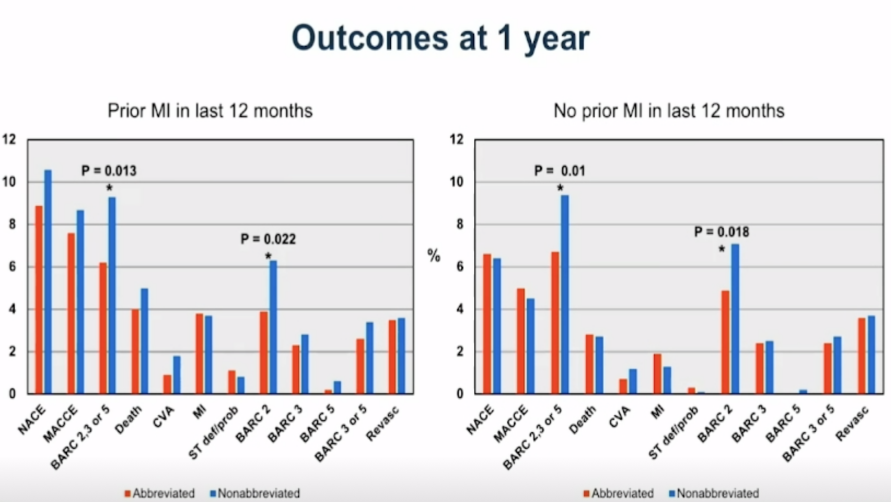
图10
研究结论
在对急性或近期心肌梗死的高出血风险患者进行的预先定义和分层亚组分析,并随访 1年后发现:
1. 短期(治疗中位数 34天)和标准DAPT(治疗中位数 193天)策略之间的NACE及MACCE发生率没有差异。在急性/近期心肌梗死的人群中,接受短期DAPT治疗后,亦没有明确信号表明其缺血风险增加。
2. 短期抗血小板治疗策略显著降低了具有双重风险患者的临床相关出血风险。
3. 不论患者是否合并急性/近期心肌梗死,短期抗血小板治疗效果在两组间是一致的。
研究点评:
目前的指南推荐PCI术后至少持续12个月的DAPT治疗策略,长期DAPT虽可降低缺血事件发生率,但也提高了出血事件发生率,减少了患者的临床净获益。该推荐的循证证据主要源于BMS时代和第一代DES时代的研究,而近年来随着介入技术的进步、治疗器械的改进,尤其新一代DES支架壁更薄,生物相容性更佳,比如:药物涂层的可降解,乃至聚合物的可降解,以及无聚合物药物涂层支架等无不可以使血管更快的内皮化又不使其瘢痕过快增生,使得人们也在探讨PCI术后缩短DAPT时程的可能性,尤其对于HBR患者。
2021年ESC年会上公布的MASTER DAPT研究着眼于PCI术后的HBR人群特别是需要口服抗凝药的人群展开缩短DAPT时程的新探索。研究结果显示:在有或没有OAC适应症的高出血风险患者中,短期DAPT治疗与标准治疗相比,净不良临床事件和主要不良心脑血管事件的发生率无明显差异,而大出血或临床相关的非大出血发生率降低。同时研究结果显示没有口服抗凝药适应症的短期抗血小板治疗方案组患者的出血事件发生率较低。
2021年TCT年会上公布了MASTER-DAPT亚组研究的结果,主要针对于HBR 同时合并高血栓和缺血风险的患者,探讨这些“双风险”患者PCI术后缩短DAPT的疗程的安全性。结果显示:短期和标准DAPT治疗策略两组之间的NACE及MACCE发生率没有差异。在急性/近期心肌梗死的人群中,接受短期DAPT治疗后,亦没有出现缺血风险增加。同时短期的抗血小板治疗策略显著降低了具有双重风险患者的临床相关出血风险。
MASTER DAPT是第一个针对出血高风险PCI术后患者的DAPT方案进行探索的前瞻性研究,这一研究结果对我们临床上对具有HBR患者缩短DAPT时程提供了很好的证据,而亚组分析的结果的公布,是否让我们对同时合并高的血栓和缺血风险的患者也可以大胆缩短DAPT时程提供了思考和一定的依据。
该研究纳入的4579例患者均接受生物可降解聚合物西罗莫司洗脱支架的PCI治疗,侧面说明支架设计技术的发展将对DAPT时间产生影响。该研究结果是否能够推广到所有植入新一代DES的PCI术后患者中,还需要更多的进一步的研究来证实。
该项研究的局限性也包括研究并没有设计用于探索单药抗血小板治疗中的药物选择,在单药抗血小板阶段既包含了阿司匹林,也包含了常用的P2Y 12 受体抑制剂如替格瑞洛、氯吡格雷等。同时有口服抗凝药适应症的患者的结果也需要进一步分析。
作者简介
韩蕊
北京积水潭医院
住院医师,医学硕士,擅长心血管内科常见疾病诊治,心脏超声影像评估等
审校专家
刘巍
北京积水潭医院
北京积水潭医院心内科主任,主任医师,副教授,硕士研究生导师。
在首都医科大学附属北京安贞医院心内科工作15年,先后在新加坡国立大学Tan Tock Seng医院,日本东邦大学大森医院心血管介入中心,美国休斯顿德州医学中心Methodist医院Debacky心血管中心及德州大学医学部接受心内科及心血管介入培训。
擅长冠心病诊治,结构性心脏介入治疗。在国内首先开展准分子激光治疗复杂冠心病。
目前担任欧洲心脏病学会委员,美国心脏病学会委员,中华医学会心血管分会冠心病与动脉粥样硬化学组委员,北京医学会心血管分会理事,青委会副主任委员,中国医师协会心血管分会结构学组委员等,北京生理学会理事。
点评专家
王继红
北京积水潭医院
北京积水潭医院心内科副主任医师,副主任,医学博士,常年从事心血管病的一线诊疗工作,较擅长心血管内科危重症的救治及非心脏手术患者围术期心血管危险因素的评估及管理,从事冠脉介入工作。以第一作者及其他作者身份共发表论著10余篇。曾任北京医学会心血管分会第一届,第二届青年委员,北京医学会内科学分会青年委员,北京医学会心血管分会心血管病交叉学组秘书,北京医师协会心内科专科医师分会理事。



