北京医学会心血管分会青年委员会
林运 刘虹宏
首都医科大学附属北京安贞医院

心脏骤停一直是一个非常棘手的问题,而90%包括心脏骤停在内的猝死都发生在院外,这对救治造成了很大的困难,因此患者的存活率非常低。对心脏骤停患者的救治目的是保证神经系统的功能完好,即避免不可逆的器官损伤,这主要是指脑缺氧-再灌注损伤。然而,在全球范围内,通过紧急医疗服务系统(Emergency Medical Service,EMS)复苏的患者中,神经系统有效生存率仅为5-15%。 目前对于院外心脏骤停(Out of Hospital Cardiac Arrest,OHCA )患者入院后的基本策略是初始标准高级心脏生命支持(Advanced Cardiac Life Support,ACLS) 治疗,然而,超过一半的心脏骤停患者出现对初始标准ACLS治疗无反应,Prague OHCA研究将EMS进行至少5分钟ACLS而无自发循环恢复(Return Of Spontaneous Circulation,ROSC)的称为难治性院外心脏骤停(Refractory Out of Hospital Cardiac Arrest,r-OHCA)。2020年AHA揭晓了Arrest研究,首次评估了早期使用体外膜肺氧合(Extracorporeal Membrane Oxygenation,ECMO)辅助复苏与标准ACLS治疗对院外难治性心脏骤停患者生存率的影响,我们看到了积极使用ECMO后可喜的获益。那么院前这段漫长而关键的时间里,我们除了徒手心肺复苏和简单药物使用外还能为患者做些什么?ACC2021的Prague OHCA研究回答了这个问题。
概述
Prague OHCA指的是Hyperinvasive approach to out-of hospital cardiac arrest using mechanical chest compression device, prehospital intraarrest cooling, extracorporeal life support and early invasive assessment compared to standard of care ,即难治性院外心脏骤停的侵入性治疗。侵入性治疗包括采用机械胸压装置、院前停搏时给予降温治疗、体外生命支持以及早期有创评估。这是一项前瞻性随机多中心开放标签的研究, 研究历经7年多(2013.3-2020.10),经过严格的筛选,最终获得了256位心脏骤停的患者为研究对象,随机分为实验组和对照组。实验组采用更为积极的侵入式救治方式,包括在机械心肺复苏术下尽早送往医院,积极体外心肺复苏(External Cardiopulmonary Resuscitation,ECPR)和立即进行介入评估,而对照组则沿用欧洲复苏委员复苏指南(European Resuscitation Council Guidelines for Resuscitation)要求的标准救治。这个研究的首要终点是6个月的生存率和神经系统的恢复(恢复指CPC在1-2分),次要终点是30天内的神经和心脏系统的恢复,三级终点是对生活质量,安全和费用效益比的评估。该研究历时7年(2013.3.1-2020.10.25),因为亚组的明显获益而被数据和安全监察委员会叫停。
研究背景
2008年在布拉格,493名因医院外心脏骤停而接受布拉格急救医疗服务(EMS)抢救的患者。56%的病例达到了ROSC,43%的病例存活了下来,15%的患者出院后神经系统预后良好,然而,只有7%的患者恢复了包括胜任工作在内的完全正常的生活。纵观这些案例,研究者发现达成高质量复苏成功的先决条件是时间延迟的最小化,复苏质量的最优化。目前为止,唯一被证实的提高生存率和良好神经预后的方法是早期开始亚低温治疗。同样,在当时胸外按压装置也越来越多地用于OHCA被认为高质量复苏的保证之一,在这样的背景下,布拉格查理大学第一综合附属医院的扬.贝落赫拉威克教授(Jan Belohlavek,Charles University and General University Hospital)主持了Prague OHCA,旨在揭晓早期更加积极的侵入性治疗与标准治疗相比是否能为难治性OHCA患者带来更多获益。
研究对象
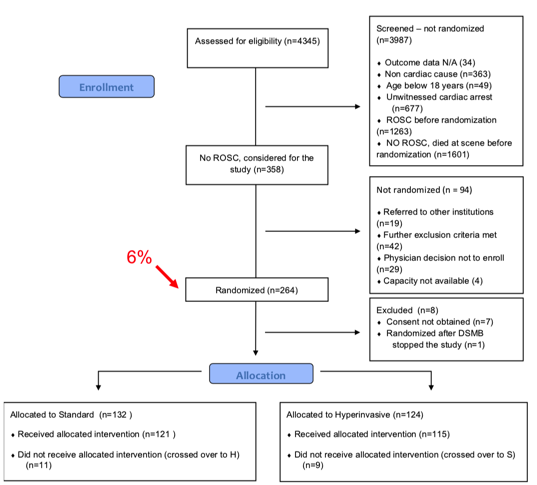
本研究从4345名入选的患者中最终获得256名(小于6% )符合要求并完成了全部流程的研究对象。
入选标准:
年龄在18-65岁之间
被发现在院外心脏骤停并预判为心源性
EMS进行至少5分钟ACLS而无ROSC
没有意识(ACLS期间对语言或疼痛刺激没有反应)
有心脏中心的ECLS团队和ICU病床可用
排除标准:
非心源性的OHCA
意外摔倒
疑似或确诊怀孕
EMS执行ACLS后5分钟内ROSC
有意识的患者
已知出血体质以及怀疑或确诊为急性或近期颅内出血
疑似或确诊急性卒中
已知严重的慢性器官功能障碍或其他限制治疗的情况
签署"放弃抢救"文书或其他情况存活少于180天
已知心脏骤停前CPC≥3
分组情况
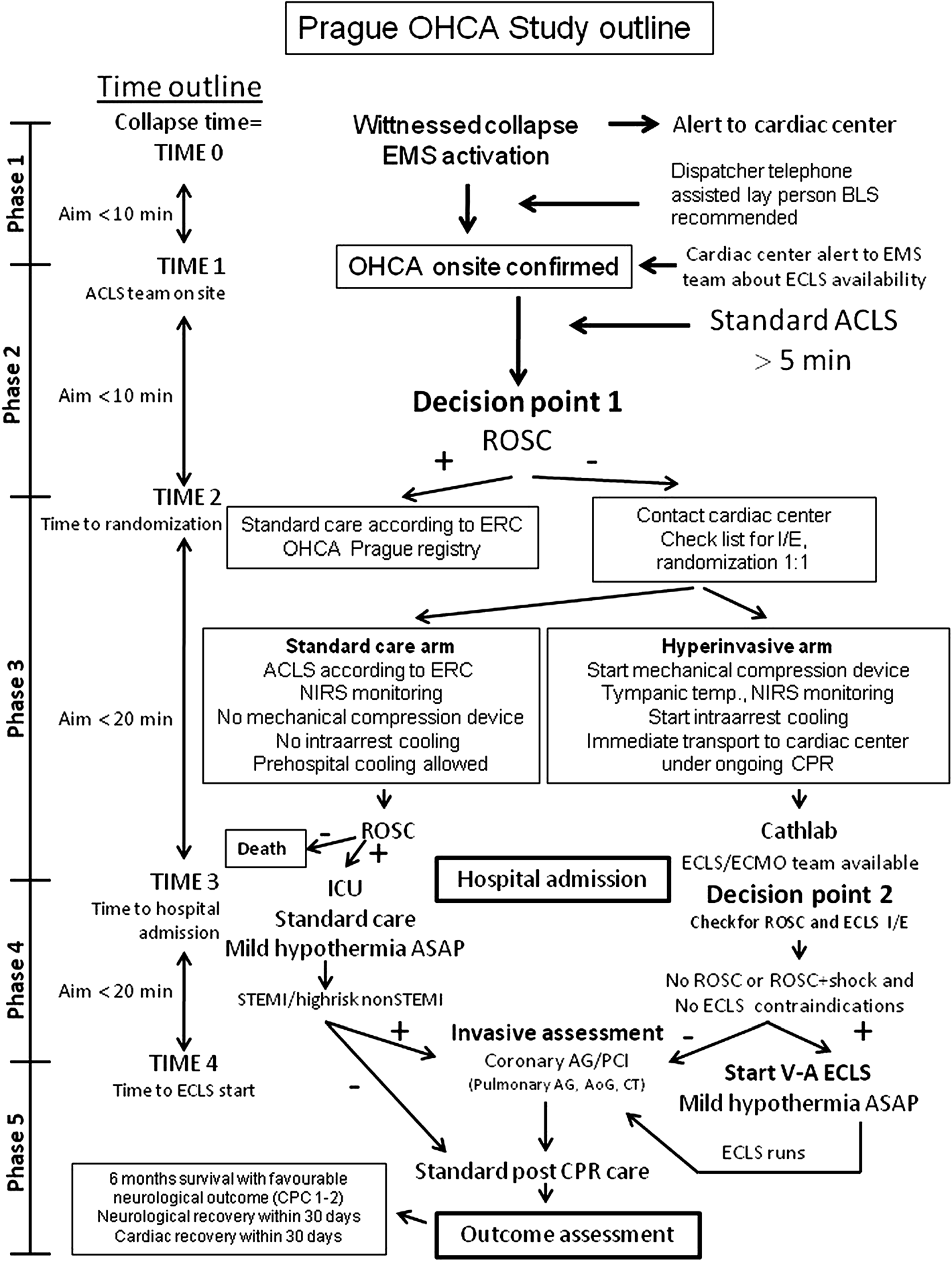
256名患者被随机分为标准治疗组和侵入治疗组。侵入治疗组积极采用:停搏期在鼻腔内蒸发冷却进行低温治疗(RhinoChill)+机械臂心外按压(LUCAS),尽早转到医院ECLS+早期介入干预。对照组采用指南推荐的标准治疗。
具体操作如下:

研究流程
研究结果
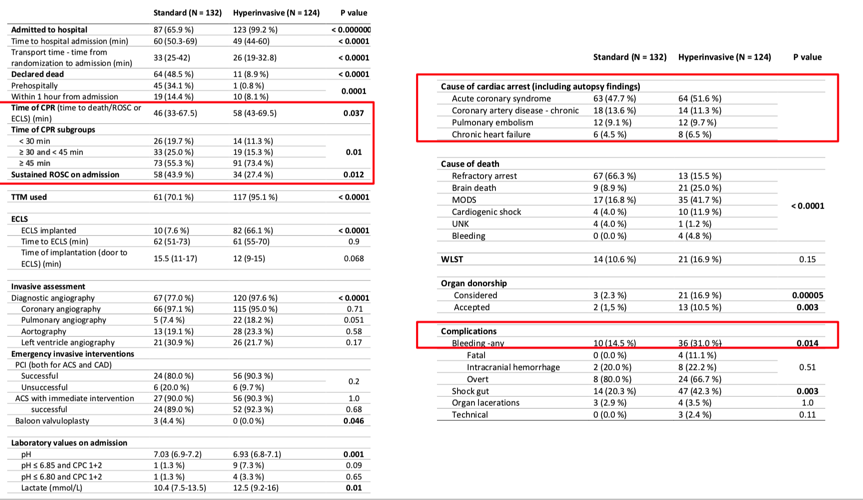
标准治疗组 132人 , 侵入治疗组124人,两组均以男性为主(83.3% vs 82.3%) 两组患者在既往病史(高血压、冠心病、慢性心衰、糖尿病、慢性肾病、COPD、植入ICD)无差异。出现心脏骤停的地点两组均以公共场所为最多(40.9% vs 35.5%)、两组被目击时的心律均以室颤为主(63.6% vs 58.1%),两组患者接受CPR的比例均很高(97.7% vs 99.2% ),电话指导下的CPR率也很高(81.1% vs 77.4%)。两组患者倒地到接受EMS、ACLS时间,倒地到被随机分组的时间、院前除颤次数和间断ROSC均齐同,唯一有统计学差异的是院前使用肾上腺素剂量,标准组多(5 vs 4 mg,P=0.002)。
从救治过程比较,标准治疗组与侵入治疗组在入院率(65.9% vs 99.2%)、宣布死亡率(48.5% vs 8.9%)、CPR时间(46 vs 58 min)、入院时是否维持意识恢复(43.9% vs 27.4%)和亚低温治疗的使用(70.1% vs 95.1%)等方面均有差异。两组在接受ECLS的比例差异较大,侵入组明显高(66.1% vs 7.6%),入院后接受诊断性造影的比例中,两组均以冠脉造影的比例为最高(97.1% vs 95%)。在心脏骤停的原因分析中发现两组均以ACS为主,基本在50%左右。死亡原因标准组以难治性心脏停跳为主(66.3%),侵入治疗组以多器官功能衰竭为主(41.7%),在并发症方面,出血事件在侵入组明显高(31% vs 14.5%)。
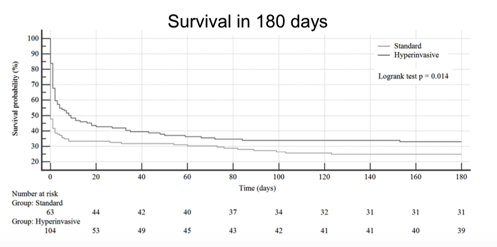
本研究对于终点的分析是通篇的亮点,分别用了频率学派和贝叶斯学派两种统计流派的方法来反复验证结果。本研究的首要终点是180天的存活率以及神经系统的功能恢复(以CPC 1或2分为恢复,>3分为未恢复)。用Logrank方法计算的生存率(见下图),侵入组始终明显高于标准组,P=0.014,这符合研究的预期。
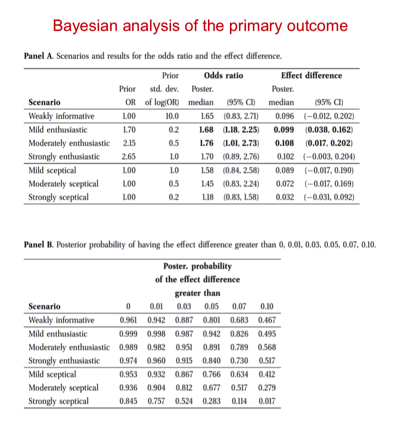
在神经功能恢复的分析时,用频率学派的方法分析,我们看到四格表的结论是:180天(首要终点)神经系统功能恢复无差异(P=0.09),30天(次级终点)的有差异(P=0.02),但30天(次级终点)的心脏功能恢复无差异(P=0.12)。(见下图)
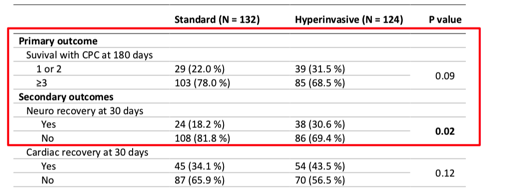
可能考虑到研究样本较小,研究者用贝叶斯理论对首要终点又进行了补充分析(见下图),我们看到在第一种假设下,后验概率有两种情况其比值比和效果差是有意义的,但这两种情况在第二种假设下被推翻,也就是说无论第一种假设的哪一种情况,在第二种假设的验证下结果为:两者相同的可能性最大,接近100%。再次证明了首要终点180天两组的神经功能恢复两者没有差异。
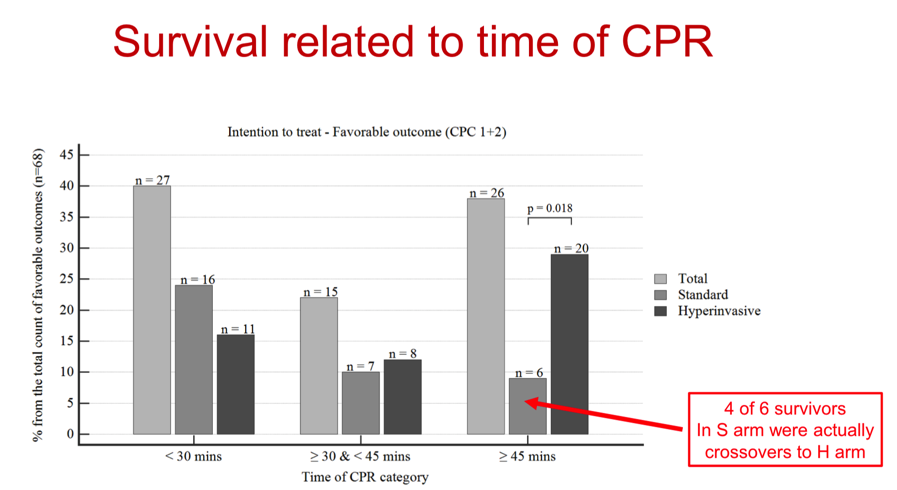
在CPR时间与生存率的亚组分析中,研究者分析了68位神经功能恢复(CPC 1或2分)的幸存者(见下图),我们看到在CPR时间超过45分钟的26名幸存者中,侵入组神经功能恢复的患者明显比标准组多(20 vs 6,P=0.018),不仅如此,研究者特别说明这是意向性分析,也就是说标准组中的6人有4人在研究的实施过程中采用了侵入组的救治方式,更加说明了复苏时间超过45分钟时侵入组患者在神经恢复方面的优势。
研究结论
对于难治性院外心脏骤停,侵入性方案是可行而有效的治疗策略。该研究表明对于复苏超过45分钟患者,侵入性救治在30天的神经功能恢复和180天存活率这两项有获益。此外,该研究还发现要提高r-OHCA患者180天的生存率,无论在侵入组还是标准组,都要求有院前高效率的急救、目击者高比例的CPR 、 接受转运医院指导下的CPR以及与有冠脉造影经验的医院紧密合作来保障。最后,这个研究为我们带来了一个副产品,研究者发现对侵入性治疗方案的培训使标准组患者存活率的提升达预期的2倍之多。
感谢北京市心肺血管疾病研究所人群防治研究室曾哲淳教授在本文撰写期间给予的指导和帮助。
EMS:Emergency Medical Service 紧急医疗服务系统
r-OHCA:Refractory Out of Hospital Cardiac Arrest 难治性院外心脏骤停
ROSC:Return of Spontaneous Circulation 恢复自主循环
ECMO: Extracorporeal Membrane Oxygenation 体外膜肺氧和
ECLS:Extracorporeal Life Support 体外生命支持,比如ECMO
ACLS:Advanced Cardiac Life Support 高级心脏生命支持
CPC:Cerebral Performance Category脑功能分类量表 (0-6分,0为无症状,6为死亡)
ROC:Resuscitation Outcomes Consortium复苏结局联盟
DSMB: Data & Safety Monitoring Board数据和安全监察委员会
ECPR:External Cardiopulmonary Resuscitation体外心肺复苏
专家简介

林运
首都医科大学附属北京安贞医院
医学博士,主任医师,首都医科大学附属北京安贞医院心内科15病房副主任。历任北京安贞医院社区管理中心、第二门诊部、心血管疾病抢救中心副主任。主要研究方向:心性猝死的预防和早期干预。2013-2015应美国明尼苏达大学退役军人医院邀请作为EP research fellow访问交流。
主要学术任职:
北京医学会心血管分会青年委员会委员;中国心电学会起搏心电图工作委员会秘书长;国家老年疾病临床医学研究中心-中国老年心血管防治联盟委员;北京医学会健康管理学专业委员会 常务委员;中国老年医学学会分级诊疗学术委员会 常务委员;中国生物医学工程学会心律学女性心律失常工作委员会委员;中国医院协会疾病与健康管理专业委员会委员;中国生物医学工程学会心律分会医学教育委员会委员;北京心律失常联盟 常务委员。

刘虹宏
首都医科大学附属北京安贞医院
医学博士、主治医师、讲师。现任职于首都医科大学安贞医院心内科。主要从事冠心病介入诊疗、心律器械植入。发表中文核心期刊5篇、作为第一完成人承担课题2项。
