北京医学会心血管病分会青年委员会
吴小凡 王越
首都医科大学附属北京安贞医院

目前的指南均强烈建议在接受经皮冠脉介入治疗(PCI)的急性心肌梗死(AMI)患者中优先考虑使用强效的P2Y12抑制剂治疗,但在实际临床环境中,该类患者由于出血等原因进行降阶抗血小板治疗的情况并不少见。降阶抗血小板策略的制定也一直是临床研究关注的热点问题。当地时间5月16日,在2021年美国心脏病学会年会(ACC 2021)上,Kiyuk Chang教授公布了TALOS-AMI研究,比较了氯吡格雷和替格瑞洛在AMI患者植入药物洗脱支架后稳定期中的有效性和安全性,提示AMI患者PCI术后1个月,替格瑞洛转换为氯吡格雷的治疗方案显著降低出血风险,同时不增加缺血风险。
研究背景:
急性心肌梗死(AMI)后接受经皮冠脉介入治疗(PCI)的患者,术后早期(PCI术后30天内)发生缺血事件的风险最高,然而在稳定期的维持治疗阶段(PCI术30天后),出血事件的发生风险显著增加[1]。为进一步降低出血风险,有必要在AMI患者中探讨双联抗血小板治疗(DAPT)的降阶方案。目前针对稳定期AMI患者的临床数据有限,TALOS-AMI研究是首个大规模、多中心的随机对照研究,探讨在稳定期AMI患者中,通过将替格瑞洛转为氯吡格雷进行降阶抗血小板治疗的有效性和安全性。
研究设计:
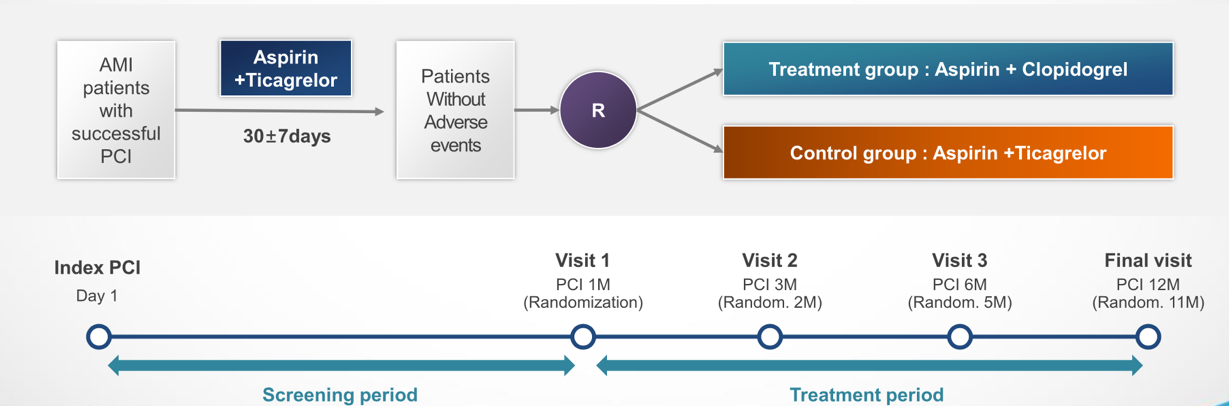
本研究为开放标签、多中心随机对照研究,研究最终纳入2697名在PCI手术后的第一个月内无不良事件发生的AMI患者。研究对象被随机分为(1)降阶组:阿司匹林100 mg/天+氯吡格雷75mg/天(N=1349)和(2)对照组:阿司匹林100 mg/天+替格瑞洛90 mg两次/天(N=1348)。降阶组患者在最后一剂替格瑞洛后约12小时直接口服75mg氯吡格雷,不再进行氯吡格雷负荷。研究的主要终点为PCI术后1至12个月内心源性死亡、非致命性心肌梗死、中风和出血学术研究协会(BARC)2、3或5型出血组成的临床净获益复合终点。

研究结果:
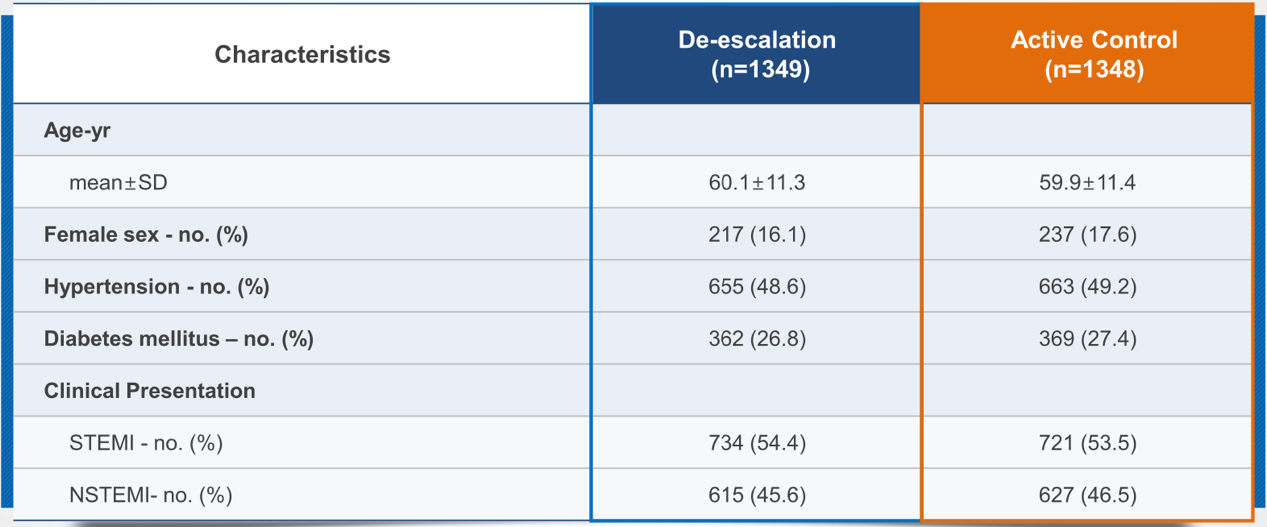
1.基线特征
两组患者基线特征匹配良好,所有受试者中急性ST段抬高型心梗(STEMI)占比稍高(53.95%)。
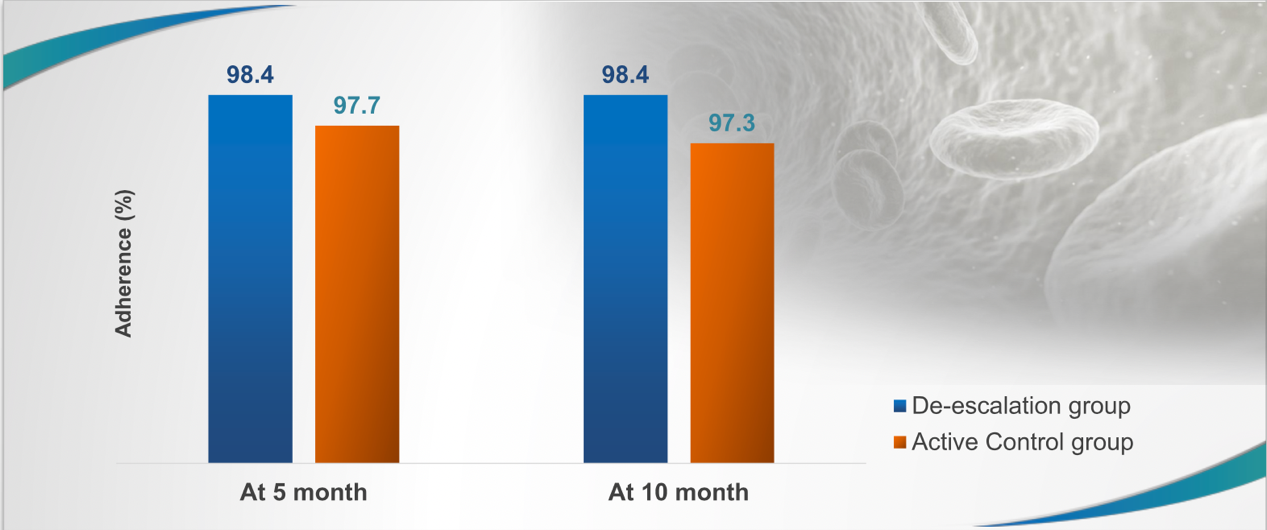
2.抗血小板治疗依从性
术后5个月和10个月随访发现两组患者均具有较高的服药依从性。
3. 降阶方案安全性初步评估
随机分组后2周,降阶组无死亡、支架内血栓事件发生,只有1例患者在入组后第5天发生非靶病变急性心肌梗死;对照组无缺血事件发生。总体来讲,PCI术后1个月采用无负荷的氯吡格雷降阶方案是安全的。
4. 终点事件
降阶组主要终点事件发生率显著低于对照组(降阶组4.6% vs 对照组8.2%, HR=0.55 95% CI 0.40-0.76),非劣效性检验和优效性检验的p值均<0.001。
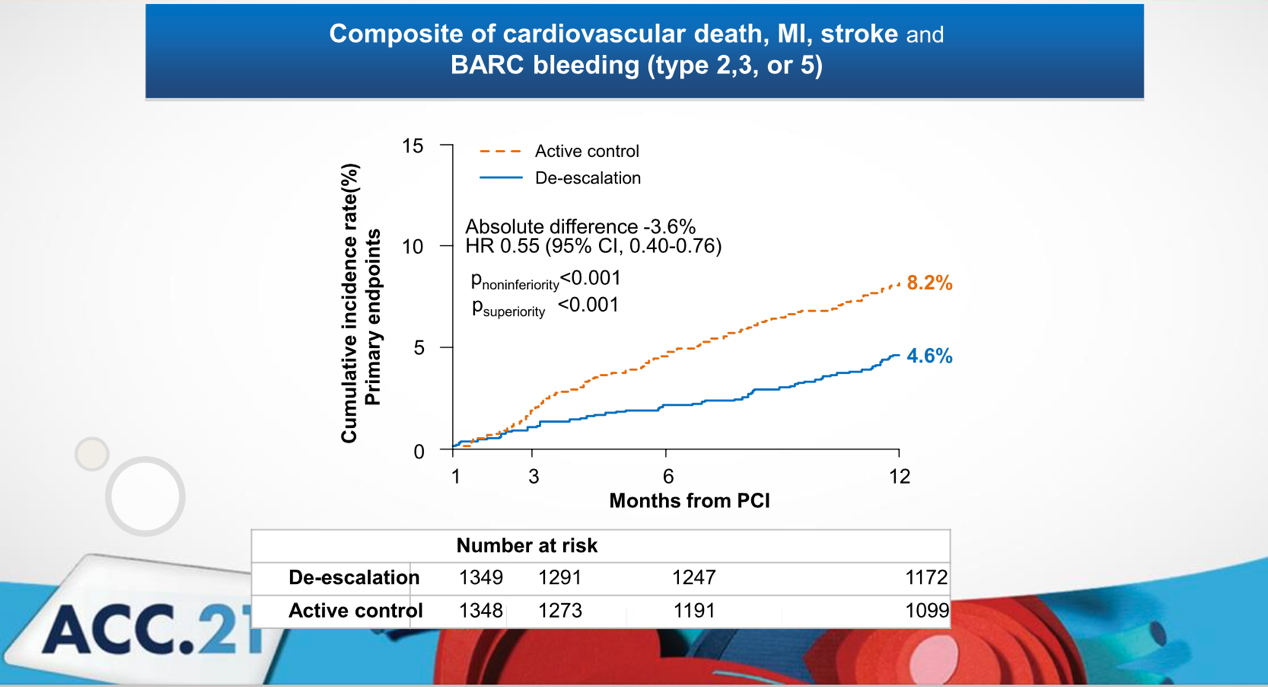
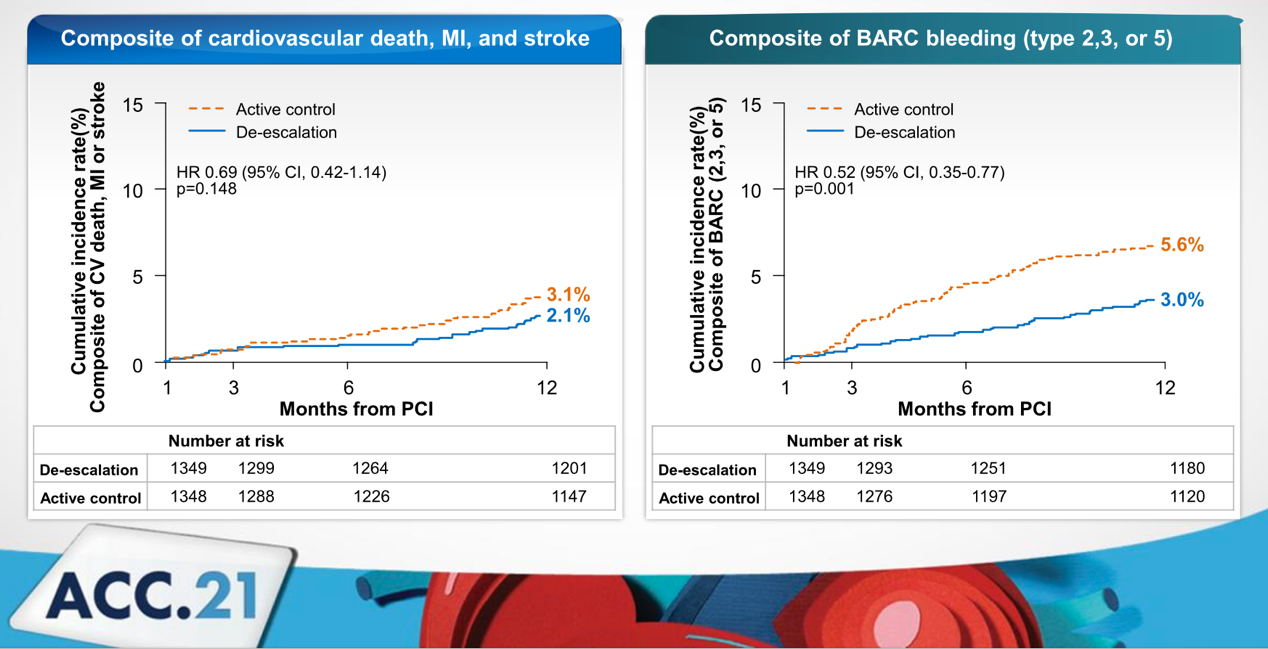
两组患者缺血事件(心源性死亡、心肌梗死和中风)的发生率无统计学差异(降阶组2.1% vs 对照组3.1%, p=0.148);降阶组出血事件(BARC 2,3,5型出血)的发生率显著低于对照组(降阶组3.0% vs 对照组5.6%, HR=0.52 95% CI 0.35-0.77 p=0.001)。
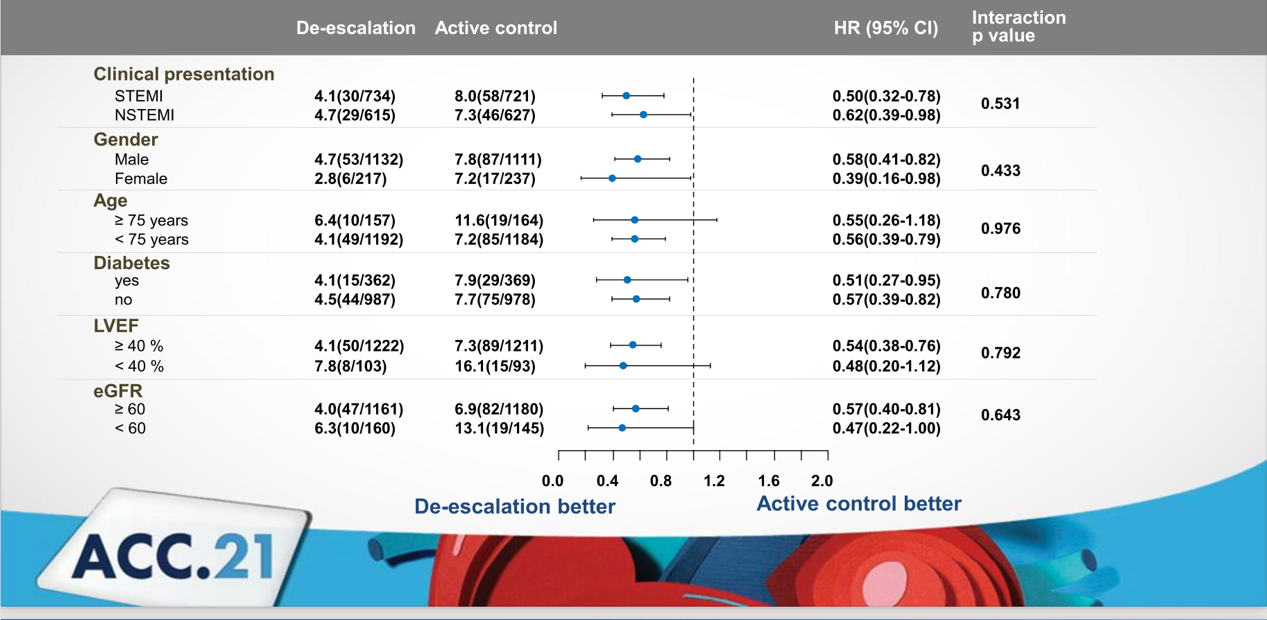
亚组分析显示,不同类型心肌梗死、性别、年龄、是否合并糖尿病、心功能和肾功能均不影响降阶治疗方案对主要终点事件发生率的降低效果,降阶治疗方案的优效性与各亚组之间无显著交互作用。
研究结论:
对于PCI术后第一个月内无不良事件发生的AMI患者,与持续替格瑞洛治疗方案相比,将替格瑞洛转换为氯吡格雷的降阶方案显著降低出血风险,同时不增加缺血风险,可以给患者带来更多的临床净获益。
专家评论:
近20多年来,冠心病的抗血小板治疗一直致力于维护血小板相关血栓事件(主要是心梗和支架血栓)和出血事件的平衡,既往研究证实无论是采用更高水平血小板抑制率的抗血小板治疗策略(CURE、TRITON和PLATO研究)还是延长双抗疗程(DAPT、PEGASUS-TIMI 54研究)都可以降低急性冠脉综合征(ACS)患者缺血事件的发生风险。因此在ACC和ESC的相关指南中,替格瑞洛成为ACS抗栓治疗的I类推荐。然而这类患者在PCI术后进入稳定期时,出血事件的发生给临床实际工作带来许多新的困扰,使临床医生不得不选择降阶抗血小板治疗方案,然而对稳定期AMI患者,替格瑞洛转换为氯吡格雷的治疗方案是否安全有效尚缺乏可靠的循证医学证据。
TALOS-AMI研究探究了PCI术后的第一个月内无不良事件发生的AMI患者从替格瑞洛转换为氯吡格雷的有效性和安全性,表明在AMI患者的稳定期(PCI术1个月后),从替格瑞洛转换为氯吡格雷是一种安全有效的临床策略,可平衡使用强效P2Y12抑制剂时的早期缺血获益和晚期出血风险。该研究是在韩国进行的多中心、开放标签的随机对照研究,正如Kiyuk Chang教授所述,研究设计本身存在的偏倚不可避免。另外,在氯吡格雷的实际应用中,氯吡格雷抵抗也一直是临床关注的问题。东亚人群中氯吡格雷抵抗的发生风险普遍较高,而本研究对降阶组的患者采取的是统一的氯吡格雷治疗方案,未对受试者进行CYP2C19基因型的检测和血小板功能检测,故研究人群中氯吡格雷抵抗的发生情况不清楚,该因素对研究结果的影响也有待评估。但上述两种检测手段都不是指南推荐常规进行的检查,且从降阶组缺血事件发生率(2.1%)来看,与既往探讨降阶方案的研究相比,缺血事件发生率相近——TROPICAL-ACS研究[2](3.0%),POPular Genetics研究[3](2.7%),有理由相信氯吡格雷抵抗现象对本研究人群的影响并不占主导地位。
目前的DAPT降阶方案主要有:(1)将强效P2Y12抑制剂转换为较弱的P2Y12抑制剂;(2)减少P2Y12抑制剂剂量;(3)缩短DAPT疗程。TALOS-AMI研究与TROPICAL-ACS研究[2]和POPular Genetics研究[3]的降阶策略相似,均属于上述第一类策略,但是在选择转换药物的时机上有所不同,TROPICAL-ACS研究是在血小板功能检测指导下于PCI术后2周入组降阶组,POPular Genetics研究是在PCI术后48小时进行CYP2C19基因型检测并入组降阶组;最终TALOS-AMI研究报道的降阶组缺血事件发生率低于TROPICAL-ACS和POPular Genetics研究,从药物转换时机来看,TALOS-AMI研究选择的PCI术后1个月相对更加安全。
总体来说,TALOS-AMI研究明确了AMI患者PCI术后1个月,替格瑞洛转换为氯吡格雷的治疗方案安全有效,这为AMI患者的降阶抗血小板治疗提供了有力临床证据。
参考文献:
[1] Rodriguez F, Harrington RA. Management of antithrombotic therapy after acute coronary syndromes. N Engl J Med. 2021;384(5):452-460.
[2] Sibbing D, Aradi D, Jacobshagen C, et al. Guided de-escalation of antiplatelet treatment in patients with acute coronary syndrome undergoing percutaneous coronary intervention (TROPICAL-ACS): a randomised, open-label, multicentre trial. Lancet. 2017;390(10104):1747-1757.
[3] Claassens DMF, Vos GJA, Bergmeijer TO, et al. A genotype-guided strategy for oral P2Y12 inhibitors in primary PCI. N Engl J Med. 2019;381(17):1621-1631.
专家简介

吴小凡
首都医科大学附属北京安贞医院
医学博士,主任医师,教授,博士研究生导师,北京安贞医院心脏内科医学中心特需病区主任。主要从事冠心病精准介入诊疗和综合防治,精通各种腔内影像与生理学技术的临床应用和研究。主持承担国家自然科学基金、北京市自然科学基金等10余项课题,以第一作者及通讯作者发表学术论文30余篇(其中SCI收录14篇)。2011年入选“教育部新世纪优秀人才”,2013年入选“北京市卫生系统高层次卫生技术人才”,2019年入选“北京市百千万人才”。
主要社会兼职:中华医学会心血管分会委员,北京心脏协会理事,北京医学会心血管分会青年委员,中国老年保健协会心血管疾病预防与康复专业委员会常务委员,中国医师协会整合医学分会心血管病专业委员会委员,美国心脏病学会委员(FACC)。

王越
首都医科大学附属北京安贞
首都医科大学附属北京安贞医院博士研究生在读。
