健心知著
2023.04.26
第263期

冠状动脉钙化离散度与病因特异性死亡率关联性

刘健、张倬恺、霍黎明
北京大学人民医院
健心荐语
冠状动脉钙化(CAC)是衡量亚临床动脉粥样硬化的标志并且可用于预后分层,因此CAC评分是评估无症状心血管疾病(CVD)和冠心病(CHD)风险的有用工具。不过由于CAC同时还受到包括受累血管数量、钙化体积和密度,以及CAC表型(弥散/集中)的影响,这并未包含在CAC评分之中,对CVD和CHD的结局影响尚不明晰,因而本文将探讨CAC离散度(累及血管数量和表型)对不同类型疾病的预后影响。
文章介绍
本文是一项基于CAC联盟数据库的回顾性研究,旨在探究在非冠心病人群中,CAC离散度和病因特异性死亡率之间的关系。本文于2023年3月发表于The American Journal of Cardiology杂志。
研究方法
本文的数据来源于CAC联盟数据库,具体而言,该研究队列纳入了该数据库中CAC评分>0,且无冠心病症状的患者共28147人。收集了他们的CAC面积、密度、累及血管数量和表型,其中表型的计算使用弥散指数(ID),仅在受累≥2支血管的人群中进行,ID=1-[最集中的血管中的CAC评分/总CAC评分],这些患者共计18156人,ID的大小代表了钙化的离散程度,ID越大,病变越分散。作者通过确定ID分布的第一和第三四分位数,将低于第一四分位数的表型定义为“集中型”,而高于第三百分位数的表型定义为“弥散型”,介于二者之间为“一般型”。研究的主要终点是各类疾病的死亡率。
研究结果
患者的基线数据如表1所示。总计纳入28147名患者,随着CAC评分的增加,3支或4支血管病变的患者比例增加(CAC=300+的患者中有55.4%,CAC=1-99的患者中有18.1%)。同时,根据患者是否患有糖尿病、高血压、高脂血症和当前是否吸烟,受累血管数量也有显著差异。
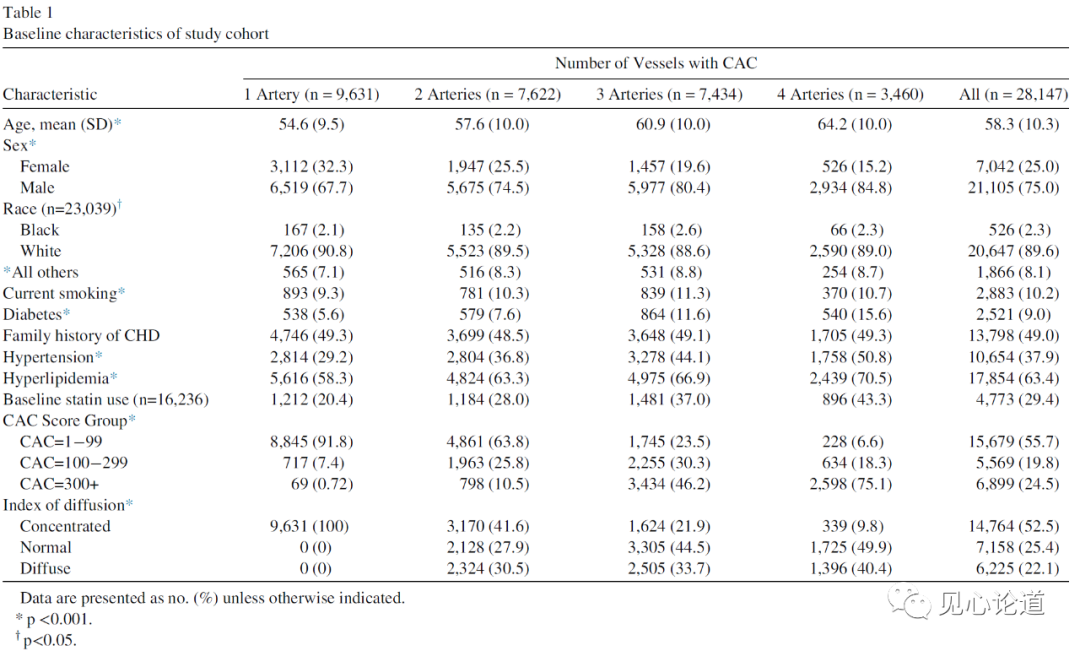
表1:患者的基线数据
在未校正混杂因素的分析中,对于CAC=100-299的患者,随着受累血管数量的增加,平均钙化密度减低(图1),而在校正后,各组的平均钙化密度均有不同程度的下降(表2),例如在CAC=300+的患者中,与单支血管受累相比,2支、3支和4支血管的平均密度较低,分别为-23, -38.7和-42.9。受累面积也有类似的结果,随着受累血管数量的增加,受累面积也增加。
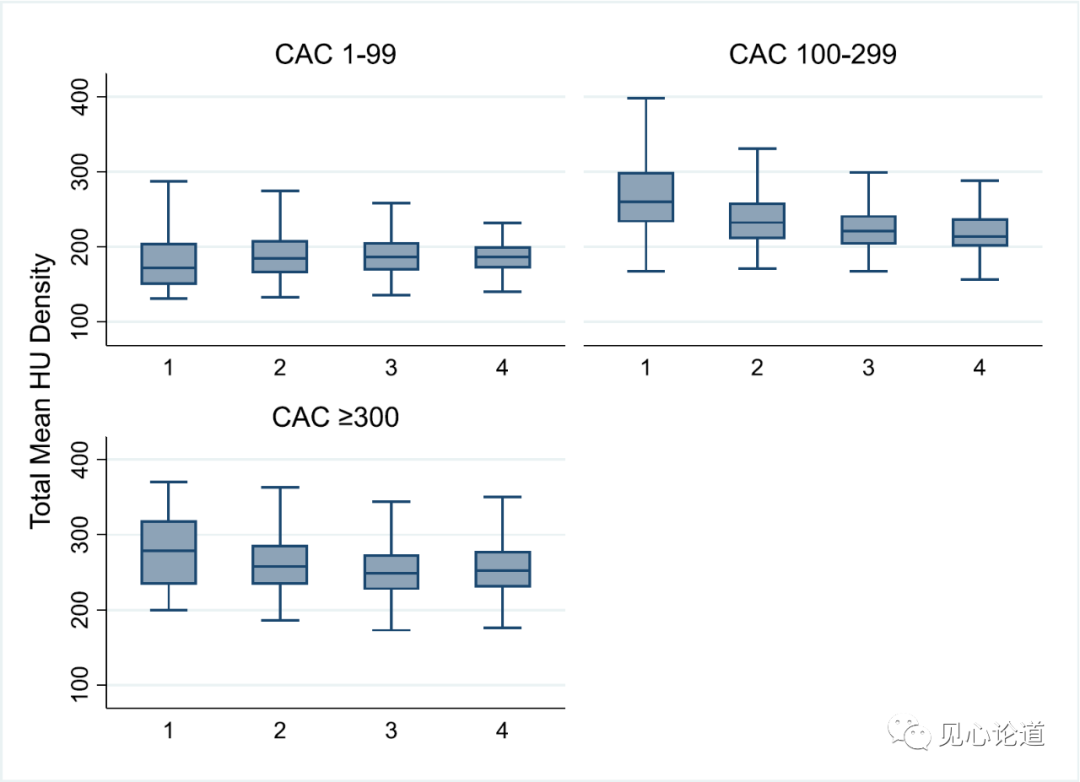
图1:按CAC分组分层的每条血管的钙化密度
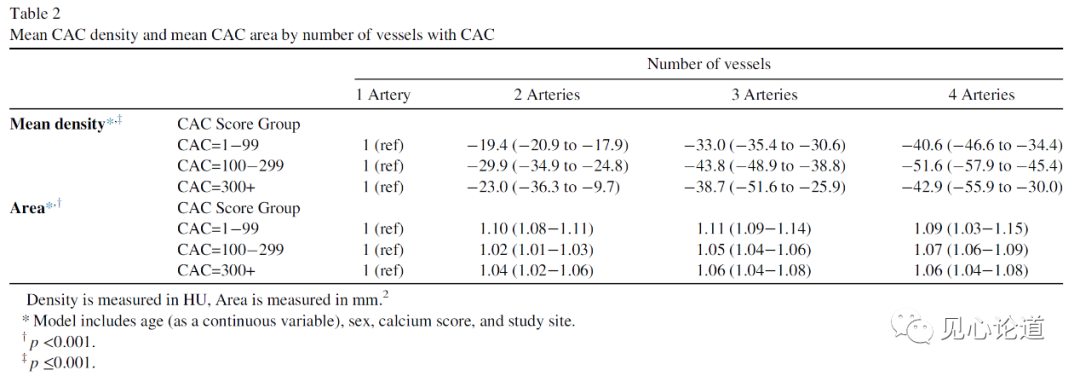
表2:平均钙化密度和平均钙化面积和受累血管数量的关系
在18516名受累血管≥2的患者中,CAC表型具有很大的异质性,在这个队列中,5133人(27.7%)为集中型,7158人(38.7%)为一般型,6225人(33.6%)为弥漫型,他们的ID分别为10.3(6.1),32.7(8.3)和49.3(8.1)。
根据线性回归分析,发现糖尿病、高血压和高脂血症是受累血管数量增加的预测因素。糖尿病、高血压和高脂血症的存在使得患3或4支血管病变的可能性增加了11.1%、9.9%和7.5%。
受累血管数量同时还与全因死亡率和特定原因死亡率的增加有关。4支血管病变的全因死亡率比1支血管病变的全因死亡率增加了4倍,而对于CVD的特异性死亡率,4支血管病变比1支血管病变增加了7倍,CHD则是增加了10倍(表3)。当只分析ID时,弥散型与集中型的死亡率增加相比累及血管数量而言相对较小,全因死亡率增加了1.7倍,CVD死亡率增加了1.9倍,CHD死亡率增加了2.2倍。
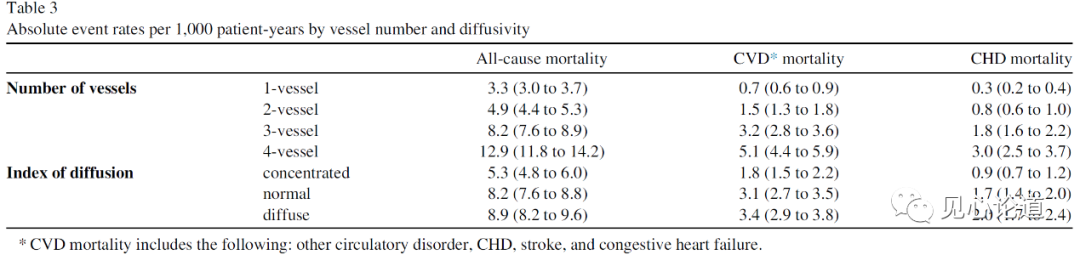
表3:受累血管数量和弥散指数划分的每千人年绝对事件发生率
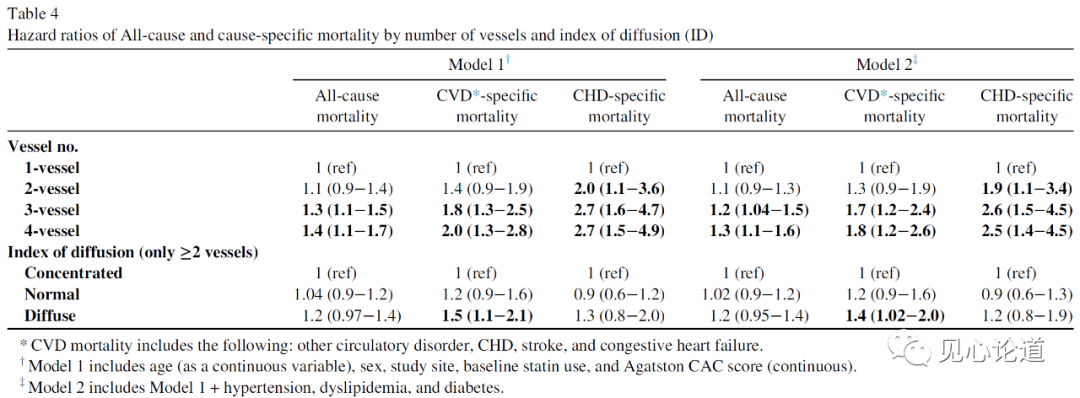
表4:受累血管数量和弥散指数分类的全原因死亡率和特定原因死亡率的危险比
在按CAC表型分层的未校正的生存分析中,弥散型和集中型的全因死亡率,CVD特异性死亡率有显著差异。校正后,全因死亡率或CHD特异性死亡率没有显著差异,而弥散型的CVD特异性死亡率显著高于集中型(1.43, 95%CI 1.02-1.99, p=0.035)(图2)。
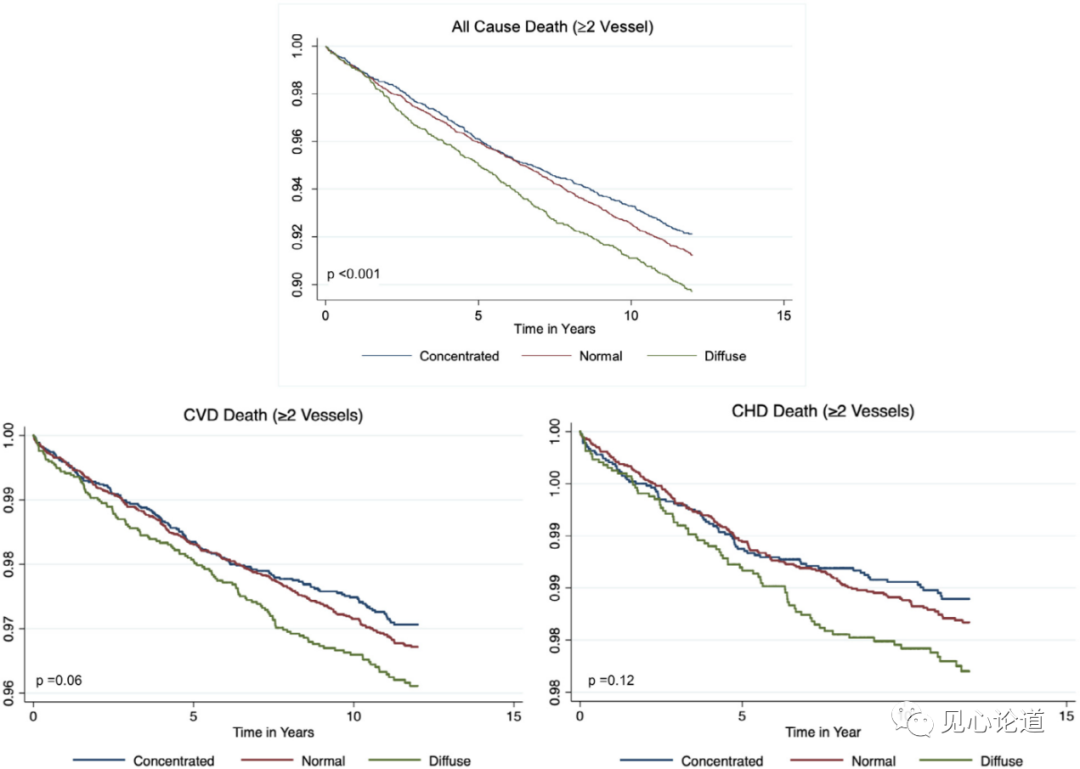
图2:受累血管≥2人群中不同CAC表型的全因死亡率和特异性死亡率
根据基线他汀药物的使用情况进行了分层分析,结果表明一般型与集中型相比对全因死亡率和特异性死亡率具有潜在的保护作用,弥散型与集中型相比对全因死亡率和特异性死亡率具有损害作用(表5)。
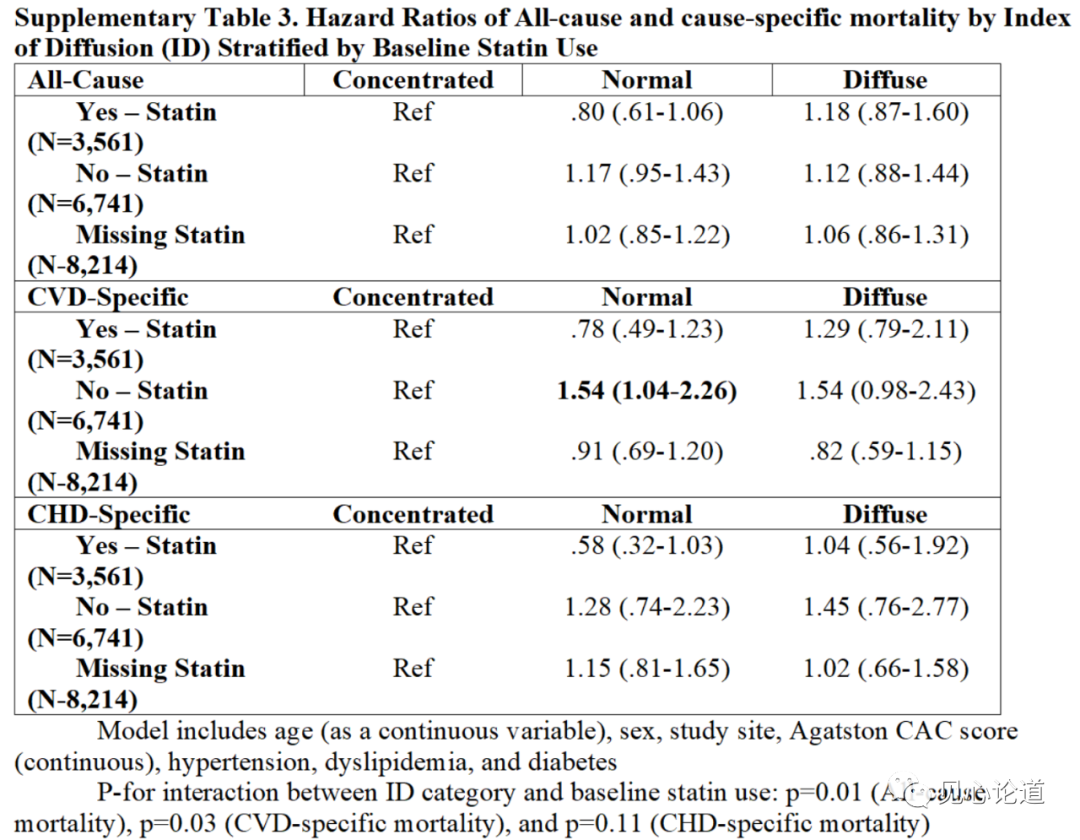
表5:基线他汀使用分层后不同CAC表型的全因死亡率和特异性死亡率
结 论
特定的传统危险因素与更弥漫的CAC分布相关,而累及血管数量的增加与全因和特异性死亡率增加相关。对受累血管数量≥2的患者进一步使用CAC表型分层,发现CVD特异性死亡率具有显著差异,以及全因和CHD特异性死亡率增加的趋势。未来的CAC评分需要进一步考虑CAC分布的相关因素,这在指导临床管理和早期临床干预方面具有重要意义。
点评
这篇文章通过回顾性分析探讨了CAC离散度(受累血管数量和CAC表型)与特异性死亡率的关系。提出了将CAC离散度加入CAC评分的重要性和可行性,作者认为这些指标的加入对CAC评分处于中间(CAC=100-299)的人群具有重要意义,即越多的受累血管数量和越大的弥散指数(ID)提示预后的不良。本研究也存在一定的局限性,首先由于CAC检测的目的是依据ASCVD危险分层进行的,因此可能存在一定的样本差异;其次由于该研究中对CAC表型的定义仅考虑了单一病变,未考虑近端或远端病变的影响因素;最后,平均CAC密度是在患者水平上衡量的,而不是病变水平,并不能确定病变特定的CAC特征是否仍然具有增加风险预测的价值。
