健心知著
2023.04.12
第259期

钙化结节的存在可以预测血液透析患者靶病变失败的出现

刘健、孙浩宁、孙宇彤
北京大学人民医院
健心荐语
钙化结节(CN)的病理定义为纤维蛋白和血栓包围的碎片状钙化小结节,光学相干断层扫描(OCT)是一种高分辨率的血管内成像技术,它可对斑块形态进行详细评估,此前一项基于OCT的研究表明,血液透析是钙化结节存在的预测因子,大约25%的血液透析患者冠脉内可发现钙化结节。此外,一项病理数据显示,血液透析患者支架内再狭窄病变处的钙化结节发生率很高(75%)。然而,钙化结节是否能作为血液透析患者支架植入术后靶病变失败(TLF)的预测因素尚不明确。
文章介绍
本研究是一项多中心回顾性研究,旨在揭示血液透析患者支架植入后钙化结节与TLF之间的关系。本文于2023年3月发表于Catheterization Cardiovascular Intervention杂志。
研究方法
本研究纳入了114名在2016年10月至2020年10月期间接受药物洗脱球囊(DES)植入的血液透析患者。纳入标准为:(1)维持性血液透析患者(排除慢性闭塞性病变),(2)>50%直径狭窄的新发冠脉病变,(3)术前接受OCT检查,(4)术中接受DES植入。这些患者被分为钙化结节组(44例,39%)和非钙化结节组(70例,61%)。主要终点为TLF的发生率,包括心原性死亡、靶血管心肌梗死和临床驱动的靶病变血运重建(clinically driven target lesion revascularization, CD-TLR)。次要终点为每个TLF事件和支架血栓形成的发生率。钙化结节包括以下两组:(1)簇状钙化结节,定义为钙化板上的纤维帽破坏的小型钙沉积物积聚;(2)钙化突出(CP),定义为没有簇状钙化结节的突出结节。
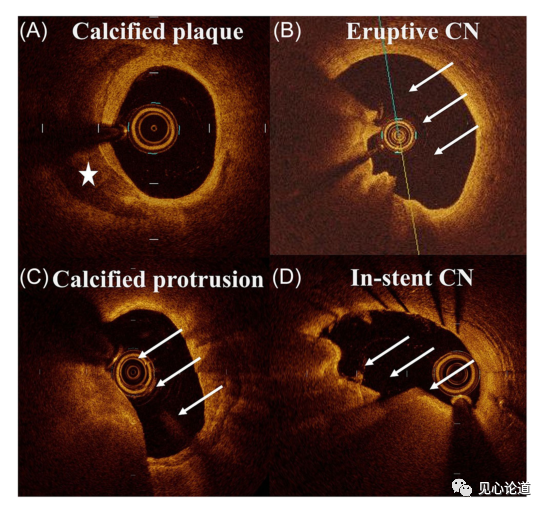
图1:OCT代表性图像
(A)钙化斑块,(B)簇状钙化结节,
(C)钙化突出,(D)支架内钙化结节
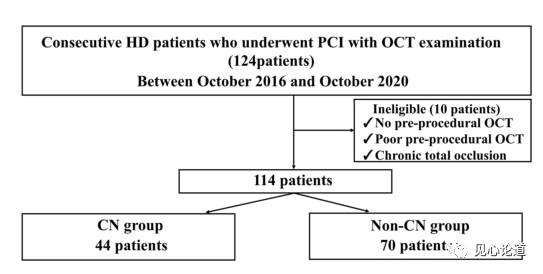
图2:研究流程图
研究结果
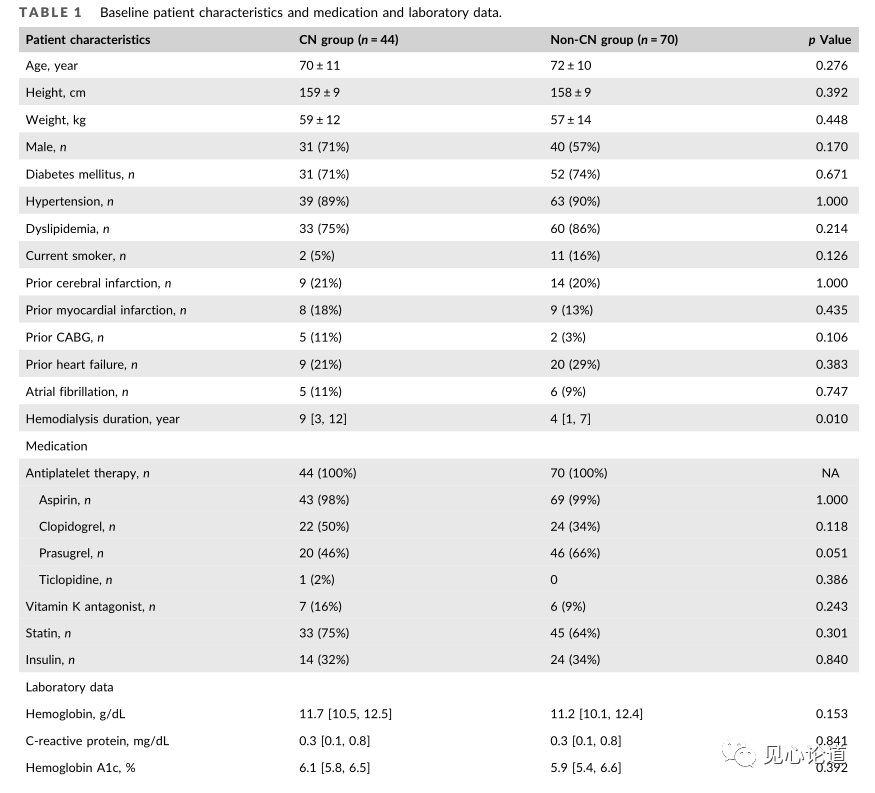
图3:患者的基线特征
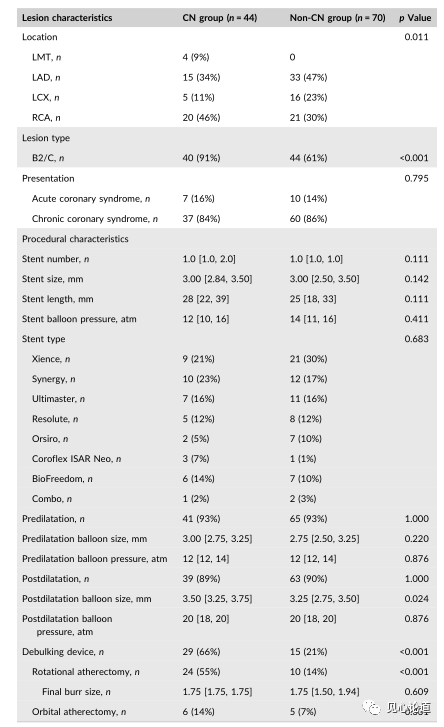
图4:病变的手术特征
钙化结节病变以右冠状动脉最常见,其次为前降支、回旋支、左主干。钙化结节组的病变相对更为复杂,但两组之间支架的大小和长度没有差异。

图5:术前及术后OCT检查结果
在术前OCT检查中,钙化结节组的最小管腔面积(MLA)相对更大。钙化结节组的平均钙弧、总钙化长度、最大钙化厚度和钙化体积指数明显大于非钙化结节组。然而,在术后OCT检查中,两组患者的MLA没有差异。支架扩张不全的发生率在两组中都很高,两组之间没有统计学差异,但钙化结节组的支架贴壁不全的发生率明显高于非钙化结节组。
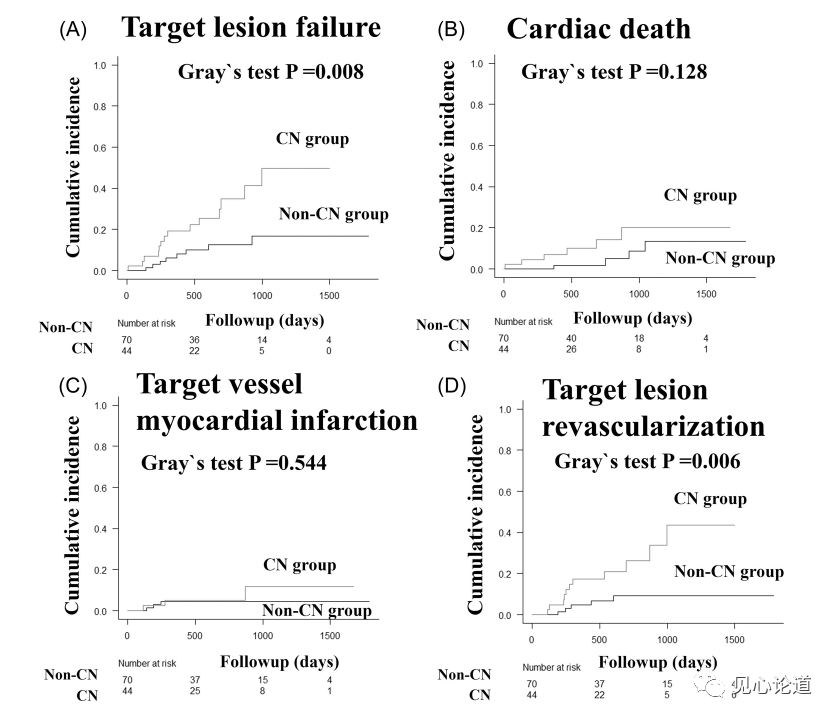
图6:主要终点及其组成部分的时间-事件曲线
本研究中位随访时间为607天(349-965),所有研究人群中22例患者(19%)达到TLF终点。累积发病率曲线显示钙化结节组TLF发病率明显高于非钙化结节组(1年内18.2% vs. 5.7%,2年内27.3% vs. 10.0%,3年内31.8% vs. 11.4%,p = 0.008),但两组间心原性死亡和靶血管心肌梗死的发生率并无显著差异。
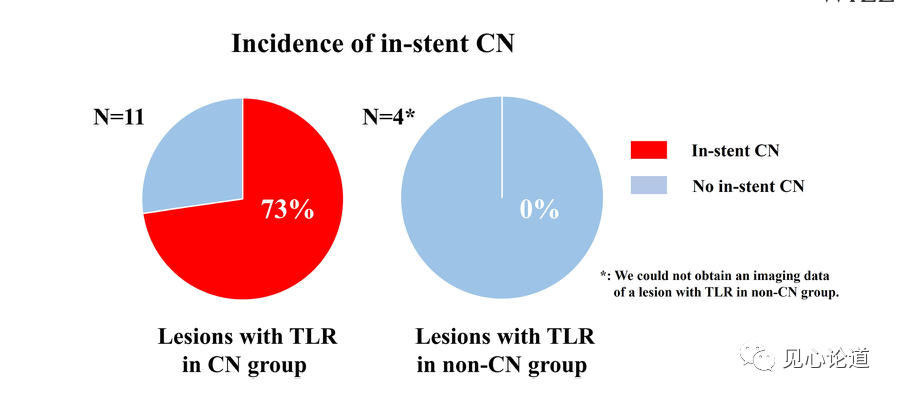
图7:支架内钙化结节发生率的比较
在16例临床驱动的靶病变血运重建病例中,非钙化结节组中一例因行冠脉搭桥术未能得到病变处的OCT数据。其余15例中,钙化结节组支架内钙化结节的发生率明显高于非钙化结节组(p = 0.026)。
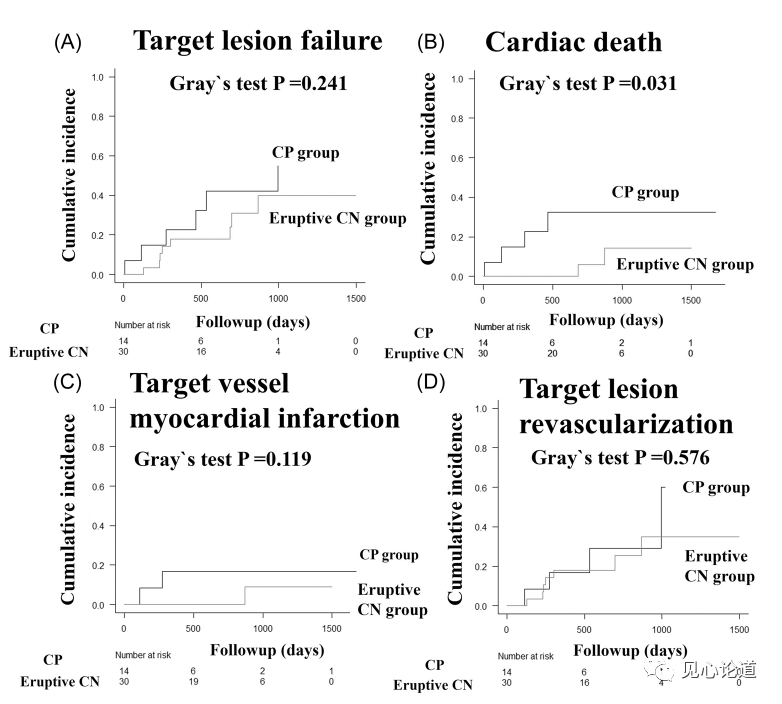
图8:簇状钙化结节组和钙化突出组之间的时间-事件曲线
此外,研究者对比例簇状钙化结节组和钙化突出组的术前和术后OCT表现。术前OCT检查结果显示,两组间所有钙参数无显著差异。在术后OCT结果中,钙化突出组的MLA明显小于钙化结节组,但两组间支架扩张不全率无差异。累积发病率曲线显示,簇状钙化结节组和钙化突出组之间TLF的发病率没有差异(p = 0.241)。
结 论
本研究表明,钙化结节的存在是血液透析患者TLF的独立预测因素。此外,支架内钙化结节是血液透析患者在钙化结节病变处植入DES后TLF高发的重要原因。
点评
本研究表明在血液透析患者中,钙化结节的存在是TLF的独立预测因素,且钙化结节组中有73%的临床驱动的靶病变血运重建病变出现支架内钙化结节,而非钙化结节组中没有临床驱动的靶病变血运重建病变出现支架内钙化结节。在既往的研究中,内膜增生和支架扩张不足是发生支架内再狭窄的主要原因,而本研究提示存在钙化结节病变的血液透析患者发生支架内再狭窄的重要机制是支架内钙化结节的出现。这同时提示我们,DES所具备的充分扩张血管和抑制内膜增生的优势可能因支架内钙化结节的进展而减弱,未来仍需要进一步的研究来确定这些病变的最佳治疗策略。
