TAVR绝对适应症
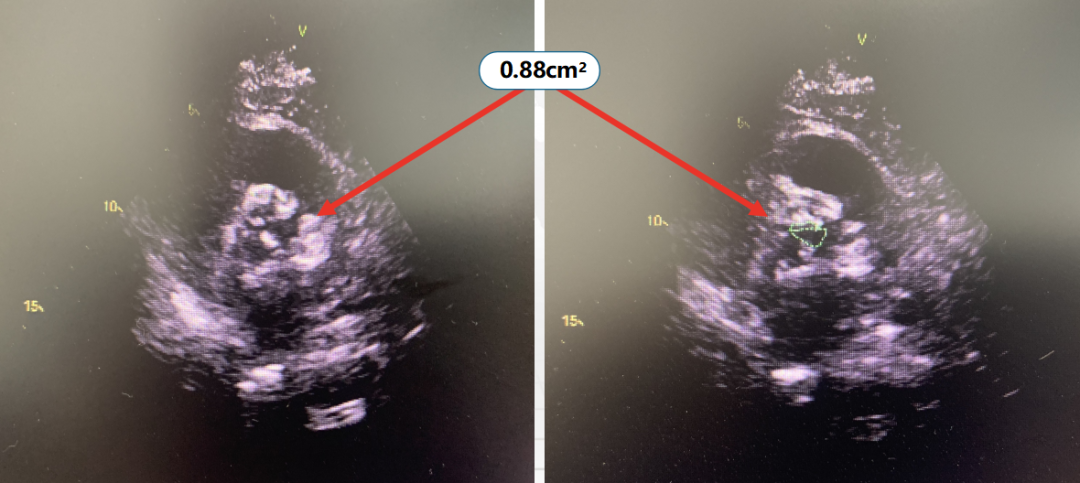
1.重度AS:超声心动图示跨主动脉瓣血流速度≥4.0 m/s,或跨主动脉瓣平均压力差≥40 mmHg (1 mmHg=0.133 kPa),或主动脉瓣口面积< 1.0 cm2,或有效主动脉瓣口面积指数<0.5 cm2/m2;低流速、低压差者经多巴酚丁胺负荷试验、多普勒超声评价或者其他影像学手段评估判断为重度AS者。
2.患者有症状:如气促、胸痛、晕厥,纽约心脏病协会(NYHA)心 功能分级II级以上,且该症状明确为AS所致。
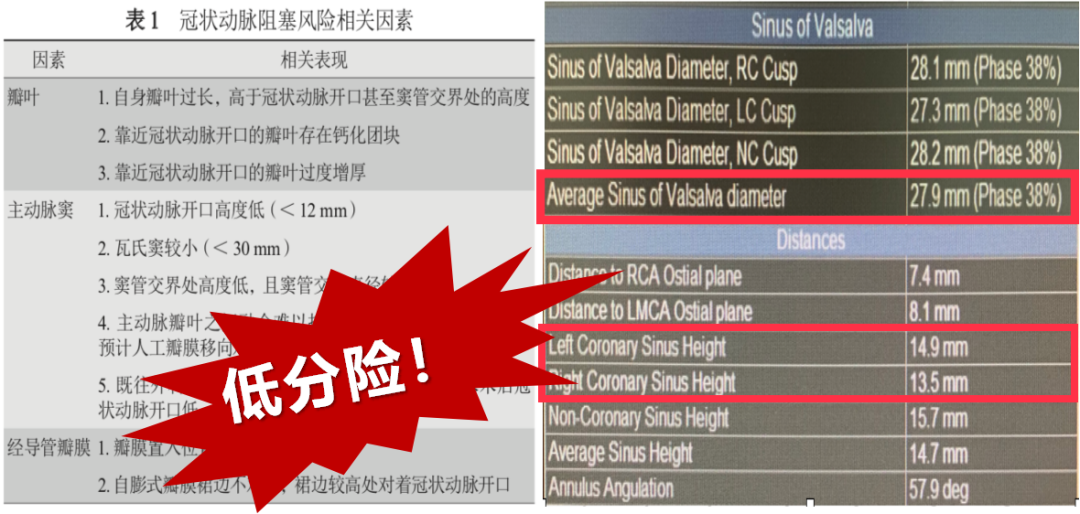
3.解剖学上适合TAVR:包括瓣膜钙化程度、主动脉瓣环内径、主动脉窦内径及高度、冠状动脉开口高度、入径血管内径等。4.纠治AS后的预期寿命超过12个月。
5.TAV。
6.外科手术极高危(无年龄要求),或 中、高危且年龄≥70岁。

TAVR术前筛选包括临床因素评估及影像学评估。
临床因素评估包括:
1.是否需要置换瓣膜,包括TAVR预期获益程度;
2.外科手术风险;
3.有无TAVR禁忌证。
影像学评估是TAVR术前评估的重点
包括自体主动脉瓣膜、主动脉瓣环、主动脉、冠状动脉及外周动脉解剖情况,判断是否适合TAVR及置入瓣膜的型号。
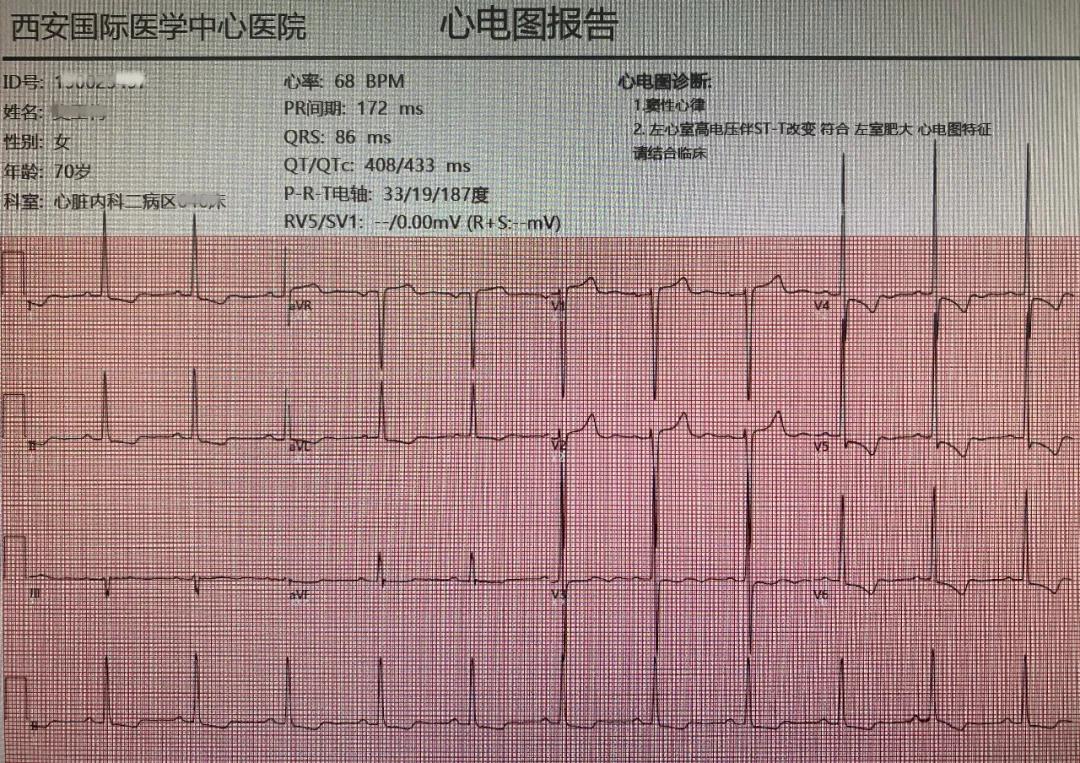
1.经胸超声心动图(TTE)或经食管超声心动图(TEE)。
2.多排计算机断层扫描(multislices computed tomography,MSCT)。
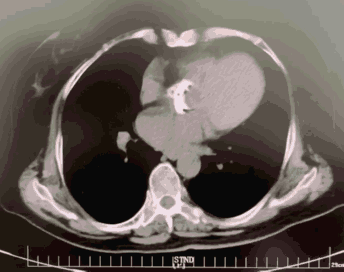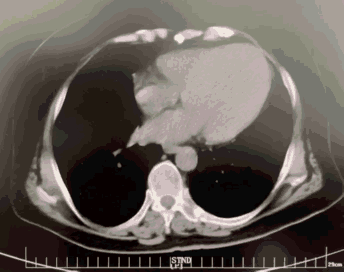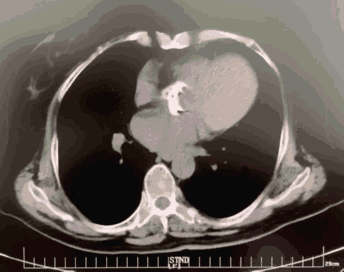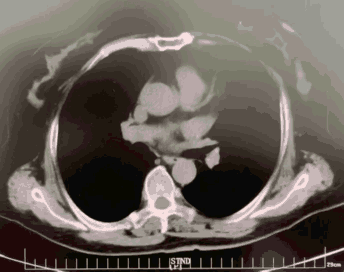
MSCT是目前TAVR影像学评估最主要的手段, 是判断患者是否适合TAVR及选择人工瓣膜型号的主要依据。通过三维重建,可以多切面观察瓣膜形态,评估瓣膜厚度、钙化程度及其在主动脉根部所占体积,在瓣环平面测量瓣环的周长和面积,继而计算瓣环内径,为瓣膜型号、类型选择提供依据,并可评估术后瓣周漏的风险;MSCT还可以用来评估冠状动脉开口的高度,预估冠状动脉阻塞的风险,评估冠状动脉病变。MSCT也可用来对血管入径进行评估。

MSCT三维重建


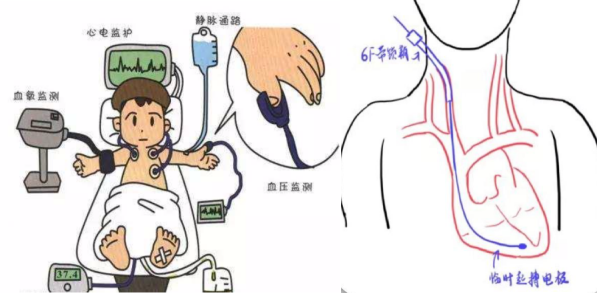
1.连接心电监控仪。
2.连接体外除颤电极片。
3.全麻,气管插管、呼吸机,右颈内V穿刺置管+临时起搏器。
4.左侧桡动脉穿刺,有创压力监测。
5.经食管超声。
6.标准外科消毒(上颈下膝左右腋、预留胸部正中切口)
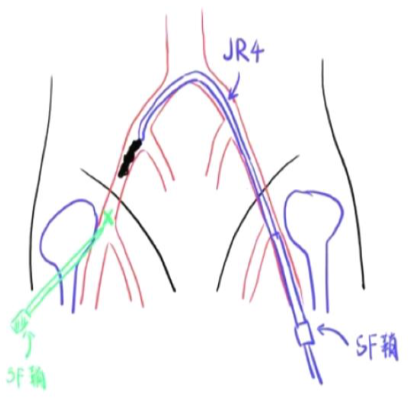
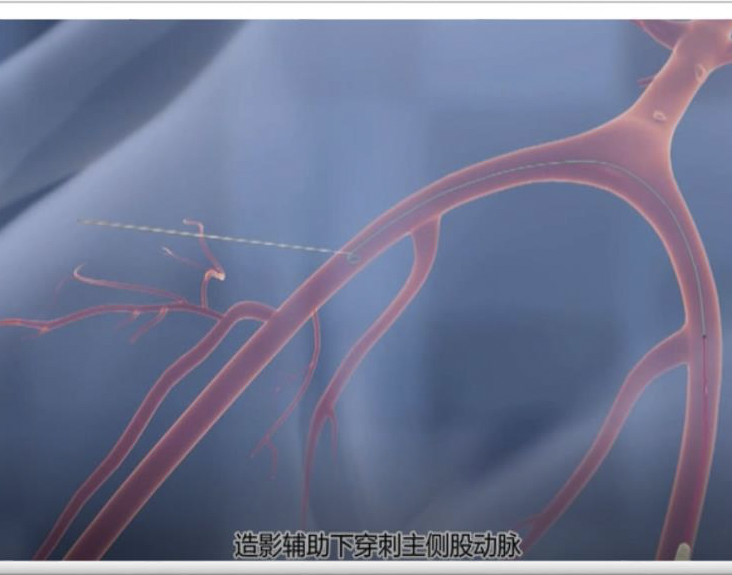
穿刺点要求高于股深股浅分叉,首选股骨头中段,血管前壁正中进针在股动脉分叉1cm以上穿刺,穿刺点位于股动脉正中处,避开钙化斑,若穿刺点不在正中,建议重新穿刺。6F短鞘常用,血管迂曲建议使用6F长鞘。
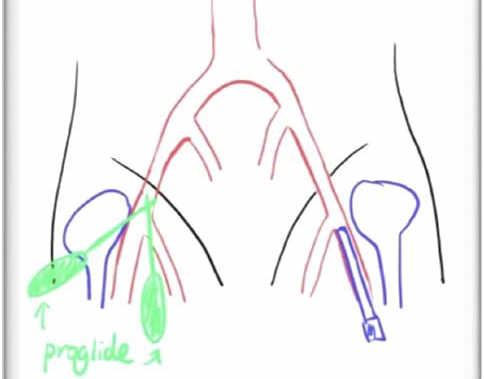
两把血管缝合器预缝合
14F以上器械要求两把Proglide,交叉30°预缝合,一把指向10点钟(理清丝线, 小血管钳带纱布夹住蓝线做标记),另一把指向 2点钟置入
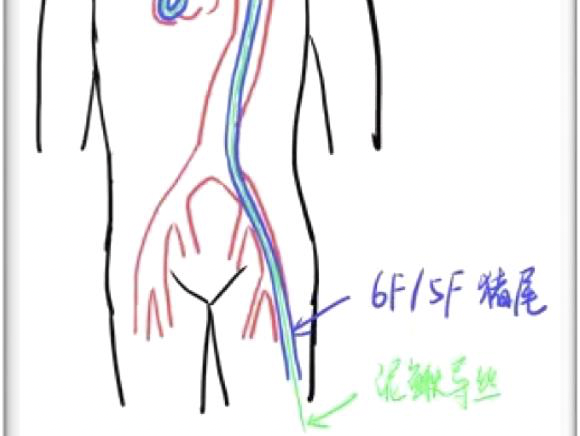
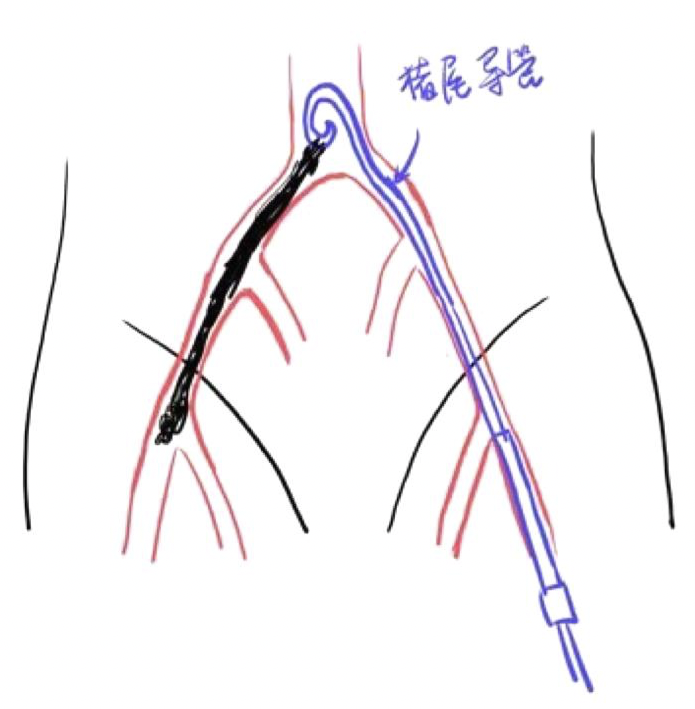
置换10/12F鞘管,左侧送入猪尾至窦底
J型导丝配合5/6F猪尾导管置于无冠窦底并造影,确保猪尾导管置于无冠窦最底,特殊情况下(窦小/钙化团块) 可选择5F猪尾导管。
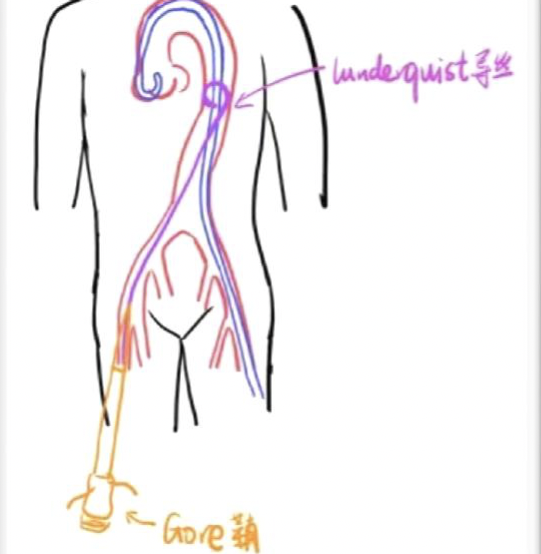
主侧:泥鳅导丝配合猪尾导管置于降主动脉,交换塑形的Lunderquist超硬导丝, 沿超硬导丝缓慢置入 Gore18-22F大鞘。
AL1+J头导丝送至主动脉根部,交换直头导丝跨瓣
J型导丝配合AL1/AL2导管置于主动脉根部AL2是绝大多数情况下的首选,升主动脉过短或过宽时,AL1可能适用。
主侧:交换直头跨瓣导丝,AL1/2导管指引下跨瓣合适的工作体位有助于成功跨瓣。
AL进入左室,撤出跨瓣导丝置换260-J头导丝,换猪尾
测量跨瓣压
交换为塑型后的超硬导丝,撤出猪尾导管。
在180-200bpm 快速起搏下完成起搏,时间尽量缩短。
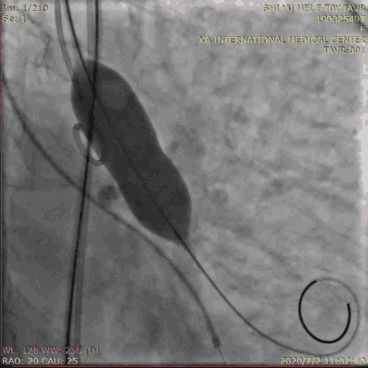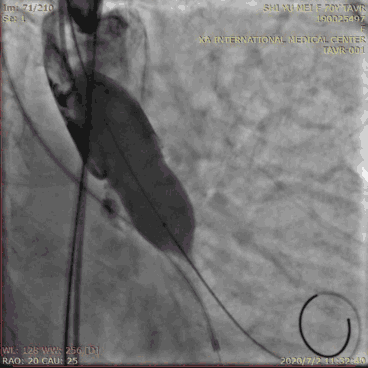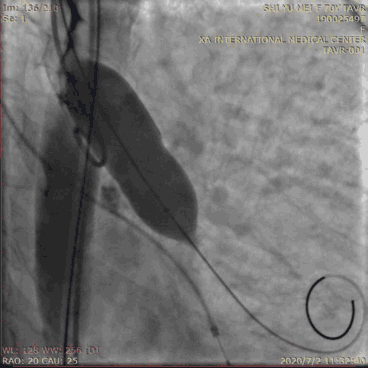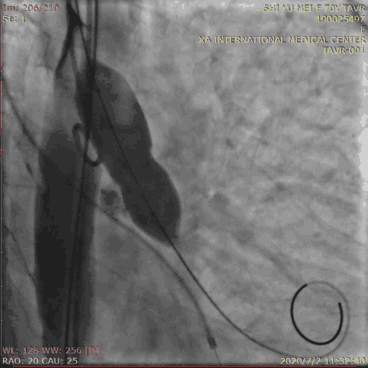
球囊扩张应在右心室快速起搏下进行,起搏的频率应以动脉收缩压<60 mmHg、脉压差低于20 mmHg为宜,一般为180~220次/分。当起搏后血压达到目标血压时,快速充分地扩张球囊,快速抽瘪球囊,随后停止起搏。球囊充盈、排空应快速,总起搏时间应小于15 s,以免长时间低灌注造成严重的并发症。球囊预扩张有利于输送系统通过瓣口、稳定血流动力学,还可协助选择人工瓣膜型号、预测瓣膜堵塞冠状动脉的风险。所选用球囊直径不宜超过自体瓣环直径。
过弓及跨瓣时轻柔操作,导丝导管充分配合,帮助系统完成推送。
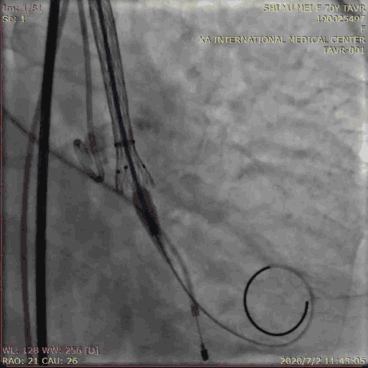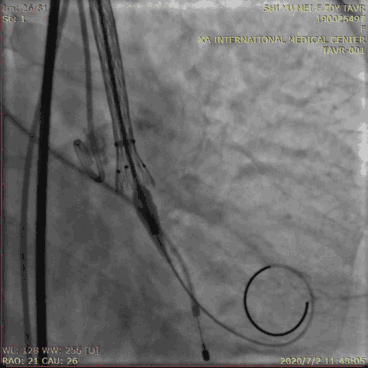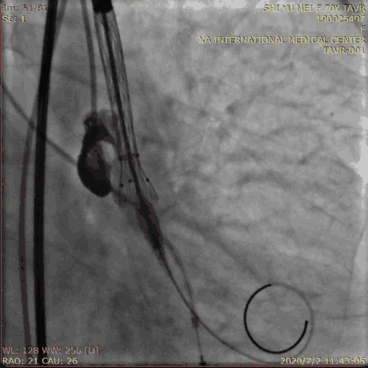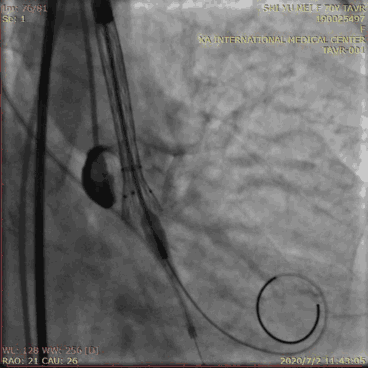
瓣膜释放前,将辅路送入的猪尾导管放置在无冠窦最低点作为参考。调整DSA投照角度使3个窦底在同一平面,术前MSCT可为此提供角度。瓣膜释放后最佳深度为0~ 6 mm。由于多数情况下瓣膜释放过程中瓣膜会向下移位,故起始释放深度要略高于此深度,并在释放过程中根据瓣膜移位情况随时调整瓣膜的深度。瓣膜释放过程中根据猪尾导管、瓣膜钙化影、多次造影确认瓣膜深度,瓣膜深度的调整可通过推拉输送系统或者超硬导丝来完成。
反复确认最佳释放工作体位,释放前通过造影确认定位。 瓣膜释放过程应缓慢,瓣膜支架从竖直状态逐渐展开到锚定状态时瓣膜容易发生移位,此过程中可辅以快速起搏。(一般频率120~150次/分,起搏时间10~20 s)。
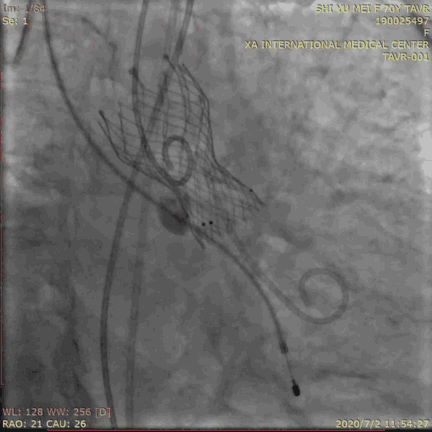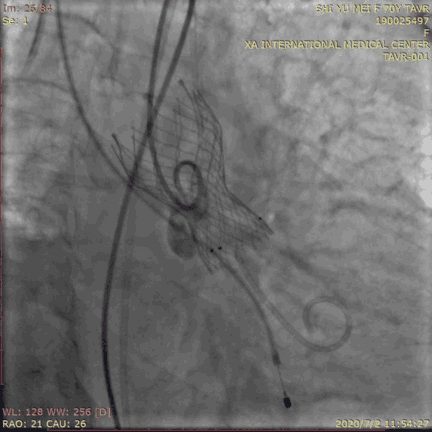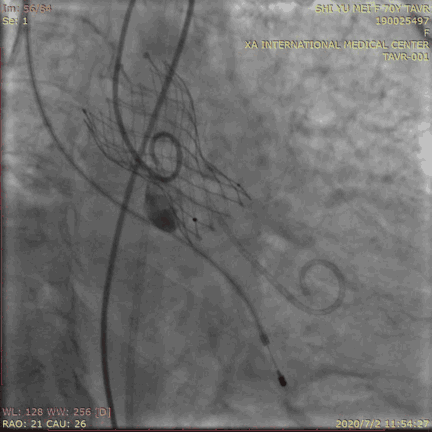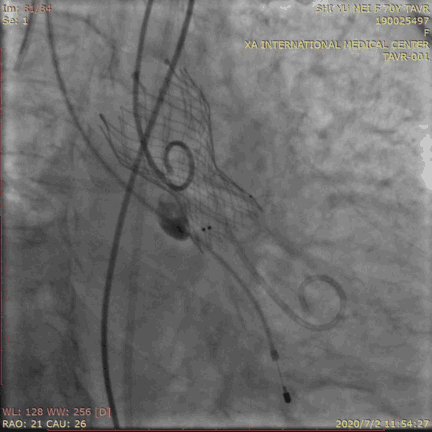
测压评估:
瓣膜位置理想,形态良好,冠脉开口无影响,心电图无L/RBBB无瓣周漏
总体上,应权衡患者血栓风险和出血风险制定个体化方案。
一般情况下,以双联抗血小板治疗3~6 个月后,终身单药抗血小板治疗。- 阿司匹林100 mg+氯吡格雷75 mg、每日1次治疗 3~6个月;
对于发现有瓣膜血栓者,以及部分合并其他抗凝适应证的患者,予单纯抗凝治疗。