2020年6月12日,成都市第三人民医院心内科蔡琳主任、刘汉雄主任、童琳副主任医师起搏团队,联合心胸外科成功为一位心脏性猝死二级预防的年轻患者植入医院首例全皮下植入式心律转复除颤器(S-ICD)。
此次手术,刘汉雄主任为患者选用了可进行1.5T核磁全身扫描的A209除颤器和3501除颤导线这一全新组合,该组合也是兼容MRI全皮下植入式心律转复除颤器的国内首批植入。

本次接受手术的是一位17岁的年轻女性患者,因“反复晕厥3年、半月前再次频繁发作”入院;结合患者的心脏彩超、动态心电图和基因检测等临床资料评估患者为猝死高危。
本案例特点:
(1)患者年轻,原发长QT综合征3型患者;
(2)心脏性猝死二级预防;
(3)无明确心动过缓,非除颤后起搏依赖;
(4)尖端扭转型室速,综合评估确定患者不依赖无痛ATP治疗;
(5)应考虑避免经静脉ICD除颤导线长期植入体内可能发生的并发症;
故决定为患者植入S-ICD。
与患者及家属充分沟通后,选择植入全皮下植入式心律转复除颤器(S-ICD)。
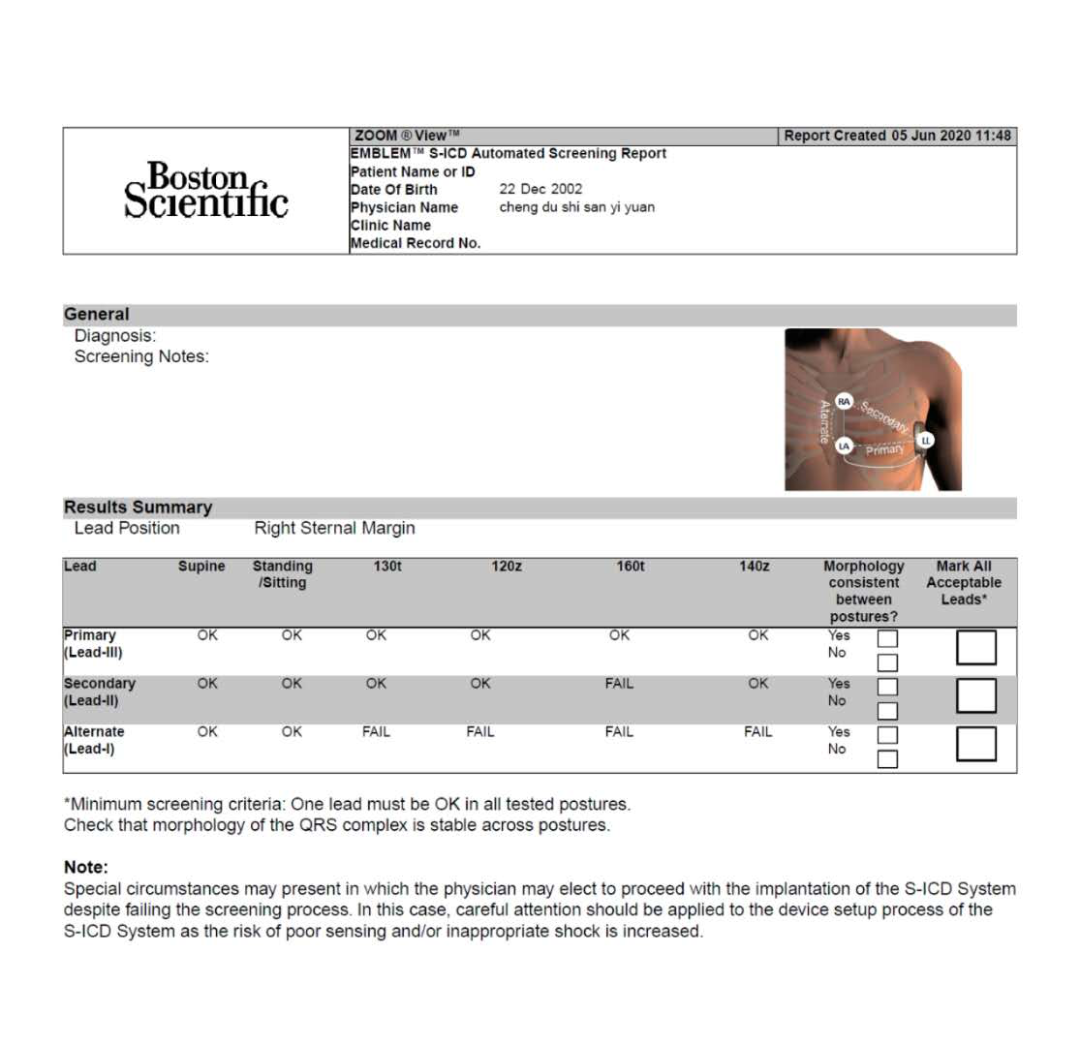
术前对患者进行了体表心电图筛查,左侧次要向量、右侧主要向量的向量测量结果均符合筛查标准,可以植入S-ICD。
体表心电图筛查

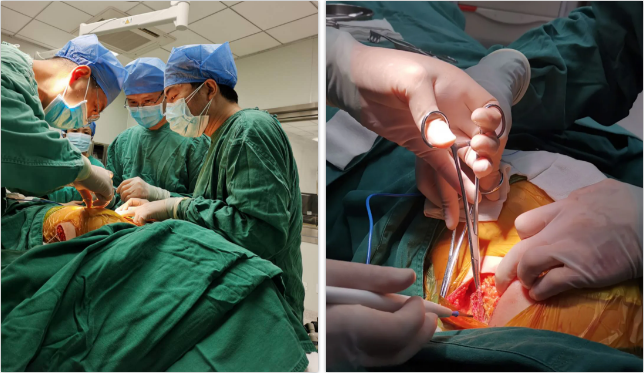
手术在全身麻醉下进行,于左侧第5肋间沿腋中线走形切开皮肤7厘米,逐层分离皮下组织至筋膜层,作囊袋确保足够深度来容纳装置。
于剑突右侧约1cm处切开皮肤2厘米,逐层分离皮下组织至筋膜层,通过隧道穿引针连接囊袋,再沿胸骨向上约14厘米处切开皮肤1厘米,逐层分离皮下组织至筋膜层,通过隧道穿引针连接剑突下切口,使用隧道穿引针将45厘米长的3501除颤电极从囊袋经隧道送至剑突下切口,固定电极中段,再使用隧道穿引针将电极经隧道送至胸骨上方切口,固定头端。
连接脉冲发生器,置入囊袋内,以抗生素生理盐水冲洗各术区及囊袋,逐层缝合胸大肌筋膜层及皮下组织,组织胶水粘合技术闭合皮肤 ,术区纱布覆盖,包扎,弹力绷带加压包扎止血。术后参数测试,除颤阻抗61欧姆。
手术圆满成功,耗时约1小时。
术后X线影像

心脏性猝死是我国心血管病患者死亡的主要诱因,绝大多数心脏性猝死由室颤引起,及时有效地除颤,是预防心脏性猝死的关键。
S-ICD是在心脏性猝死预防领域取得革命性突破的新技术。S-ICD能够提供与经静脉ICD相同的预防心脏骤停的治疗。它的整个系统只植入于皮下,不直接接触心脏和血管,能够彻底杜绝可能的血管损伤、减少潜在的系统感染风险,保留静脉通路,避免经静脉导线植入或拔除的相关并发症,为心脏性猝死的高危患者提供了新的治疗选择。
对于年轻患者,活动限制少,能够适应更加活跃的生活方式。
综合以上,S-ICD更适合年轻、不需要起搏以及高感染风险的患者,例如年轻患者,预期寿命超过10年以上患者,早先发生过装置感染的患者、终末期肾脏疾病患者、糖尿病患者,或者长期处于免疫抑制的患者。
科室及团队介绍

成都第三人民医院心内科是集医、教、研为一体的心脏中心,美国心血管病学会优秀专业示范中心,成都市第一批重点学科,四川省甲级重点学科,成都市心血管疾病的质控主任单位。是云、贵、川首家胸痛中心、是国家级胸痛中心示范中心、首批国家级房颤中心、首批国家级心力衰竭中心、国家卒中防治中心、中国医师协会生物器械培训基地等。
目前心内科有三个病区,200张床位;拥有配备ECMO等高端设备的CCU病区,床位16张,满足各种心脏危重症救治所需。心脏介入中心有4台DSA,多套三维标测等设备,这也是心内科对心血管危急危重症和疑难病症诊治成功率高的设备和空间保障。心内科还设有配备专职护士的心血管疾病随访中心,负责冠心病、房颤、心衰等患者的长期随访。
心内科有5个优势亚专业组:冠心病,心律失常,心力衰竭、心脏危急重症和高血压病。随着诊疗理念的不断更新,心内科与时俱进,先后开设了多个亚专科门诊,如冠心病专科门诊、心房颤动专科门诊等,对各类病人进行更完善、更系统的治疗和随访,有效地控制疾病的进展,预防并发症的发生。
心电生理与起搏专业组能常规开展各种复杂心律失常消融(房颤、器质性室速等)及各种类型器械植入治疗(ICD/CRTD、希浦系统起搏、无导线起搏器植入术、起搏器电极拔出术等),永久起搏器年植入量超过400台,团队积累了丰富的CIEDs围术期以及术后长期管理的经验。团队原创的“心力衰竭心脏再同步化治疗新算法”以及“生理性起搏的间期优化”等新技术获得省、市级科技进步奖6项。