患者,男,39岁,农民。3个月前首次出现劳累后右髋部疼痛、肿胀,休息后减轻,劳动后或晨起加重,未做特殊检查,自行口服双氯芬酸片治疗(每次25mg,每天3次),服药后疼痛时轻时重。近6d来疼痛、肿胀较前明显加重,口服止疼药物无效,无法下地行走。入院时患者一般情况稳定,营养中等,发病以来无头晕、呕吐、发热、咳嗽,体温36.6℃,血压125/86mmHg(1mmHg=0.133kPa),呼吸频率18次·min-1,心率80次·min-1,无明显家族遗传病史,10年前在外院诊断为强直性脊柱炎。
体格检查:脊柱胸椎节段明显后凸畸形,伸屈活动明显受限。右下肢较健侧肢体短缩约4cm,无外旋畸形,右下肢外展及伸屈活动受限。右髋部轻度肿胀,局部有明显压痛、叩击痛。右侧腹股沟处可触及一大小约8cm×4cm×3cm的肿块,质软、活动度可。实验室检查:梅毒螺旋体抗体阳性、HLA-B27阳性、超敏C反应蛋白3.7mg·L-1、血沉40mm·L-1。影像学检查:骨盆X线片显示两侧骶髂关节间隙消失,右侧髋臼发育不良,髋臼骨质破坏,股骨头、股骨颈消失[图1(1)];CT示右侧髋臼前后壁、内侧壁骨质破坏明显,以溶骨性破坏为主,右侧股骨头、股骨颈消失[图1(2)至图1(4)];MRI可见右髋部软组织肿物影,成混杂T1、T2信号,右侧髂骨、髂骨内侧软组织及股骨远端可见T2脂肪抑制高信号影,关节腔可见液体信号[图1(5),图1(6)]。
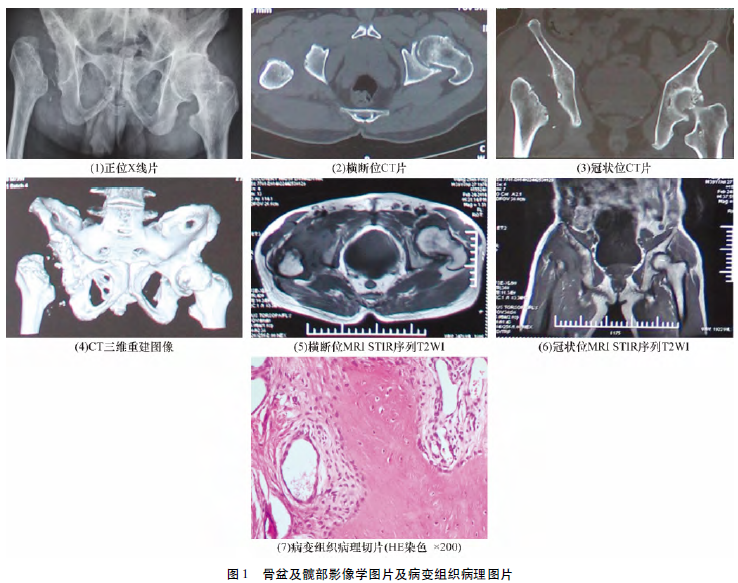
综合患者病史、症状、体征及检查结果,初步排除肿瘤和梅毒性髋关节炎,诊断为疑似大块骨溶解症,但不能完全排除恶性病变。建议先行髋关节镜检查,取局部病变组织进行病理检查,排除恶性病变后行常规全髋关节置换术。患者拒绝行髋关节镜检查,要求一期行右侧全髋关节置换术,术后病理诊断若为恶性病变,则接受二期对症处理。术中见患者右侧股骨头、股骨颈完全消失,髋臼前后、内侧壁骨质破坏、变薄,无瘤骨形成,变薄的骨皮质向髓腔塌陷,残端呈“笔尖”样变细消失;髋关节内可见大量白色絮状物,大量滑膜组织充血且部分变性坏死。病变组织病理检查:镜下见滑膜、纤维组织、软组织及部分骨组织部分变性坏死,可见较多肉芽组织伴慢性炎性细胞浸润,部分软骨、骨组织化生[图1(7)]。综合临床表现、影像学及病理学检查最终诊断为:强直性脊柱炎合并右侧股骨头、股骨颈骨溶解症。
讨论
大块骨溶解症是一种罕见的骨骼系统疾病,目前全世界报道不超过300例,其特征为具有自限性,受累骨进行性溶解吸收,且无成骨能力。该病首次由Jackson于1938年报道,Gorham和Stout于1955年又对该病进行了系统分析,提出该病的病因可能为淋巴管瘤和多发性血管瘤,因此该病又称为Gorham-Stout综合征。因其病发病机制至今未明,所以近60年来学者们通过各自的研究结果,对本病提出了诸多命名,如淋巴血管瘤病、骨自溶症、幻影骨、大块骨溶解症、Gorham病等。该病好发于40岁以下人群,无性别、种族差异及家族遗传倾向,骨盆和肩部多见,也有发生在锁骨、胸骨、肋骨、颅骨、肱骨、下颌骨、脊柱、股骨等部位的报道,其中病变位于胸椎或肋骨者,因其可通过淋巴管累及胸腔导致乳糜胸,采用非手术治疗的死亡率较高。
该病的发病可能与以下因素有关:病变骨质周围的毛细血管增生异常广泛,血液通过这些增生蔓状血管时流速变慢、循环减慢导致局部缺氧及酸性产物增多,影响局部骨质的血液循环;局部破骨细胞增多、白细胞介素-6浓度增加导致骨吸收增加;降钙素、甲状腺C细胞也可能在骨溶解中起重要作用。我们报告的这位患者合并强直性脊柱炎,这2种疾病之间是否存在相互联系,至今未见报道。
该病目前仍无理想的治疗方法,常用的治疗方法可分为非手术和手术治疗2种。非手术治疗包括应用干扰素、二膦酸盐、降钙素等药物和放射治疗,以阻止骨质吸收,并重新向骨化方向发展;早期制动,以支具固定或进行牵引治疗,延缓疾病发展。手术治疗方式包括病灶切除术、植骨重建术、人工关节置换等。该病的预后不确定,部分病例在治疗观察几年后病情稳定,预后尚可。我们所收治的这例患者,采用全髋关节置换术治疗的的疗效还需要长期观察。
来源:中医正骨2015年第27卷第1期